Sarcina normală (fiziologică) durează 10 luni obstetricale sau 280 de zile. Nașterile care au apărut aproximativ în acest moment (+ sau - 7 - 10 zile) sunt numite urgente. Se spune că o sarcină post-termală, când perioada de gestație atinge 42 de săptămâni și chiar mai mult, nașterea care a avut loc în acest moment va fi numită târziu, iar copilul va avea toate semnele de depășire a maturității. În consecință, sarcina prelungită este una dintre afecțiunile patologice care poate duce la o serie de complicații.
Există o sarcină cu adevărat amânată atunci când sarcina depășește 290 - 294 de zile, adică nașterea este întârziată cu 10-14 zile sau mai mult de perioada preconizată, iar copilul se naște cu semne de maturitate și de afectare a sănătății, precum și de sarcină prelungită (imaginară sau cronologică). În cazul unei sarcini prelungite, durata acesteia este de 294 și mai mult, însă copilul se naște complet sănătos, matur și pe termen lung, adică nu există semne de supra-coacere. Acest lucru poate fi observat, de exemplu, cu un ciclu menstrual extins.
De ce prelungi sarcina?
Motivele exacte care duc la prelungirea sarcinii nu sunt clarificate, dar se știe că această complicație provoacă o combinație a multor factori care afectează negativ funcția reproducerii copilului. Acestea includ:
- dezvoltarea sexuală întârziată,
- orice neregularități menstruale (atât menarche mai târziu cât și mai devreme, menstruație dureroasă și / sau neregulată);
- infantilismul genital,
- istoricul infecțiilor copilariei (rujeolă, scarlatină, difterie și altele);
- metabolismul afectat
- patologia sistemului endocrin (diabet zaharat, probleme tiroidiene etc.);
- inflamația uterului și a apendicelor (reglarea hormonală suferă);
- tumori ale uterului (contractilitatea este afectată);
- stres prelungit sau cronic, tulburări psiho-emoționale,
- gestoză,
- prima sarcină peste vârsta de 30 de ani,
- dimensiuni mari de fructe,
- prezentarea incorectă a fătului (gluteus sau picior),
- cantitate mică de lichid amniotic
- anomalii fetale ale fătului (sindromul Down, anencefalie și altele);
- sarcina amânată în anamneză,
- amenințarea permanentă de întrerupere a unei sarcini reale cu tratament de droguri,
- lipsa de activitate fizică.
Semne de sarcină post-term
În general, o femeie care "se mișcă în timp" în timp simte bine. Doar un obstetrician poate sugera și identifica o sarcină amânată. Când examinarea obstetrică externă a înregistrat o scădere a circumferinței abdomenului, care poate fi de 5 - 10 cm, ceea ce se explică prin deshidratarea femeii însărcinate. Turgorul (tensiunea și netezimea) pielii scade, ca și greutatea unei femei la 1000 de grame. și mai mult. Pe palparea uterului, densitatea crescută este observată (în mod normal, uterul este moale), datorită dezvoltării apei scăzute. În timpul examinării vaginale, oasele dense ale craniului sunt palpate, cusăturile sunt practic nedeclarate și fontanelele sunt îngustate. Ascultând bătăile inimii fătului, medicul observă că sonoritatea și frecvența ritmului s-au schimbat (a devenit camuflată, rară sau, dimpotrivă, frecventă), care vorbește despre foametea oxigenului (hipoxia) a copilului. Activitatea motrică (mișcarea fătului) este redusă. Cervixul rămâne, de obicei, imatur. Atunci când se apasă pe mamelon se separă nu colostrul, ci laptele.
Diagnosticul sarcinii post-temporare
Diagnosticul sarcinii post-temporare prezintă anumite dificultăți. Atât semnele clinice cât și datele din metodele de cercetare suplimentare sunt luate în considerare.O examinare obstetrică obiectivă a unui medic ar trebui să fie atenționată de o scădere a circumferinței abdominale și de o scădere a înălțimii de înălțime a podelei uterului timp de 7 zile sau mai mult. Datele de examinare vaginală (cervix imatur, oasele dense ale craniului etc.) confirmă diagnosticul.
Fără eșec se calculează perioada de sarcină și data nașterii preconizate prin toate mijloacele:
- la data ultimei luni
- cu privire la termenul de ovulație,
- prin agitare,
- la prima apariție în clinica antenatală (cu cât femeia sa înregistrat mai devreme, cu atât mai mult cu cât este stabilită durata sarcinii).
Dintre metodele de diagnostic suplimentare utilizate:
- examinarea cu ultrasunete
Există o "slăbire" a placentei, lobularea devine brusc exprimată, semnele de îmbătrânire a placentei sunt definite (3-4 grade de maturare), cantitatea de lichid amniotic este redusă, oasele craniului fetal sunt îngroșate și mărimea fătului este mai mare decât în mod normal. Dopplerografia, care se efectuează în plus față de ultrasunete, evidențiază anomalii ale circulației uteroplacentare, calcificările placentare și toate celelalte semne ale îmbătrânirii. - amnioscopy
Această metodă constă în studiul apelor amniotice cu ajutorul unui instrument special - amnioscopul (endoscopul), care se introduce în canalul cervical. Utilizarea sa este posibilă numai la sfârșitul sarcinii, când canalul de col uterin devine pasibil. În timpul repetării, se observă caracteristici caracteristice: cantitatea de lichid amniotic este redusă, are o culoare verzui (un amestec de meconiu în ape, indicând hipoxia fătului) și nu se observă fulgi de lubrifiant asemănător brânzeturilor. - cardiotocografia
Activitatea fetală cardiacă este evaluată utilizând un cardiotocograf. În mod normal, frecvența cardiacă este între 120 - 140 batai pe minut. O scădere (bradicardie) sau o creștere a frecvenței cardiace (tahicardie) indică suferință intrauterină a fătului.
Tactica sarcinii
Femeile gravide care au ajuns la 40 de săptămâni sunt spitalizate în departament. După o examinare fizică, o evaluare a stării fătului și a maturității colului uterin este aleasă tactica de sarcină. Aceasta poate fi observarea antenatală a fătului (cu ultrasunete și doplerometrie, CTG) până când cervixul sa maturizat sau utilizarea măsurilor care au ca scop maturarea acestuia. Acupunctura, fizioterapia, introducerea bastoanelor de laminaria și altele asemenea în canalul cervical nu sunt folosite din medicamente, iar gelul de prostaglandine se administrează intracervic ca terapie medicamentoasă. Cu un cervix matur, continuați cu inducerea forței de muncă. În primul rând, se efectuează o amniotomie, dacă timp de 4 ore contracțiile nu au apărut sau sunt slabe și neregulate, oxitocina sau prostaglandinele sunt administrate intravenos. În absența efectului terapiei intensive a forței de muncă, se rezolvă problema operației cezariene. În unele cazuri, o secțiune cezariană este planificată imediat, în prezența unei combinații de alte indicații (vârstă, prezentare pelviană, boli extrageneale etc.).
Posibile complicații
Complicațiile posttreatmentului includ:
- anomaliile muncii,
- descărcarea prenatală a apei,
- clinic îngust pelvis (discrepanță între capul fătului și pelvisul mamei, care apar la naștere),
- după naștere și sângerare postpartum,
- leziuni la naștere ale nou-născutului,
- rupturi ale perineului, vaginului, colului uterin.
Examinarea în perioada post-sarcină
La admiterea la spitalul de maternitate se examinează o femeie însărcinată: termenii de sarcină sunt re-calculați folosind diferite metode (în funcție de data ultimului menstruație, concepție, prima mișcare a fătului, în conformitate cu un ultrasunete) pentru a vă asigura că există într-adevăr pererashivanie, grabeste nasterea unui copil.
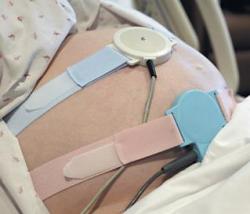
CTG fetal (cardiotocografie)
Se efectuează o examinare ginecologică, se determină gradul de uter de col uterin, adică disponibilitatea de muncă viitoare.Măsurați dimensiunea pelvisului unei femei însărcinate
Pentru a evalua starea fătului și a placentei, se efectuează studii ultrasunete și Doppler ale vitezei fluxului sanguin de la placentă la făt.
Scopul acestor studii este de a determina cum maturitatea placentei corespunde acestei perioade gestaționale, dacă există petrificări (zone întărite care nu sunt capabile să-și îndeplinească funcția) și cât de bine apare sângele la placentă și făt. Cantitatea de lichid amniotic este, de asemenea, estimată (atunci când există o penurie de apă, este puțină apă) și masa estimată a fătului.
Pentru a evalua dacă fătul nu suferă de modificări patologice în placentă, se efectuează CTG (cardiotocografia fetală).
În funcție de datele anchetei, se determină tactica femeii însărcinate.
Muncă înlocuită
Dacă cervixul este matur (există o scurtare și o deschidere mică), atunci în timpul retardării este indicată inducerea chirurgicală a forței de muncă - amniotomie (perforarea vezicii femurale).
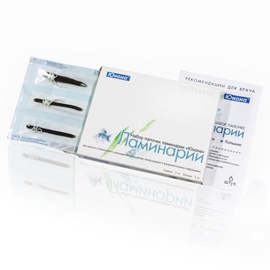
În cazul în care, conform studiului ginecologic, cervixul este imatur (nu există scurtare și deschidere prenatală), și în conformitate cu datele cu ultrasunete există o tendință de perenazhivaniyu, apoi pentru a accelera maturarea cervicală a medicamentelor care stimulează activitatea de muncă (gelul Prepidil, bastoane de kelp).
Mai mult, dacă activitatea de muncă nu a început independent, se efectuează o amniotomie. Nașterea trebuie efectuată sub controlul CTG, monitorizând starea fătului.
Dacă activitatea de muncă nu sa intensificat în 4 ore după amniotomie, oxitocina sintetică este injectată intravenos pentru a crește contracțiile (dacă nu există contraindicații, cum ar fi un pelvis îngust, o nepotrivire între dimensiunea pelvisului și dimensiunea estimată a capului fetal, fătul este în poziția greșită). De asemenea, pentru a spori activitatea contractilă a uterului, se utilizează soluție de glucoză intravenoasă, vitaminele C și B1. Dacă acțiunile întreprinse nu produc efectul dorit (și acest lucru este posibil!), Apoi este indicată o secțiune cezariană.
Situația în timpul nașterii în timpul suprasolicitării este, de asemenea, agravată de faptul că fătul "transferat" este de obicei mare, ceea ce agravează în mod semnificativ trecerea lui prin canalul de naștere al mamei. Adesea, datorită travaliului prelungit, mama are un făt mare și dezvoltă o slăbiciune a forței de muncă. În același timp, medicul este întotdeauna interesat de o livrare mai rapidă în timpul replanării, deoarece fătul este în condiții de hipoxie cronică, care poate fi exprimată sub formă de revărsare de lichid amniotic verde. Prin urmare, trebuie să știți că simplul fapt al post-sarcină este o indicație relativă pentru o secțiune cezariană.
Dacă în stadiul prenatal, în conformitate cu ultrasunetele, Doppler și CTG, există semne de hipoxie fetală și insuficiență placentară, secțiunea cezariană este cea mai acceptabilă metodă de livrare, permițând asigurării copilului și mamei împotriva eventualelor complicații grave la naștere.
Cum să provocați singur nașterea
Evitarea sarcinii prelungite nu este atât de dificilă. Pentru aceasta, este necesar ca în timpul sarcinii să adere la un stil de viață sănătos și activ. Acest lucru este valabil mai ales pentru femeile gravide cu factori de risc pentru perenazhivaniyu (omogeni târziu, cu afecțiuni endocrine etc.).
Încercați să efectuați exerciții speciale de respirație în timpul sarcinii. Aceasta se referă la mersul pe jos în aer proaspăt pentru cel puțin 30-40 de minute pe zi, înotul, yoga și aerobica pentru femeile însărcinate.

Aqua aerobic pentru femeile gravide
Dacă nu există contraindicații, atunci în ultimele săptămâni de sarcină (la 39-40 săptămâni) se recomandă activitatea sexuală. Faptul este că prostaglandinele fac parte din materialul seminal, care contribuie la înmuierea cervixului și la deschiderea acestuia, ceea ce are un efect foarte pozitiv asupra travaliului. Din nou, aceasta este o sabie cu două tăișuri.În timpul actului sexual activ, există o posibilitate de abrupție placentară (și aceasta este o amenințare la viața fătului) sau infecție (chiar și microorganismele oportuniste, cum ar fi ureaplasma sau E. coli în timpul sarcinii pot provoca complicații).
Atitudinea psihologică a gravidei este importantă. Datorită fricii, excitațiilor și tensiunilor constante înainte de nașterea viitoare, debutul forței de muncă poate fi amânat. Trebuie să vă reamintim că, în funcție de starea dumneavoastră de spirit, copilul primește fie "hormoni de bucurie", fie "hormoni de stres". Pentru a începe procesul de naștere, trebuie să vă acordați emoții pozitive și apoi copilul dvs. nu va fi mult timp să vină!
Consultanță obstetriciană-ginecologistă privind sarcina post-sarcină
Întrebare: În ce moment este necesar să contactați un ginecolog, dacă nașterea nu începe independent?
Răspuns: La 40-41 săptămâni de sarcină.
Întrebare: Poate sexul provoca debutul forței de muncă?
Răspuns: Da.
Întrebare: Am 41 de săptămâni de sarcină. Ultrasonografia a prezentat insuficiență placentară. Pot să-mi dau naștere?
Raspuns: Poti, daca nu exista semne de hipoxie fetala.
Întrebare: Este adevărat că un copil, după o sarcină întârziată, poate să se nască retardat mental?
Răspuns: Nu este adevărat. În 20-30% din cazuri, sa observat cu adevărat că copiii după nașterea târzie mai târziu încep să stea, să meargă, să vorbească etc. Cu toate acestea, totul este foarte individual și în mare măsură depinde de atenția și grija părinților.
Întrebare: Prea multă creștere în greutate până la sfârșitul sarcinii poate indica o schimbare?
Răspuns: Nu.
Întrebare: Îmbătrânirea placentei în conformitate cu ultrasunetele este un semn de exacerbare?
Răspuns: Nu întotdeauna, îmbătrânirea placentei poate apărea la 30 săptămâni de sarcină. Dar când se retrage (dacă nu este fals), îmbătrânirea placentei apare în aproape toate cazurile.
Întrebare: Cât de repede se fac secțiunile cezariană atunci când se retrag, dacă există indicații?
Răspuns: Operația cezariană se efectuează într-o manieră planificată după spitalizare până la 42 de săptămâni.
Conceptul de "sarcină amânată"
În mod normal, sarcina durează 280 de zile sau 10 luni obstetricale (40 săptămâni). O sarcină post-termică este considerată a fi una care durează 42 săptămâni sau mai mult și se termină cu nașterea unui copil cu semne de suprasolicitare. Dar nu în toate cazurile, amânarea sarcinii se încheie cu nașterea unui făt prea-coapte, adică "replanning" și "over-maturing" nu sunt sinonime.
Nașterea cu o astfel de sarcină post-termală se numește întârziată. Este destul de posibil să ai un copil fără prea multă maturitate după stabilirea unei sarcini prelungite, precum și o naștere care a avut loc la timp, dar cu nașterea unui făt prea-coapte. Pe baza celor de mai sus, devine clar că prelungirea sarcinii este un concept calendaristic, iar supradimensionarea include o evaluare a stării fizice a nou-născutului.
Clasificarea sarcinii post-termice
Există 2 tipuri de sarcină post-termică:
- adevărată sau biologică perenashivanie - o situație în care, în plus față de o creștere de 10-14 zile de la data nașterii, un copil se naște cu semne de perenosheniya,
- replantarea falsă sau sarcina prelungită - în ciuda creșterii duratei de gestație de 2 sau mai multe săptămâni, se naște fără evenimente de replanificare, mature funcțional și nu există semne de "îmbătrânire" în placentă.
Dar în obstetrică modernă, termenul "sarcină prelungită" nu sa înrădăcinat, nu este în clasificarea internațională a bolilor. Următoarea clasificare este utilizată mai des:
- dacă perioada de gestație este mai mare de 40 săptămâni, dar mai puțin de 40 de săptămâni și șapte zile, adică 41 de săptămâni, sarcina se numește pe termen lung, iar nașterea respectivă este în timp util,
- dacă perioada de gestație este mai mare de 41 săptămâni, dar nu depășește 41 săptămâni și 7 zile, ei vorbesc despre o "tendință de perenazhivaniyu", dar nașterea este încă numită în timp util (se folosește și termenul "41+"
- dacă perioada de gestație corespunde unei perioade de 42 săptămâni sau mai mult, se utilizează termenul "sarcină amânată", iar nașterea se numește întârziată.
Ce determină termenul de naștere
Atunci când se calculează data estimată de livrare, durata ciclului menstrual trebuie de asemenea luată în considerare. De exemplu, dacă ciclul menstrual este mai mare de 28 de zile, atunci nașterea este posibilă după ce a ajuns la 40 săptămâni întregi, așa-numita sarcină prelungită. Asta este, cu cât ciclul menstrual este mai lung, cu atât sarcina durează mai mult. La femeile cu un ciclu menstrual scurt (mai puțin de 28 de zile), travaliul poate începe la 36 de săptămâni.
Ce promovează perenashivaniyu
Sarcina prelungită apare datorită influenței multor factori, dar cauza principală este afectarea reglementării neurohumorale în organismul matern, care joacă un rol în formarea unei domenii generice. Adică există atât tulburări funcționale în creier, cât și dezechilibre hormonale (hormoni care "stimulează" debutul activității de muncă: estrogeni și hCG, progesteron și lactogen placentar, histamină și serotonină, prostaglandine și altele).
În unele cazuri, sarcina post-sarcină nu se dezvoltă din cauza stării corpului mamei, ci a patologiei fătului și / sau a placentei. În acest sens, toți factorii care provoacă pererashivanie sunt împărțiți în două grupe: fetale și materne.
- Modificări materne
- traume mentale și stres,
- frica de naștere și teama de a-și pierde copilul
- leziuni ale creierului în trecut
- endocrine (boli tiroidiene, diabet, obezitate);
- boli ale tractului digestiv și patologiei hepatice,
- infantilism,
- amânată de gripă sau ARVI în timpul gestației,
- infecții din copilărie în trecut (pojar, scarlat și altele);
- afectată funcția menstruală
- infantilismul general și sexual,
- tumori uterine,
- inflamația organelor genitale (cervicită, endometrită sau salpingo-ooforită);
- disfuncție ovariană,
- numeroase avorturi,
- naștere copil mare în istorie
- hipodilamie în timpul sarcinii,
- amenințarea de întrerupere a sarcinii curente și terapia cu medicamente,
- vârsta (prima naștere după 30 de ani),
- hereditate (sarcina prelungită a fost observată la rudele de sex feminin);
- zaharat.
- Schimbări în corpul copilului
- malformații ale creierului (anencefalie, edem cerebral, microcefalie)
- întreruperi în dezvoltarea sistemului pituitar-suprarenale,
- patologia rinichiului fătului (polichistic),
- prezentare pe spate
- hipoplazia suprarenală,
- Boala lui Down.
Patogenie de replantare
Placenta și schimbările care au loc în ea joacă un rol important în mecanismul de dezvoltare a transplantului. Deteriorarea se poate datora maturării tardive sau disociate a placentei, insuficienței placentare cronice sau retenției toleranței imunologice de către placentă, care împiedică apariția reacțiilor imunologice care au ca scop respingerea fătului în timp util.
Modificările trofice și distrofice rezultate în amnion și membrana deciduală conduc la întreruperea sintezei prostaglandinelor implicate în actul generic. Există, de asemenea, perturbări hormonale în sistemul comun fetal-placentar-matern. Raportul dintre modificările hormonilor gonadotropici, conținutul de progesteron, gonadotropina corionică umană și catecolaminele crește, ceea ce încurajează perenashivanie.
Din punct de vedere macroscopic, masa placentei este mărită, deși grosimea acesteia este redusă. Placenta însăși este uscată, iar împărțirea în pene este ștersă. De asemenea, locul copiilor este colorat cu ape verzi (evacuarea meconiului datorită hipoxiei). Pe întreaga suprafață a placentei există atacuri de inimă albe și calcificări, locuri de renaștere grasă.
Schimbarea și lichidul amniotic. Amnioticul își pierde transparența și își schimbă compoziția.În cazul unei ușoare transfuzii de apă, acestea dobândesc o nuanță opalescentă, devin albicioase din cauza lubrifiantului umed al fătului și epiteliului cutanat dizolvat în ele. Când apare o hipoxie a bebelușului, apa devine verde sau galbenă (descărcarea meconiului).
Compoziția fosfolipidică a lichidului amniotic se schimbă. Conținutul de lecitină și sfingomielină, care sunt responsabile pentru formarea surfactantului (o substanță care nu permite plămânilor să inhaleze în timp ce se inhalează) în plămânii copilului, este încălcată. Datorită unei sinteze depreciate a agentului tensioactiv, un făt excesiv dezvoltă un sindrom de tulburări respiratorii și formează membrane hialine în plămâni.
Reducerea volumului apei și modificarea proprietăților fizico-chimice reduce activitatea bactericidă a lichidului amniotic, numărul de bacterii crește, ceea ce contribuie la dezvoltarea pneumoniei fetale la copil.
Scăderea volumului de lichid amniotic în timpul unei sarcini post-termice este direct proporțională cu lungimea creșterii:
- in cele 41 de saptamani volumul de lichid amniotic este redus cu 100 - 200 ml si este de 600 - 700 ml (cantitatea normala de apa este de 800 - 900 ml)
- în cele 42 de săptămâni întregi, volumul de apă scade cu un factor de la 2 la 350-400 ml,
- in cele 43 de saptamani de apa exista foarte putine (200 - 300 ml) - apare o apa joasa pronuntata,
- cu o schimbare semnificativă (44 săptămâni sau mai mult), apa aproape dispare, volumul lor fiind de 40-60 ml.
Imagine clinică
În timpul sarcinii post-temporare, apar următoarele simptome:
- circumferința abdominală scade cu 5-10 cm datorită deshidratării (dacă este repoziționată mai mult de 10 zile),
- turgorul redus (elasticitatea) unei piele a unei femei,
- uterul devine mai dens prin reducerea volumului de apă și reducerea fibrelor musculare ale uterului,
- apă scăzută,
- densitatea oaselor craniului copilului crește, suturile și fontanele devin înguste și fuzionează împreună (examen vaginal)
- natura tonurilor inimii copilului se schimbă atunci când se aude (bătăile inimii se accelerează / se încetinesc, tonurile inimii sunt mușcate sau devin surde), ceea ce indică hipoxia fetală datorată insuficienței placentare,
- înfometarea de oxigen a fătului (reducerea profilului biofizic: reduce perturbările, mișcările respiratorii, tonul fătului);
- "Imaturitate" cervicală
- creșterea în greutate este redusă sau pierderea în greutate este observată la o femeie însărcinată,
- în loc de colostru, laptele începe să curgă,
- înălțimea uterului crește datorită hipertonicității uterului și dimensiunii mari a copilului.
Cum arata fructele de peste?
Livrările întârziate se încheie odată cu nașterea unui făt cu semne de suprasolicitare:
- nici un lubrifiant original, ceea ce duce la încrețirea pielii,
- stratul de grăsime subcutanată este redus,
- lungi unghii și picioare (picioare pentru marginile falangelor unghiilor)
- păr lung
- integralele sunt colorate verzui sau gălbui (datorită meconiului, care se afla în ape),
- oasele dense ale craniului, ar putea exista izvoare închise și cusături,
- dimensiuni mari (dimensiunile capului corespund limitei superioare a normalului sau mai mult);
- lungimea fructului este mai mare decât în mod normal (până la 56 cm și mai mult);
- este posibilă nașterea unui făt hipotrofic (o consecință a întârzierii creșterii intrauterine).
studii perenashivanie
Starea intrauterină a bebelușului depinde în mare măsură de durata posttratării și, prin urmare, următoarele grade de perenosheniya emit:
Perioada de gestație este de 41 săptămâni întregi. Starea copilului este satisfăcătoare, dar există o creștere a activității motorii și o creștere a bătăilor inimii. Volumul de apă este redus ușor, la 800 - 600 ml, are o culoare albicioasă și opalescentă.
Cervixul la sfârșitul sarcinii are insuficiență "maturitate", compactată, gât interior ca o pernă densă. Capul este apăsat de intrarea în pelvis. Din punct de vedere macroscopic, placenta arată ca o sarcină pe termen lung. Nou-născutul are simptome minore de depășire a maturității.
Pielea este uscată, dar nu este scobită, lubrifiant asemănător brânzei, într-o cantitate mică. Lungimea copilului ajunge la 54 - 58 cm.
De regulă, corespunde 42-43 de săptămâni. La o femeie, disponibilitatea biologică a colului uterin pentru contracții este absentă, circumferința abdominală scade cu 1-3 cm în fiecare zi și crește înălțimea uterului. Capul nu este presat la intrarea în pelvisul oaselor. S-a dezvoltat foametea de oxigen a fătului și insuficiența placentară. Tonurile inimii sunt camuflate, iar atunci când fătul se mișcă, devine mai frecvent sau mai puțin. Mișcările sunt rare, dar pe ultrasunete există mișcări profunde de respirație, uneori transformându-se în convulsii.
- maturitatea placentatii de 3 grade
- lipsa mai mare a apei,
- creșterea densității ecoului de apă,
- scăderea fluxului sanguin intra-placentar.
Macroscopic: placenta este subțire, uscată, divizarea lobilor este ștersă.
Volumul apei este redus semnificativ, apele însele sunt albicios și tulbure. La naștere, se observă inferioritatea vezicii fetale (plată), iar membranele sunt dense și întinse pe capul bebelușului. Un copil se naste cu semne clare de supra-maturitate si hipoxie.
Acesta este un grad extrem de amânare, depășind 43 - 44 de săptămâni. Fătul dezvoltă insuficiență de organe multiple, pielea este vopsită verde sau galben, cordonul ombilical este subțire. Zona placentei nu este mărită, dar grosimea acesteia este redusă, există mai multe calcificări și atacuri de cord albe. Placenta este, de asemenea, colorata galben-verzuie.
Probabilitatea morții fetale ante și intrapartum și a mortalității infantile precoce crește semnificativ.
Instrumente metodice
Din metodele instrumentale se aplică:
Fluxul sanguin Doppler între uter și placentă prezintă semne de îmbătrânire în locul copilului: calcificări și prescripții, "scăderea în greutate" a placentei, intensitatea fluxului sanguin placentar și uteroplacentar este redusă.
Cu CTG, se detectează bradicardie (mai puțin de 120 bătăi pe minut) și tahicardie (mai mult de 160), ceea ce confirmă hipoxia fetală.
Se investighează natura lichidului amniotic prin vezica fetală și canalul cervical. Apă verzui sau galbenă apă.
După primirea unei mici cantități de apă, se examinează compoziția acestora. În ape, există o creștere a conținutului de creatinină și uree, acid lactic și proteine totale, precum și o scădere a glucozei. Primul semn de peeling este o modificare a raportului lecitinei și sfingomielinei, este de 4/1 (la un făt matur, coeficientul este 2/1).
Cu ultrasunete, se măsoară creșterea fătului și se calculează greutatea acestuia, se determină o densitate crescută a oaselor craniene și malformațiilor intrauterine, se determină cantitatea de lichid amniotic și lipsa apei. Fluidul suspendat se găsește în ape (densitate crescută a lichidului), fluxul sanguin intra-placentar scade, se observă semne de circulație centralizată a sângelui și o scădere a profilului biofizic al fătului. Gradul de maturitate al scaunului pentru copii este, de asemenea, evaluat (când se retrage, acesta este gradul 3).
efecte
Sarcina prelungită afectează în mod negativ starea fătului, complică evoluția sarcinii și a nașterii. La sfârșitul perioadei de gestație, replantarea provoacă adesea dezvoltarea preeclampsiei și anemiei la o femeie. În plus, există nereguli în coagularea sângelui femeii însărcinate și lipsa apei, care afectează negativ fătul și evoluția travaliului.
Oferă naștere târzie
Posibile complicații de livrare cu întârziere:
- ruperea prematură a apei, când gâtul este încă "imatur" sau "nu este destul de matur"
- perioada preliminară patologică,
- anomalii ale forțelor generice (datorită oaselor strânse ale craniului copilului, configurația craniului este întreruptă, ceea ce contribuie la slăbiciunea contracțiilor sau discoordonării);
- naștere prelungită (provoacă anomalii ale forței de muncă și absența unei domenii dominante generice);
- leziuni obstetricale (pauze ale țesuturilor moi ale canalului de naștere);
- decuplarea prematură a placentei sau creșterea acesteia (datorită tulburărilor metabolice și structurale în locul pediatric);
- probabilitatea de sângerare crește în a treia etapă a travaliului sau la începutul postpartum,
- riscul de a dezvolta complicații infecțioase în perioada postpartum crește.
Pericole pentru făt
Ce este plin de fetus perene:
- hipoxia fetală în timpul sarcinii și în timpul nașterii (îmbătrânirea placentei duce la apariția insuficienței placentare);
- asfixie la naștere,
- deteriorarea sistemului bronhopulmonar (dezvoltarea bronhopneumoniei, atelectazei și a altor complicații la un copil după naștere);
- tulburări neurologice și procese infecțioase la nivelul pielii unui nou-născut,
- leziuni la nașterea nou-născutului (cefalohematom și hemoragii intracraniene cauzate de oasele craniene strânse și o încălcare a configurației capului, fracturi ale extremităților);
- moartea fetală în timpul gestației, în timpul nașterii și în perioada neonatală timpurie.
Frecvența decesului copilului este direct proporțională cu momentul transferului. La 41-42 săptămâni, este de 1,1%, până în săptămâna 43, 2,2% din copii sunt uciși, iar în caz de deteriorare extremă (44 săptămâni sau mai mult), rata mortalității crește la 6,6%.
Reprogramarea crește semnificativ frecvența operației cezariene. În plus, copiii amânați ulterior rămân în urmă în dezvoltarea fizică și psihică.
Tactica obstetrică
Chiar și în stadiul clinicii antenatale, femeile cu tendințe de perevarivaniyu izolate în grupul de risc, iar în întreaga perioadă de 40 - 41 de săptămâni, se oferă spitalizare în spitalul de maternitate. Gestionarea sarcinii post-termice este determinată de starea fătului, de gradul de pregătire a colului uterin pentru naștere, de prezența complicațiilor de sarcină și de patologia extragenitală și de alți factori.
Întârzierea sarcinii se referă la indicația relativă pentru livrarea abdominală. Operația cezariană se efectuează în prezența factorilor conexe:
- Cervixul "imatur"
- prezentarea capului pelvian fetal,
- constricția pelvisului
- prima nastere in 30 de ani sau mai mult
- istoria obstetrică (nașterea unui copil mort în trecut, infertilitate, sarcină ca urmare a FIV),
- 2 și 3 grad de insuficiență placentară,
- incrucisarea cablului
- inserarea extensor a capului, extensia membrelor copilului.
La descoperirea malformațiilor incompatibile cu viața (la examenul cu ultrasunete) se efectuează o operație de distrugere a fructelor.
După spitalizarea prenatală în spitalul de maternitate, o serie de activități sunt atribuite femeii:
Pregătirea de col uterin
Pentru a accelera maturarea cervicală, se utilizează prostaglandinele E2. Prostaglandinele se administrează intracervic sub formă de geluri și pesare sau tablete vaginale. Pentru a deschide și a înmuia cervixul, li se atribuie și bastoane - alge. O femeie gravidă are de asemenea o dietă bogată în grăsimi vegetale (conținând precursori de prostaglandină) și medicamente care stimulează producerea de prostaglandine (lineetol, retinol, Essentiale-forte).
În procesul de preparare a cervixului, care durează 5 până la 7 zile, este efectuată zilnic cardiotocografia (monitorizarea bătăilor inimii fetale) și un studiu Dopplerometric al fluxului sanguin în sistemul mamei fetus-placentă-mamă.
Conducerea nașterii
În cazul unui col uterin "matur", absența factorilor agravanți și starea satisfăcătoare a fătului, travaliul se desfășoară în mod natural. Odată cu dezvoltarea perioadei preliminare patologice, se injectează intravenos ginipral. Inducerea forței de muncă începe cu deschiderea vezicii fetale. Dacă după 4 ore contracțiile nu au început, începe perfuzia intravenoasă a prostaglandinelor. Nașterea se efectuează sub controlul CTG, cu prevenirea hipoxiei intrauterine (cocarboxilază, piracetam, glucoză cu ascorbic) și introducerea antispasticelor la fiecare 3 ore. Cu deteriorarea fătului și dezvoltarea complicațiilor (pelvis îngust clinic, contracții insuficient de intense), nașterea se termină cu o secțiune cezariană.
Întrebare - răspuns
Nu, dar ar trebui să consulte un doctor care povestește perioada de gestație în toate modurile și va recomanda spitalizarea.
Da.Când retragerea nu trebuie să abandoneze sexul. În primul rând, materialul seminal conține prostaglandine, care accelerează maturarea colului uterin și, în al doilea rând, în timpul orgasmului se eliberează oxitocina, stimulând contracția uterului.
Aproape întotdeauna, cu post-sarcinii pe ultrasunete, se determină îmbătrânirea placentei. Dar, în unele cazuri, este posibil să se identifice placenta "veche" (3 grade de maturitate) și în termeni de 27 - 32 de săptămâni. Aceasta nu este o dovadă a repoziționării, ci a insuficienței placentare.
Sarcina pe termen lung este ceea ce?
Dacă la 40 de săptămâni uterul la o femeie este imatur, în majoritatea cazurilor putem vorbi despre amânarea sarcinii. Sarcina este numită o sarcină care durează 42 săptămâni sau mai mult. Adică, de îndată ce vârsta gestațională "trece peste" cu două săptămâni mai mult decât perioada normală, este necesar să se recurgă la anumite măsuri. Conform statisticilor existente, numărul de sarcini amânate este de la 4% la 14% din numărul total.
Copiii născuți după termenul limită, există semne clare de supra-coacere. Pielea acestor copii este, de obicei, shriveled și deshidratat, unghiile sunt prea lungi, pe corp nu există lubrifiant original și un strat subțire de grăsime. În aproape toate cazurile, la copiii amânați, există oase craniene grele, precum și o fontăncă îngustă. Întrucât tot acest timp fătul crește, iar locul devine mai mic, devine aglomerat și se dovedește deseori că acești copii au picior "uriaș" sau "pliat". În timpul examinării cu ultrasunete, semnele de îmbătrânire a placentei sunt foarte vizibile în timpul unei repetări. Acestea indică faptul că placenta nu mai poate face față nevoilor unui copil în creștere. La copiii născuți după perioada de 42 de săptămâni, leziunile pronunțate ale sistemului nervos central sunt de 2-5 ori mai frecvente. De regulă, având în vedere incidența ridicată a complicațiilor pentru copil, medicii nu așteaptă până când termenul limită ajunge la 42 de săptămâni, dar dă naștere la 41 de ani.
Dar, pentru a trage concluziile corecte, fie că este o sarcină amânată sau nu, este important să cunoaștem data exactă a concepției, deoarece fără aceasta este pur și simplu imposibil să se calculeze corect data estimată a nașterii. În consecință, femeia și medicul ei ar putea crede că termenul a expirat deja, deși în realitate acest lucru nu poate fi cazul. Acest lucru este valabil mai ales pentru femeile care au un copil de dimensiuni mari sub inima lor și care nu cunosc data exactă a ultimei perioade de menstruație înaintea sarcinii. În acest caz, există un risc mare ca scanerul cu ultrasunete să fie, de asemenea, confundat în calculele da.
Există un test pentru a determina gradul de pregătire pentru naștere. Se numește mammar. Înțelesul său este după cum urmează: o femeie trebuie să se așeze sau să se așeze într-o poziție confortabilă pentru ea, să se relaxeze. Ar trebui să fie un ceas în apropiere. O femeie trebuie să-și irită propriile mamelonuri și areola cu degetele pentru 1 minut la fiecare 3 minute. Tot ce trebuie să faceți despre 5-6 abordări. În acest caz, mâna a doua ar trebui să fie pe stomac pentru a urmări contracțiile. Dacă în primele 3 minute de la începutul iritației mameloanelor apar primele contracții și în 10 minute vor fi cel puțin trei, testul este pozitiv. Dacă acest lucru nu sa întâmplat și femeia are deja 40 de săptămâni, testul este negativ și indică o sarcină prelungită.
Factori și cauze ale sarcinii post-termice
Există anumiți factori de risc pentru care sarcina este cel mai probabil să întârzie sarcina.
- femeile cu pubertate târzii
- disfuncția menstruală
- tulburări metabolice semnificative,
- boli endocrine, probleme tiroidiene,
- boli inflamatorii (în special cronice) ale organelor genitale,
- preeclampsia (toxicoza celei de-a doua jumătăți a sarcinii);
- infantilism,
- deja transferate boli infecțioase din copilărie,
- vătămări corporale grave.
În plus, dacă o femeie din istorie a avut deja perenosheniya sau avort, probabilitatea nașterii târzii în timpul sarcinii ulterioare crește semnificativ.
Apropo, uneori nașterea nu pornește din motive psihologice. De exemplu, mama diferite temeri. Acest lucru este valabil mai ales pentru acele femei care, pe tot parcursul sarcinii, și-au îndreptat toate eforturile spre conservarea sarcinii cu o mare probabilitate de eșec. De îndată ce primele contracții și tensiunea musculaturii netede a uterului încep, conștiința femeii din obișnuință începe să blocheze forța de muncă.
Gradul de sarcină post-term
În plus față de adevărata prelungire a sarcinii, există încă o falsă (sarcină prelungită). Atunci când, în ciuda creșterii gestației, copilul se dezvoltă normal și se naște fără semne de maturitate. În acest caz, placenta se formează la timp și nu îmbătrânește. Prin urmare, sarcina prelungită este considerată normală. Acest lucru se datorează particularităților dezvoltării lente a fătului.
O adevărată sarcină amânată se caracterizează prin următoarele simptome după săptămâna 42:
- scăderea în greutate pentru gravide cu mai mult de 1 kg,
- scăderea volumului abdomenului cu 5 cm sau mai mult, datorită scăderii cantității de lichid amniotic (apă scăzută),
- la examinarea vaginală, medicul constată o creștere a densității oaselor craniului fetal
- hipoxia fetală - privarea de oxigen (determinată de medic în funcție de cercetare);
- în loc de colostru, femeia începe să producă lapte din glandele mamare,
- cervix imatur la sarcină pe termen lung (38-40 săptămâni).
În mod normal, cantitatea de apă fetală ajunge la 1100-1200 ml până la sfârșitul sarcinii (40 de săptămâni). Volumul acestora scade cu 150-200 ml, cu fiecare săptămână ulterioară. Compoziția lor se schimbă, de asemenea. Apele capătă o culoare tulbure și albicioasă datorită prezenței în ele a unui lubrifiant asemănător brânzei. De asemenea, apele fetale pot fi verzui sau gălbui din cauza prezenței meconiului (fecale originale) la făt.
Există 3 grade de reîncărcare fetală.
- perioada de gestație este prelungită timp de o săptămână,
- starea satisfăcătoare a fătului, marcată de mișcarea sa crescută,
- Volumul lichidului amniotic este de 600-800 ml (în funcție de ultrasunete). atunci când sunt folosite, există o culoare albicioasă în loc de o culoare transparentă,
- cervixul uterului nu este suficient de matur și partea prezentă a fătului nu este presată strâns împotriva intrării în pelvisul mic - aceasta este determinată de medic prin examinarea vaginală,
- pielea nou-născutului este uscată, cantitatea de lubrifiant asemănător brânzei este redusă (masa albică pe pielea copilului la naștere). Lungimea copilului poate fi de 52-58 cm.
Primul grad de tragere trebuie distins de sarcina prelungită.
- retrofit pentru 2-3 săptămâni,
- la o femeie însărcinată, cervixul nu este destul de matur. Partea prezentă a fătului este slăbită la intrarea în pelvis,
- circumferinta abdominala scade in fiecare zi cu 1-3 cm,
- hipoxia fetală marcată și insuficiența placentară - determinată prin ascultarea unei batai de inimă, CTG și ultrasunete,
- bătăile inimii fetale sunt îndoite, atunci când se mișcă, devine mai des sau mai puțin (determinată conform CTG). Dacă nu se schimbă cu mișcările copilului, atunci aceasta indică hipoxia,
- mișcările fetale devin mai rare
- pe placentografii (ultrasunete) este determinată de subțierea placentei. De asemenea, în conformitate cu ultrasunetele există o lipsă semnificativă de apă și o scădere a fluxului sanguin în placentă,
- nou-născutul are aproape toate semnele de peste-maturitate (vezi mai jos) și hipoxia,
- apele sunt tulbure, de culoare albă,
- nașterea este adesea însoțită de o perioadă preliminară lungă (contracții neregulate, dureroase la începutul travaliului), deversarea timpurie sau antenatală a apei, slăbiciunea travaliului, hemoragia postpartum și patologia placentei
- cel mai adesea recurg la operația cezariană.
- amânarea pentru 3-4 săptămâni (43-44 săptămâni),
- acest grad este extrem, deoarece, în plus față de hipoxia severă, malnutriția secundară (greutate corporală scăzută) se poate dezvolta în făt,
- Pielea unui nou-născut are o nuanță galben-verzui datorită hipoxiei și meconiului în lichidul amniotic,
- în gradul III există riscul de abrupție prematură a placentei, cel mai adesea la debutul travaliului,
- în acest caz, nou-născuții se nasc într-o stare extrem de gravă (pe scara Apgar, mai puțin de 3 puncte)
- cantitatea de lichid amniotic este mult redusă.
Semnele fătului (sindrom Bellentaine-Runge)
- pielea și cordonul ombilical au o nuanță galben-verzui,
- încrețirea pielii picioarelor și a palmelor - macerarea (datorită unei lungi șederi în ape),
- există lubrifiere puțin sau mai puțin brânză,
- pielea dobândește o apariție "senilă" datorită epuizării grăsimii subcutanate și formării de pliuri pe corp,
- un copil mare sau, invers, cu hipotrofie (mai puțin frecvent),
- pe mâinile de unghii lungi
- oasele unui craniu dense, fontanele sunt înguste.
Un copil este considerat post-mortem dacă există mai mult de două dintre simptomele de mai sus.
Numărul de zile amânate nu este cel mai sigur semn de patologie. Depinde mult de caracteristicile mamei și fătului, precum și de evoluția și starea placentei. Uneori se întâmplă că pererashivanie timp de 1-2 săptămâni este însoțită de semne de gradul al treilea. În schimb, la prelungirea termenului de muncă timp de 2-3 săptămâni, fătul nu poate prezenta semne de depășire a maturității.
Cauze ale sarcinii post-termice
Numeroși factori care afectează funcția reproductivă a femeii pot servi drept fundal pentru sarcina post-termică. Sarcina prelungită apare adesea la femeile cu funcție menstruală afectată (menarche precoce sau târziu, menstruație neregulată, algomenoree) și infantilism sexual. În viitor, infecțiile din copilărie pot afecta evoluția sarcinii în viitor - rujeola, scarlatina, parotita, rubeola etc., precum și gripa sau ARVI în timpul actualei sarcini.
Printre cauzele sarcinii post-termice se numără adesea boala endocrină a femeilor (tulburări ale glandei tiroide, diabet zaharat etc.), boli gastro-intestinale și boli hepatice. Aceste condiții pot întrerupe metabolismul hormonal și pot determina inerția uterului, excitabilitatea redusă a acestuia. Inflamațiile organelor reproductive (adnexită, endometrita, cervicita), tumori ale uterului (fibroame, fibroame), disfuncții ovariene, gestație și terminarea artificială a sarcinii în istorie pot duce, de asemenea, la modificări ale reglementării neuromusculare a uterului.
O sarcină amânată poate fi cauzată de o activitate fizică insuficientă, de odihnă prelungită în pat, de traume mentale și de suferință emoțională la care se confruntă femeia. În plus față de toate cele de mai sus, terapia cu medicamente cu riscul de avort spontan, nașterile anterioare cu un făt mare, primele nașteri mai vechi de 30 de ani, prezentarea pelviană a fătului, patologia unei sarcini anterioare, contribuie la prelungirea sarcinii. Nu este exclus ca sarcina amânată să poată fi cauzată de boli fetale, în special, defectele de dezvoltare ale sistemului nervos central (hidrocefalie, anencefalie, microcefalie), sindromul Down, boala rinichilor polichistice, patologia suprarenalelor etc.
Deoarece mecanismele complexe care implică sistemul nervos central, hormonii (estrogeni, gestageni, glucocorticoizi, hCG, acetilcolină, catecholamine, serotonină, histamină), enzime, electroliți, oligoelemente și vitamine, sistemul de reglementare neuroendocrină poate declanșa o sarcină prelungită.
Simptomele sarcinii post-temporare
Sarcina de după sarcină este indicată, în primul rând, prin depășirea perioadelor cronologice de gestație, dar prin schimbări ale placentei și fătului. La o sarcină post-termică după 290 de zile de gestație, o femeie are o scădere a volumului abdomenului cu 5-10 cm și o greutate corporală per kilogram sau mai mult, care este cauzată de o scădere a lichidului amniotic. În acest context, o femeie însărcinată a redus turgorul pielii, o densitate crescută a uterului și imaturitatea colului uterin. S-ar putea să existe o descărcare de gât din țesuturile de lapte în loc de colostru.
Efectuarea unui examen vaginal la un pacient cu o sarcină post-termică relevă o densitate crescută a oaselor craniului la nivelul fătului, îngustarea fontanelurilor și a cusăturilor osoase. În timpul auscultării abdomenului, sunt auzite sunetele cardiace înfundate ale fătului cu frecvență și ritm neregulat, care indică hipoxia fetală. Confirmarea obiectivă a diagnosticului unei sarcini post-termice poate fi obținută prin studii instrumentale.
Tactica nașterii la sarcină post-termică
Femeile gravide pentru perioada de gestație de 41 de săptămâni sunt supuse spitalizării în cadrul departamentului de patologie a femeilor însărcinate, unde după o examinare suplimentară se decide problema tacticii nașterii. În cazul sarcinii post-termice, este posibilă dezvoltarea unei travali spontane, totuși, în absența ei, se recurge la inducția artificială a nașterilor.
Când cervixul nu este disponibil timp de câteva zile, se utilizează administrarea locală de geluri hormonale speciale, sub influența cărora cervicul se înmoaie și se extinde canalul cervical. Apoi, terapia prescrisă, stimulând activitatea contractilă a uterului. Nașterea naturală în sarcină post-termică necesită monitorizarea continuă a activității cardiace fetale (ascultarea bătăilor inimii, ficocardiografia fătului).
În unele cazuri (în caz de hipoxie intrauterină acută, slăbiciune a forței de muncă, pelvis ingust clinic, prezentare pelviană a fătului, prezența unei cicatrici pe uter etc.), livrarea chirurgicală a femeilor cu sarcină post-termică prin extracție în vid sau forcepsuri obstetricale sau utilizând o secțiune cezariană.
Complicațiile sarcinii post-termice și prevenirea acestora
Nașterea care însoțește o sarcină amânată poate fi complicată de un curs prelungit, ruptura prematura a apei, dezvoltarea activității de muncă discoordonate, hemoragii hipo și atonice, complicații infecțioase (endometrita, metotromflebitomul, mastita). În perioada postpartum, datorită contractilității reduse a uterului, se dezvoltă adesea un lohiometru.
Pericolele sarcinii post-termice pentru un copil sunt posibile hipoxia fetală și asfixierea nou-născutului, dezvoltarea leziunilor cerebrale, leziunile la naștere, aspirația meconiului și a lichidului amniotic. Starea copiilor născuți din sarcină post-termică este agravată de icter sever, crize hormonale, leziuni cutanate infecțioase și tulburări neurologice. Ulterior, acestea adesea rămân în urma dezvoltării fizice și mentale normale.
Efectuarea sarcinii la pacienții cu risc de replantare necesită o atenție deosebită din partea unui obstetrician-ginecolog. În cazul în care nu se produce o muncă în perioada preconizată, spitalizarea femeii gravide în spitalul de maternitate este necesară pentru a clarifica termenii de gestație, starea fătului și decizia privind eliberarea.
Cauzele afecțiunii patologice
Frecvența nașterii după 40-42 săptămâni este de aproximativ 8% din cazuri, crescând ratele de boli ale nou-născutului la 29%. Există mulți factori care duc la livrarea cu întârziere. Principalul motiv al acestui fenomen este dezechilibrul hormonal, care determină inhibarea activității hormonilor responsabili de activitatea de muncă.
Există o serie de alți factori care afectează negativ cursul de gestație:
- tulburări ale organelor sexuale (mai târziu menarche, ciclu menstrual neregulat, infantilism sexual);
- bolile infecțioase din trecut
- prezența tumorilor în uter (fibroame, fibroame),
- afecțiuni endocrine (patologie tiroidiană, diabet, obezitate);
- procese inflamatorii la nivelul organelor genitale,
- defectele ovarelor,
- toxicoza târzie,
- transferate anterior numeroase avorturi,
- prima sarcină după 35 de ani
- fătul mare sau prezentarea pelviană,
- ereditar.
Cauza de sarcină post-termică poate fi în patologia dezvoltării fetale. Astfel, în perioada de după săptămâna a 40-a, bolile sistemului nervos central (hidrocefalie, microcefalie), bolile genetice (sindromul Down), patologiile în rinichi și glandele suprarenale sunt adesea diagnosticate la nou-născut.
Unul dintre factorii de declanșare este activitatea fizică scăzută. În primul rând, se referă la viitoarele mame care au petrecut mult timp respectând patul de odihnă din cauza pericolului de avort spontan. Cauzele psihologice nu sunt excluse. La femeile cu sisteme mentale instabile, predispuse atacurilor de panică și depresiilor, caracterizată de suspiciune și anxietate crescute, activitatea de muncă poate fi blocată subconștient din cauza creșterii fricii față de procesul de muncă.
simptome perenashivanie
Pentru făt în uter, natura oferă condiții ideale pentru dezvoltare și protecție. Dar, după expirarea perioadei prescrise, cantitatea de lichid amniotic scade, ceea ce împiedică dezvoltarea ulterioară.

Sarcina prelungită se manifestă prin următoarele simptome:
- scăderea volumului abdomenului cu 5-10 cm,
- pierdere în greutate de 1 kg sau mai mult,
- scăderea elasticității pielii abdominale,
- hipertonia uterului, creșterea densității acestuia, creșterea înălțimii podelei pelvine,
- prezența înfometării cu oxigen a fătului - bătăi inimii rapide sau rapide, reducerea numărului de perturbări zilnice, creșterea densității oaselor craniului, îngustarea fontanelurilor,
- imaturitatea cervixului,
- subțierea (învechirea) placentei - schimbarea țesuturilor, scleroza vasculară, deformarea vililor corionici,
- eliberarea laptelui de la mamifere.
Prezența acestor simptome vă permite să diagnosticați sarcina amânată și să luați în considerare starea de sănătate patologică și potențial periculoasă. În mod obișnuit, aceste simptome sunt observate cu sarcină întârziată mai mult de 10 zile.
Mifepristone Application
Acest medicament este utilizat în principal pentru contracepția de urgență și avortul la începutul sarcinii (până la 6 săptămâni). Pătrând în corp, blochează acțiunea progesteronului. Forma pastilelor de droguri. Acest instrument este, de asemenea, utilizat pentru a stimula travaliul pe termen lung, începând cu săptămâna 38.

Prin scăderea concentrației de progesteron și declanșarea activității contractile uterine, Mifepristona stimulează forța de muncă. Luarea medicamentului este permisă numai într-o instituție medicală specializată. La început, femeia gravidă ia prima doză (200 mg). Dacă dozele nu se produc în decurs de 24 de ore, pacientului i se administrează un alt comprimat (200 mg).
Mifepristona este aplicabilă în timpul sarcinii post-termice pentru a stimula travaliul și livrarea numai în absența contraindicațiilor la nașterea naturală. Decizia privind utilizarea medicamentului este luată de mai mulți specialiști după o examinare preliminară aprofundată a femeii însărcinate.
În timpul nașterii, este necesar să se monitorizeze activitatea cardiacă fetală și să se ia măsuri preventive menite să reducă riscul de hipoxie fetală.
profilaxie
Nu există măsuri specifice pentru prevenirea sarcinii post-termice, mai ales că o femeie nu poate anticipa întotdeauna această problemă în avans.Dar dacă o situație similară a fost observată la rudele apropiate (mamă, matusa, bunica) sau la cea mai gravă femeie au avut cazuri anterioare de naștere târzie, trebuie să respectați cu atenție măsurile preventive pentru a preveni patologiile copilului.
Acestea includ:
- detectarea și tratarea în timp util a afecțiunilor endocrine și a bolilor inflamatorii ale organelor pelvine,
- Atitudinea responsabilă față de planificarea sarcinii, excluderea avorturilor,
- nașterea primului copil de până la 35 de ani
- înregistrarea în femele în primele etape (nu mai târziu de 12 săptămâni);
- excluderea obiceiurilor proaste
- nutriție completă echilibrată bogată în legume, fructe, produse lactate, excluderea din meniul de alimente grase, picante, precum și alimente fast-food,
- monitorizarea atentă a cursului ciclului menstrual pentru a determina cu precizie vârsta gestațională și data preconizată a nașterii,
- vizite regulate la medic, implementarea tuturor recomandărilor și numirilor.



