
Continuarea genei este una dintre cele mai importante, interesante și complexe funcții ale corpului uman. Imposibilitatea unei persoane adulte biologic de a produce descendenți se numește infertilitate. Medicii fac un astfel de diagnostic dacă în timpul primului an de viață sexuală normală, fără a folosi metode contraceptive, nu survine sarcina.
Cazurile de infertilitate sunt observate în medie în 10-20% dintre cupluri. Una dintre cele mai comune concepții greșite este că această problemă este predominant feminină. Statisticile contestă această afirmație, care indică faptul că cauzele infertilității sunt distribuite aproape în mod egal între sexe: o treime dintre cazurile de infertilitate sunt asociate cu bărbații, o treime cu femei, iar ultima treime este împărțită între probleme comune (20%) și cazuri inexplicabile (10%).
Infertilitatea feminină este mai ușor de determinat. După aflarea acestei probleme, femeia începe să fie tratată. Este mult mai dificil să convingem un om să se supună unui examen. Refuzul sondajului datorită teama bărbaților de a-și recunoaște inferioritatea. Foarte des, infertilitatea reprezentanților sexului mai puternic este asociată cu impotența, deși, de fapt, cauza infertilității masculine nu este slăbiciune sexuală. Capacitatea unui om de a reproduce descendenții depinde în întregime de calitatea și cantitatea spermei sale.
Cauzele infertilității masculine
Este important să înțelegem că infertilitatea nu este considerată o boală independentă. Este o consecință a unui complex de diferite patologii ale întregului corp masculin. O astfel de afecțiune la un om poate apărea din cauza deteriorării organelor genitale, a patologiei sistemului reproducător, intoxicației și bolilor somatice ale corpului, a infecțiilor, a bolilor endocrinologice, a tulburărilor neurologice și mentale, a bolilor inflamatorii cronice ale organelor urinare, a modificărilor genetice, imune și cromozomiale. Factorii de mediu, stresul, medicamentele și obiceiurile proaste (alcool, fumatul) afectează de asemenea sistemul reproductiv al bărbaților.
Infertilitatea masculină

Infertilitatea masculină - Încălcarea funcției reproductive masculine, exprimată în incapacitatea de a avea descendenți. Cel mai adesea, infertilitatea masculină este o consecință a schimbărilor calitative și cantitative ale spermatozoizilor în ejaculat datorită bolilor inflamatorii anterioare ale organelor genitale, bolilor infecțioase și cronice și efectelor asupra corpului factorilor chimici. În 40-50% din cazuri, este cauza unei căsnicii fără de urma. Poate duce la prăbușirea familiei și la tragedia personală.
O zecime din toate cuplurile nu au ocazia de a concepe un copil fără ajutorul medicamentelor. În același timp, proporția infertilității feminine reprezintă 40%, iar cota infertilității masculine este de 45%, restul de 15% sunt cazuri de incompatibilitate imunologică a soților și forme rare de infertilitate.
Funcționarea sistemului reproductiv masculin
Celulele germinale masculine sunt celule de spermatozoizi, conțin informații genetice despre tată. Informațiile genetice sunt concentrate în capul spermei și, cu ajutorul coastei, celulele spermei se pot deplasa pentru a ajunge la celula de ou. Spermatogeneza apare în testicule, în primul rând sperma trece prin tubule convoluate, care treptat devin drepte și apoi în epididim. Lungimea totală a tubulilor este de aproximativ 500 de metri, datorită mișcării lente de-a lungul tubulilor convulsi, celulele spermei mature și devin capabile să fertilizeze o celulă de ouă.În epididimul testiculelor, spermatozoizii trec prin ultimul stadiu de creștere, după care intră în canalele seminale în veziculele seminale, unde se acumulează și se amestecă cu secreția epitelială, care conține nutrienți pentru spermatozoizi. Din veziculele seminale, lichidul seminal este evacuat în momentul ejaculării, amestecând cu secretul glandei prostatei, lichidul rezultat se numește spermă.
Din cele de mai sus, devine clar că principalele cauze ale infertilității masculine pot fi fie obturarea canalului, în care spermatozoizii datorate obstacolelor nu pot fi eliminați din uretra, fie o încălcare a funcției secretorii în orice etapă.
Cauzele și formele infertilității masculine

Pentru performanța reproductivă a funcțiilor masculine, celulele germinative sunt responsabile - spermatozoizii, care poartă informații genetice despre părinte. Cantitatea și calitatea lor joacă un rol imens în capacitatea unui bărbat de a concepe descendenți. Baza eșecului funcției de reproducere sunt problemele cauzate de:
- O scădere cantitativă accentuată a eliberării materialului seminal masculin de material seminal.
- Prezența obstrucției complete sau parțiale a tubulilor în calea avansării spermatozoizilor la ejaculare.
- Viabilitate scăzută și mobilitate a semințelor sau tulburări morfologice și defecte ale structurii acestora.
Factorii genezei congenitale a infertilității la bărbați, datorită defectelor de dezvoltare intrauterină sau a eșecului genetic din setul cromozomial.
Procesul de producere a gameților (celulele germinale masculine) la nivelul genelor este controlat de un număr imens de gene (mai mult de 2000), iar în cazurile de mutații sau prezența unui cromozom în plus, există o încălcare a structurii celulare a spermatozoizilor. Astfel de anomalii apar:
- Dezvoltarea hipogonadismului primar cauzat de insuficiența funcțională a țesuturilor textuale ale ovarelor masculine,
- Localizarea anormală a testiculelor în scrot (cu criptorhidism),
- Defecte congenitale în dezvoltarea uretrei (cu hipospadias).
Defectele de naștere asociate cu lipsa testiculelor, patologiile severe în dezvoltarea gonadelor (glandele sexuale) sau absența completă a acestora sunt un factor inevitabil al infertilității care nu poate fi vindecat.
Multe procese patologice și boli pot fi atribuite cauzelor dobândite de infertilitate la bărbați.
- patologia venelor cordonului spermatic al scrotului (cu dezvoltarea varicocelei);
- boli infecțioase și neinfecțioase ale diferitelor sisteme și organe,
- efectele radiației, hormonale, chimioterapice și tratamentul chirurgical,
- patologii endocrine și consecințele hiperprolactemiei,
- traume mentale și stres,
- influența avitinoză și a hranei dezechilibrate,
- prelungite condiții febrile care duc la supraîncălzirea testiculelor,
- factorii de producție dăunători și ecologia proastă,
- alcoolul și dependența de nicotină.
Printre numeroasele forme de infertilitate la bărbați, cauzele principale se datorează defectelor obstructive și secretorii.
Obstructivă infertilă datorită obstrucționării spermatozoizilor datorită blocării unuia sau ambelor vas deferente. Motivul pentru aceasta poate fi:
- Procesele inflamatorii ale apendicelor, care cauzează aderența și blocarea canalelor,
- Prezența leziunilor netratate ale testiculelor și organelor în zona inghinală,
- Operațiile eșuate care provoacă leziuni ale organelor din zona inghinală,
- Masele chistice, stoarcerea vaselor deferente,
- Absența vaselor deferente din testicul, datorită anomaliilor congenitale de dezvoltare sau a sifilisului sau a tuberculozei.
Procesul unilateral al blocării vaselor deferente se caracterizează printr-o concentrație foarte scăzută a celulelor germinative (gameți) în compoziția ejaculatului. Într-un proces cu două căi, concepția este imposibilă.
Factorul infertilității datorită patologiei funcționale a testiculelor, eșecul lor de a produce un număr suficient de gameți masculi viabili pentru fertilizarea oului. În celulele de spermă, se observă o mobilitate slabă, defecte structurale și o viabilitate scăzută. Concentrația lor în materialul seminal este foarte mică și insuficientă pentru procesul de concepție. Această patologie este cea mai comună.
Odată cu identificarea timpurie a cauzelor și a tratamentului infertilității la bărbați cu caracter secretor, este posibilă eliminarea completă și restabilirea funcției de reproducere în majoritatea cazurilor.
Un factor important în dezvoltarea infertilității masculine îl reprezintă procesele imune și autoimune din organism.
Infertilitatea imunologică datorită producției de anticorpi la ejacularea unui partener particular din corpul feminin. Și este de la acest partener că sarcina este imposibilă. Pathologia imunologică care perturbă procesul de concepție poate fi cauzată și de procesele autoimune din corpul omului, care produc propriile anticorpi care încalcă capacitatea de reproducere a spermatozoizilor.
Cu infertilitate prelungită, dar cu relații sexuale regulate fără un factor de conservare, boala este detectată numai după o examinare amănunțită de un androlog sau urolog.
Diagnosticarea și lista de analize
Pentru a identifica cauzele de afectare a reproducerii spermei, medicul efectuează diagnosticarea fizică, clarifică și detaliază plângerile pacientului și identifică comorbiditățile.
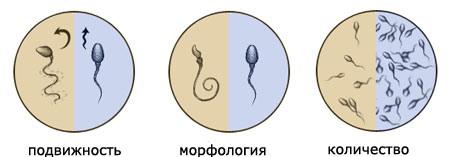
Primul pas în diagnosticul infertilității masculine este analiza care caracterizează calitatea ejaculării - spermogramei. În analiza spermatozoizilor se evidențiază semnele caracteristice ale bolii, sub forma diferitelor modificări patologice în lichidul seminal:
- azoospermia - absența prezenței gameților în materialul seminal,
- oligospermia - reducerea numărului de celule germinale pe mililitru de fluid seminal,
- necrospermia - prezența în sperma a unui număr mare de gameți morți,
- asthenospermia, manifestată prin motilitatea scăzută a spermei,
- teratospermia cauzată de structura anormală a gameților,
- leucocytospermia, cu un conținut ridicat de celule leucocite din materialul seminal,
- hemospermia, cu conținut în structura celulelor roșii din sângele seminal.
După studierea caracteristicilor obținute, pot fi atribuite tehnici de examinare în laborator și instrumental, inclusiv:
- Examinarea biochimică și bacteriologică a lichidului seminal,
- Teste și markeri pentru a respinge sau confirma influența unui factor imunologic sau autoimunologic cauzal. Analize biologice și radioimune pentru detectarea anticorpilor antispermici.
- Analize pentru detectarea bolilor infecțioase.
- Examenul hormonal.
- Identificarea anomaliilor cromozomiale la soți prin metoda cariotipării spectrale.
- Examinarea termografică a scrotului și biopsia anexelor.
- Radiografia, ultrasunetele și tomografia organelor interne și a craniului.
Conform datelor de diagnosticare, specialiștii îngusti - un endocrinolog, un imunolog, un genetician și alți specialiști (prin indicatori) pot coordona tratamentul infertilității masculine. Este vorba de un examen de diagnostic care dezvăluie semne și simptome caracteristice ale tulburărilor reproductive masculine.
Cauzele infertilității la bărbați

Infertilitatea masculină - incapacitatea unei femei sănătoase ginecologice de a rămâne gravidă de la un partener în decurs de un an și o comunicare mai activă sexuală mai activă fără protecție. Simptomul infertilității masculine este unul: o femeie nu poate rămâne gravidă. Infertilitatea la bărbați, cauzele și tratamentul bolii, subiectul conversației noastre de astăzi.
Principalele cauze ale infertilității masculine includ:
- Starea patologică a spermei: un volum mic de ejaculate cu un număr insuficient de spermatozoizi, o perioadă scurtă de viabilitate și inactivitate, incapacitatea de a penetra oul.
- Anomaliile anatomice care împiedică ejacularea normală (ejacularea), cum ar fi aderențele după operațiile pe organele pelvine sau în glanda prostatică, blocând vastele deferente (consecințe ale bolilor inflamatorii, în special gonoree).
- Probleme ale sistemului imunitar. Unii bărbați produc anticorpi care își percep propria spermă ca substanță străină. În mod frecvent (în fiecare al doilea caz) se observă după o vasectomie (sterilizarea chirurgicală a unui bărbat cu conservarea funcției sexuale). Chiar dacă operația este opusul vasectomiei, aceasta nu întotdeauna restabilește capacitatea de a purta copii și unul dintre motive este eșecul sistemului imunitar.
Boală asimptomatică

Simptomul infertilității masculine este unul: o femeie nu poate rămâne gravidă.
Infertilitatea nu este o boală independentă, ci una dintre manifestările unei boli:
- patologii ale creierului (tumori, leziuni, procese inflamatorii);
- boli mintale (nevroză, depresie);
- afecțiuni ale sistemului endocrin (tiroidian, pancreas);
- afecțiunile inflamatorii ale testiculelor și ale apendicelor, leziuni ale penisului,
- boli hepatice, rinichi,
- infecții (parotitis, gonoree, sifilis),
- boli ale inimii și vaselor de sânge (hipertensiune arterială, ateroscleroză);
- consumul de droguri, alcoolismul, dependența de nicotină,
- utilizarea anumitor medicamente
- expunerea la substanțe toxice (mediu rău, producție dăunătoare);
- efecte după operațiile organelor pelvine (rect, testicule, prostată);
- starea fizică (suprasolicitarea, stresul, lipsa somnului).
În aproape multe cazuri, după eliminarea maladiei de bază, fertilitatea masculină este restaurată treptat.
Metode de tratament pentru infertilitate masculină

Cel mai promițător este o recuperare cuprinzătoare. Inițial, trebuie să simplificați stilul de viață:
- au o odihnă bună
- face sport,
- să mănânce alimente sănătoase din punct de vedere ecologic, cu includerea regulată în meniul produselor care conțin acizi grași nesaturați (pești grași)
- în dieta bărbaților, ce vitamine ajută o femeie să devină gravă? În primul rând, vitaminele A, E, B 12, C, precum și oligoelemente zinc și seleniu, care vor îmbunătăți celulele spermatozoizilor, vor crește numărul acestora,
- oprirea fumatului, abuzul de alcool, în special berea (această băutură conține o cantitate uriașă de fitohormoni feminini, care pot fi comparate cu remediu contraceptiv pentru bărbați);
- Nu puteți expune corpul la stres psihologic și fizic (adrenalină, hipotermie sau baie fierbinte).
În funcție de cauza care a condus la tulburarea funcției de reproducere, tratamentul este selectat. Cele mai frecvente evenimente medicale:
- terapie (hormonală, antibacteriană) cu administrarea simultană a unui complex de vitamine și oligoelemente, suplimente alimentare,
- homeopatia (primirea medicamentelor homeopatice care stimulează funcția gonadelor, activitatea sistemului nervos, creșterea eficienței)
- Fitoterapia adaptogenică: pantocrin, tincturi de eleutherococcus, schisandra, rădăcină zamanihi, rădăcină de ginseng, aralia, prescrisă de medic, este necesar să se știe că adaptogenii sunt utilizați până la ora 19
- fizioterapie (rezultate bune sunt date în camera de presiune, acupunctura, fizioterapia laser și magnetică, EHF);
- postul terapeutic (recomandat pacienților neurotici care suferă de obezitate, hipertensiune arterială sau prostatită cronică) numai sub supravegherea unui medic,
- hirudoterapia (tratamentul cu lipitori) - doar un medic prescrie și deține sesiuni.
Chirurgia nu este exclusă (în caz de patologie și leziuni ale penisului, în caz de boală varicocelă). Tratamentul medicamentos sau chirurgical este prescris numai de un medic.
Albinele vor ajuta
Apiterapia și recepția produselor apicole contribuie la ameliorarea lipsei organismului de hormoni sexuali masculini și la îmbunătățirea cantității și calității spermei:
- utilizarea veninului de albine - un curs de tratament este posibil numai la recomandarea unui medic și cu ajutorul unui apicultor cu experiență,
- 4% jeleu regal zilnic dimineața pe stomacul gol pentru a menține 5-8 picături de substanță în gură până când este complet absorbit, cursul este de 2 luni, faceți o pauză de 10 zile și repetați tratamentul,
- dizolvați polenul sau perga de trei ori pe zi (este mai bine absorbit) cu 1-2 lingurițe, perioada de tratament este aceeași ca în tratamentul jeleului regal,
- extract de molie de ceară mărește motilitatea spermei,
- propolis - mestecați zilnic 1-3 g de substanță prin înghițirea saliva.
Preparate cu venin de albine pentru preparate injectabile, jeleu regal în pastile pot fi cumpărate în farmacii, iar farmacii oferă o pregătire pentru miere de ceară.

Grădină și fitoterapie
- Vindecătorii sunt sfătuiți să folosească în cantități crescute de curmale, prune, nuci. Se recomandă adăugarea la dieta (în salate, ca condimente pentru feluri de mâncare) rădăcini și verdețuri de țelină, patrunjel.
- Păstrăvul este util - o legumă de rădăcină în formă uscată ca o condimente pentru carne și o infuzie de semințe.
- Cu un ficat și rinichi sănătoși, asigurați-vă că mâncați ceapă și usturoi zilnic.
- La culcare, beți lapte de morcov: 1 lingura. l. 150 de grame de lapte fiert se toarnă pe o legume proaspete. Infuzați băutura timp de 40 de minute. Tratamentul timp de 2 săptămâni cu aceeași perioadă de pauză între cursuri.
- Gruel de napi. Legume, cântărind 100 g (dimensiune cu un măr mic), clătiți bine, fierbeți cu coaja în lapte, săriți într-o mașină de tocat carne. Se amestecă cu miere și suc de morcov (ambele sunt de 50 g fiecare). Împărțiți cartofii în 3 mese zilnice înainte de mese.
Plante medicinale
Părți egale de materii prime uscate: șolduri de trandafir, paie de ovaz, plante de cimbru, ierburi cu nucă, ierburi și rădăcini de cicoare. Îndepărtați și amestecați ingredientele. Din colectare ia pentru tratamentul de 1 lingura. l. se amestecă pentru o zi. Se toarnă pulberea într-un termos, se toarnă 2 pahare de apă acolo. Insistați 4 ore, filtrați. Bauturi lichide dimineata si seara.
Medicamente medulare. Iarba uscată 2 linguri. l. turnat apă de fierbere peste 0,5, infuzie este fiartă timp de 15 minute într-o baie de apă, 40 de minute pentru a insista sub capac, scurgere. Tratament 1 lună: jumătate de pahar de bulion cu o jumătate de oră înainte de mese de trei ori pe zi.
Sunt necesare materii prime uscate: 6 părți violet 3 culori și 6 părți rădăcină de brusture, 4 părți rizomi de iarbă de grâu și veronica (iarbă). Pisa. Într-un castron cu 4 cani de apă clocotită se toarnă un amestec de 3 lingurițe. l., un sfert de oră să fiarbă. Tulpina după 3 ore de perfuzie. Dozaj zilnic: de 5 ori 0,5 cesti.
Este foarte util pentru bărbații cu probleme de șolduri de fertilitate ca principal băutură pentru întreaga zi. Ceaiul de tei ajută, perfuzarea de petale de trandafir de culoare roșu închis sau de culoare burgundă.
Sămânța de vindecare

patlagina ajută la mobilitatea scăzută a spermei: semințe 1 lingură. l. a turnat un pahar de apă fiartă, a ținut medicamentul într-o baie de apă timp de 5 minute, s-a filtrat. Bea după-amiaza de 4 ori 2 linguri. l., ușor de încălzit. Cursul de tratament este de 90 de zile.
Semințe de coriandru . Extinde viabilitatea perfuziei spermei de semințe de coriandru: 3 lingurițe. l. sămânță se fierbe apă fierbinte 1 l, insistă 10 minute, se scurge. Împărțiți lichidul în mod egal timp de 2 zile. Bea doua gume in timpul zilei.
salvie: 1 cană de apă fiartă este necesară pentru fiecare ceașcă. semințe, insistați să se răcească, să se scurgă. Beți un curs de 3 luni dimineața pe stomacul gol și pe timp de noapte pentru o dess. l.
Uleiul de semințe de Cumin Neagră (cumpărați un medicament din domeniul farmaciei). Luați uleiul pentru 1 lingură de soia, spălat cu ceai din plante din musetel și cimbru, îndulcit cu miere. Curs de ceai - 3 luni. După o pauză de 60 de zile, un tratament care îmbunătățește numărul și motilitatea spermatozoizilor, se repetă.
Cu credință în puterea aloe

Pentru 500 g de frunză de aloe vera zdrobită în vârstă de 3 ani este necesară pregătirea vinului de 0,5 l (roșu uscat), miere cu un pahar.Se amestecă ingredientele și se pune borcanul pe raftul inferior al frigiderului timp de 5 zile. Prima săptămână de tratament lunar: 1 oră înainte de mese - 1 linguriță. pe zi de trei ori. De la a doua săptămână până la sfârșitul cursului, doza de 1 lingură de lingură. l. O săptămână mai târziu, puteți să repetați tratamentul.
Se prepară: aloe vera 100 g și 200 g fiecare dintre următoarele ingrediente: miere, stafide, caise uscate, smochine, date fără cariere, nuc de nucă, 3 lămâi. Treceți ingredientele într-o mașină de măcinat cu carne, amestecați, depozitați la rece într-un vas de sticlă. Recepția înseamnă: cu o zi înainte de mese patru lingurițe.
Alte tehnici pentru a deveni gravidă cu remedii folclorice pentru infertilitatea masculină includ procedurile de acuprese, aromoterapia, yoga și mudra și terapia cu lut.
După cum vedeți, infertilitatea masculină are diverse cauze, iar tratamentul cu remedii folclorice poate ajuta la rezolvarea acestei probleme delicate.
Diagnosticul de "infertilitate masculină": este așa de teribil?
Potrivit OMS, până la 15% din cuplurile de vârstă reproductivă din întreaga lume nu pot avea copii. În Rusia, această cifră variază între 7 și 18% în diferite regiuni. Până la 10% din familii nu pot concepe un copil în mod natural. În plus, în 4 cazuri din 10, cauza de lipsă de copil se află în corpul masculin.
Infertilitatea masculină este o încălcare a funcției de reproducere masculine, care se exprimă printr-o schimbare cantitativă sau calitativă a spermatozoizilor. Ele sunt fie prea mici, fie prea slabe pentru a ajunge la ou și a-l fertiliza.
Dar nu întotdeauna situația este lipsită de speranță. Cu ajutorul terapiei potrivite, fiecare om al patrulea după sarcină poate concepe un copil. Apropo, statisticile arată că succesul tratamentului de infertilitate masculină este cu 13% mai mare decât eficacitatea tratamentului feminin. Principalul lucru în această problemă este să se întoarcă în timp către specialistul relevant - androlog.
Tipuri de infertilitate masculină
Soiurile incapacității de a concepe sunt determinate de trăsăturile anatomice și funcționale.
- Infertilitatea secretorie. Dezvoltat cu o producție defectuoasă și o maturare a spermatozoizilor, poate fi temporară sau permanentă. Întreruperea temporară a maturării asociată expunerii la factori nocivi: temperatură ridicată a corpului și mediu, substanțe toxice. Eliminarea factorilor nocivi restabilește procesul de maturare a spermei. Astfel, operația cu varicocele arată eficacitatea în 90-95%. Infertilitatea secretorie este permanentă cu dezvoltarea genetică sau congenitală anormală a tubulilor epididimului. Înfrângerea celulelor secretoare ale sistemului canalicular al testiculelor este observată în parotita epidemică, bolile autoimune. Atrofia celulelor secretoare ale tubulilor epididimului, precum și înfrângerea tubulilor testiculari - fenomene ireversibile.
- Infertilitate inferioară datorită dificultății de trecere a spermatozoizilor prin vas deferențieri. Un obstacol în calea mișcării spermei poate fi cauzat de aderențe în tubulii epididimului. Spermatozoizii pur și simplu nu cad în lichidul seminal. Adeziunile pot fi formate din cauza inflamației, a STD, a leziunilor, a tumorilor în țesuturile testiculare.
- Sterilitatea autoimună apare în încălcarea barierei naturale dintre nave și vasele deferente (de exemplu, după rănire). Ca urmare, se formează un răspuns imunitar în sânge - în acest caz, organismul acceptă spermatozoizii pentru o invazie străină. Ca rezultat, anticorpii antispermici reduc motilitatea spermatozoizilor, iar apoi acesta moare.
- Infertilitate combinată observată în încălcarea maturării spermei și a prezenței obstacolelor la ejaculare (de exemplu, disfuncția erectilă).
- Infertilitate relativă se determină dacă nu există motive vizibile: spermograma este normală, nu există obstacole în calea vieții sexuale și nu are loc concepția. Se întâmplă cu încălcări ale igienei sexuale.
Diagnosticul infertilității masculine
Criteriul principal pentru identificarea patologiei este evaluarea viabilității spermatozoizilor.
Prima și principala cercetare este spermograma. Înainte de testarea timp de 4-6 zile, se recomandă calmul sexual și abținerea de alcool. Spermul colectat în clinică (pentru acuratețe, lichidul seminal proaspăt este necesar) este examinat în aceeași zi pentru vâscozitate, timp de lichefiere, aciditate, numărul de spermatozoizi și mobilitatea acestora.
Cu trei rezultate consecutive "slabe" ale spermei, medicul face un diagnostic. Activitățile viitoare urmăresc identificarea nivelului de deteriorare a sistemului reproductiv masculin. În acest scop, utilizați metode de cercetare instrumentală și de laborator.
Metode de diagnosticare instrumentală
- În calitate metoda de screening a susținut ultrasunetele scrotului. La examinare, ele determină starea apendicelor și corzilor spermatice, structura și forma testiculelor, prezența aderențelor și formațiuni suplimentare: chisturi, hidatice - rudimente ale conductelor mulleriene, zone de inflamație sau creștere tumorală.
- TRUS (ultrasunete de prostată) Se efectuează în cazurile de hipertrofie sau inflamație suspectată a prostatei. Ambele condiții conduc la o îngustare a canalului de ejaculare. Genitografia este efectuată pentru a clarifica locurile de îngustare a canalelor seminale. După administrarea agentului de contrast, se efectuează o examinare cu raze X.
- Biopsie testiculară Se efectuează în cazul unei tumori maligne suspectate. Folosind o testicul de puncție, de asemenea, primiți o porție de spermă pentru FIV.
Formă secretoare a infertilității masculine
În cazul formei secretoare a infertilității masculine, testiculele nu produc cantitatea potrivită de spermă și, prin urmare, fertilizarea oului este imposibilă. Această formă de infertilitate este indicată și în cazurile în care motilitatea spermei este afectată sau au defecte de structură.
O cauză obișnuită a infertilității secretoare a bărbatului este varicele varicoase (varicocele). Eliminarea sângelui venos prin venele dilatate este dificilă, prin urmare, congestia se dezvoltă, alimentarea cu sânge este perturbată și funcția testiculară este inhibată. În varicocelele principale, testicul stâng este afectat, dar în timp procesul trece la al doilea testicul sănătos. Ca urmare, funcția ambilor testiculi este inhibată în mod semnificativ, producția de spermatozoizi scade și se dezvoltă forma secretoare a infertilității masculine.
Hidrocelul testiculelor, în care un fluid care stoarce testiculul, se acumulează în testicule, poate provoca infertilitate secretoare a bărbatului, deoarece stoarcerea prelungită a testiculelor cu lichid perturbă alimentarea cu sânge a țesuturilor producătoare de spermatozoizi. Într-o hernie inghinală, se observă un proces similar. Cryptorchidismul, adică, testiculele nedescoperite din scrot, cauzează mai puțin frecvent infertilitatea masculină. Tratamentul criptorhidismului trebuie efectuat până la vârsta de șapte ani, astfel încât funcția testiculelor să fie păstrată, altfel riscul de a dezvolta infertilitate masculină crește de mai multe ori.
Opreștele epidemice, un virus care afectează țesutul glandular, afectează în primul rând glandele salivare și glandele sexuale. Prin urmare, orhita epidemică cu o inflamație suficient de puternică și absența tratamentului poate reduce în mod semnificativ funcțiile reproductive ale unui bărbat sau poate cauza infertilitate masculină.
Deteriorarea epiteliului spermatogenic poate cauza infertilitate masculină, astfel încât efectul radiației penetrante, în funcție de doză, se manifestă fie printr-o leziune totală - boală prin radiații, fie prin deteriorarea țesuturilor și a organelor individuale, epiteliul spermatogen este cel mai sensibil la radiații. Oscilațiile electromagnetice duc adesea la același rezultat, în timp ce purtând orice mijloc de comunicare pe centură înainte ca oamenii de știință să nu fi ajuns la un verdict final, este de asemenea un factor de risc.
Efectul deprimant al febrei asupra întregului proces de spermatogeneză și cu timpul poate duce la consecințe ireversibile și la infertilitatea masculină. La risc se află oamenii care lucrează în magazinele fierbinți și abuzează de o baie și de o saună. Orice tratament cu apă trebuie completat cu un duș rece, astfel încât temperatura din testicule să revină la normal. Încălzirea scaunelor în mașină, pe de o parte, crește confortul și, pe de altă parte, crește temperatura în testicule. Stoarcerea perineului cu lenjerie și îmbrăcăminte înguste, lovituri frecvente duc la disfuncții testiculare și pentru a completa infertilitatea masculină. Ciclismul profesionist afectează adesea funcția de reproducere, infertilitatea masculină la bărbați, mult angajată în ciclism, este diagnosticată de mai multe ori mai des.
Sifilisul, tuberculoza, febra tifoidă, medicamentele antineoplazice, antiepileptice și antibacteriene și tulburările hormonale pot declanșa dezvoltarea infertilității masculine. Infertilitatea masculină temporară se dezvoltă ca urmare a stresului prelungit, a lipsei de proteine în organism, a hipovitaminozelor și alcoolului și a abuzului de fumat. În regiunile cu condiții adverse de mediu, procentul de cupluri cu infertilitate masculină este mai mare.
Diagnosticul infertilității secretoare a bărbatului se bazează pe spermogramă și pe examinarea citologică a țesuturilor testiculelor, ceea ce ajută la aflarea atât a stării patologice cât și a cauzei rădăcinii. După corectarea bolii care a condus la infertilitate masculină, se efectuează un curs de îmbunătățire a spermatogenezei.
Infertilitatea secretorie
Este legată, de regulă, de o scădere a funcției testiculare - hipogonadismul. Există 2 tipuri de această condiție: primară și secundară.
În hipogonadismul primar, procesul patologic este localizat direct în țesuturile testiculare. Acestea pot fi fie malformații congenitale, fie cryptorchidism, fie leziuni de natură traumatică sau infecțioasă. Această formă a bolii este însoțită de creșterea producției de hormoni gonadotropici - concentrația acestora este crescută în sânge.
Infertilitate inferioară
Este rezultatul unor maladii sau malformații ale glandelor genitale auxiliare, uretra, blocarea lumenului vaselor deferente, precum și aspermatismul. În același timp, ejacularea își pierde proprietățile (datorită absenței celulelor spermei în ea sau a unei modificări a structurii și proprietăților lor) sau are o compoziție normală, dar nu poate intra în tractul genital feminin.
Aspermatismul este o afecțiune caracterizată prin absența ejaculării în timpul actului sexual. Se produce ca urmare a unei funcții depreciate a sistemului nervos (atât central cât și periferic) și este, de asemenea, considerată o formă de infertilitate excretoare la om.
Infertilitatea imună
Poate să apară într-un conflict imunologic între bărbat și femeie, care se dezvoltă ca răspuns la intrarea spermei, care este un antigen, în vaginul femeii. Aceasta este așa-numita formă izoimună a infertilității. Riscul de a dezvolta un astfel de conflict poate crește încălcările sistemului imunitar, incompatibilitatea în grupurile de sânge și alți factori.
Forma autoimună a infertilității apare atunci când permeabilitatea barierului sân-testicular este încălcată. Cauzele acestei afecțiuni sunt descrise mai sus.
Infertilitate relativă
Un astfel de diagnostic se face dacă, după o examinare completă a bărbatului și a femeii, nu se dezvăluie modificări patologice în unul dintre ele. Acest termen este folosit cu mare precauție, deoarece lipsa de detectare a patologiei nu înseamnă că nu este acolo - poate aceasta se datorează imperfecțiunii sondajului.
Semne de infertilitate la om
Așa cum sa spus la începutul articolului, semnul conducător al infertilității la un bărbat este lipsa de sarcină cu un act sexual (de 2 ori pe săptămână) timp de 12 luni, cu condiția ca contraceptivele să nu fie utilizate, femeia a fost complet examinată și nu a fost găsită patologie (deși există situații când atât bărbatul cât și femeia sunt sterile).
Examinarea generală
Aici medicul acordă o atenție deosebită dezvoltării fizice, corpului unui bărbat, naturii distribuției părului, stării pielii, sistemului musculo-scheletic și dezvoltării organelor genitale externe.
Cu o deficiență în corpul hormonului sexual masculin - testosteronul - apariția bărbatului este deranjată: mustața și barba cresc prost, mușchii sunt slab dezvoltați, puterea se deteriorează.
La examinarea organelor genitale externe, pot fi detectate anomalii ale dezvoltării acestora, procese inflamatorii, consecințe ale leziunilor, tumori și alte patologii.
Ejaculați testul

Această metodă de cercetare este foarte importantă în diagnosticare. Obțineți ejacularea, de regulă, prin masturbare, cel puțin - prin contact sexual întrerupt. Apoi efectuați studii macro și microscopice, precum și evaluarea parametrilor biochimici și imunologici. Înainte de a lua analiza, un bărbat este recomandat să se abțină de la actul sexual timp de 4-6 zile. Este necesar ca ejaculatul să fie complet asamblat, deoarece porțiunile sale diferite conțin numere diferite de spermatozoizi.
În aproximativ o jumătate de oră după primirea ejaculatului se lichefiază, de aceea continuați să cercetați sub microscop numai după acest timp.
la examen macroscopic volumul estimat, culoarea, mirosul, vâscozitatea, pH-ul ejaculatului. În mod normal, cantitatea sa este de 2-5 ml, mirosul se aseamănă cu cel al florilor de castane, culoarea este lăptoasă, viscozitatea este de 0,1-0,5 cm de fire formate între suprafața ejaculatului și tija de sticlă care este îndepărtată din acesta, pH 7,3-7,7 .
la examinare microscopică ei evaluează aglutinarea (lipirea) spermatozoizilor, compoziția lor calitativă și cantitativă, precum și compoziția celulelor ejaculate suplimentare.
O importanță deosebită în evaluarea calității ejaculatului este motilitatea spermatozoizilor, deoarece reducerea acestuia duce la scăderea probabilității de sarcină. Celulele sănătoase, normale, se deplasează progresiv progresiv și se rotesc ca într-o spirală în jurul axei lor. Astfel de celule ar trebui să fie de cel puțin 75-80%.
Pentru a determina numărul total de spermă, utilizați o formulă specială. Limita inferioară a normalului - 50-60 milioane de celule în 1 ml de ejaculare. Orice sub această valoare se numește oligozoospermie, care este împărțită în 3 grade:
- I - gradul usor, numarul de spermatozoizi - 60-30 * 10 9 / l, capacitatea de a fertiliza este redusa,
- II - gradul mediu, numărul de spermatozoizi - 29-10 * 10 9 / l, capacitatea de fertilizare semnificativ redusă,
- III - severă, numărul de spermatozoizi - mai mic de 10 * 10 9 / l, fertilizarea este imposibilă.
Dacă mai mult de 200 de milioane de spermatozoizi se găsesc în 1 ml de ejaculare, acest lucru se numește polizospermie. În acest caz, de regulă, componenta sa principală este spermatozoizii cu capacitate redusă de fertilitate.
Dacă în ejaculare sunt detectate doar spermatozoizi morți și este imposibil să le reînvieți, aceasta este necrospermia.
Azoospermia - dacă există celule de spermatogeneză în ejaculare și nu sunt detectate spermatozoizi.
Aspermia - dacă nu există nici spermatozoizi, nici celule de spermatogeneză în ejaculare.
Teratozoospermia este o stare de ejaculare, în care mai mult de o treime din spermatozoizi constituie formele lor degenerative.
Asthenozoospermia este o afecțiune în care numărul de forme insuficient de mobile de spermă este mai mare de o treime.
Aspermatismul este o afecțiune caracterizată printr-o lipsă de excreție a spermei în timpul actului sexual.
Estimarea și morfologia spermei determină procentul de forme normale și modificate. Sunt detectate forme tinere ale acestor celule, forme cu cap modificat, gât, coadă, precum și forme vechi. În mod normal, procentul de forme modificate morfologic nu trebuie să depășească 24%.
Celulele de spermatogeneză și alte elemente celulare în normal nu mai mult de 10%.
Studiul biochimic al ejaculării
Compoziția oamenilor sănătoși din lichidul seminal este carbohidrații, lipidele, proteinele, aminoacizii, hormonii, enzimele, vitaminele și alte substanțe. Concentrația fiecăruia determină capacitatea spermei de a se fertiliza.Fructoza și acidul citric sunt cele mai importante în acest sens.
Fructoza se formează în veziculele seminale. Concentrația sa în ejaculare este, în mod normal, de 14 mmol / l. O scădere a nivelului acestei substanțe este un semn al lipsei hormonilor sexuali (șirogenilor) masculini în corpul pacientului.
Acidul citric este sintetizat în prostată. În lichidul seminal al unui om sănătos, concentrația acestuia este de 2-3 mmol / l.
Studii imunologice
Ele ajută la detectarea anticorpilor la spermatozoizi în ejaculare. Există 3 tipuri de ele: spermatoaglutinarea, spermatoimobilizarea și spermatogenul. Acestea determină aglutinarea (lipirea reciprocă), imobilizarea (imobilizarea) spermatozoizilor și, de asemenea, distrug țesutul care produce componentele spermei.
Biopsie testiculară
Studiul structurii țesutului testicular ne permite să determinăm natura procesului patologic și / sau gradul de modificări degenerative din acesta.
De regulă, se utilizează o biopsie testiculară deschisă (sub anestezie locală, pielea scrotului este tăiată cu o lamă, testicul testiculului este tăiat și o parte a parenchimului său este excizată, defectul este suturat). Desfășurați o astfel de operație în ambulator.
Genitografiya
Așa-numitul studiu radiopac al vaselor deferente. Acesta poate fi utilizat pentru a evalua nivelul și gradul de îngustare a vaselor deferente, precum și stadiul diviziunii inițiale, coada apendice și veziculele seminale.
Realizați cercetarea în cadrul anesteziei locale. Vasul deferenți este perforat și se introduce un agent de contrast în lumenul său, după care se examinează răspândirea acestuia de-a lungul tractului vascular în raze X.
Pe baza rezultatelor studiilor de mai sus, medicul stabilește diagnosticul final și este determinat cu planul măsurilor terapeutice.
Principiile tratamentului infertilității masculine
Tactica tratamentului depinde de motivele care au condus la infertilitate.
Infertilitatea inferioară rezultată din procesele inflamatorii în tractul genital, supusă terapiei conservatoare.
Ocluziile (ocluzia lumenului) vaselor deferente sunt de obicei îndepărtate chirurgical.
Eficacitatea tratamentului este determinată de studii repetate ale metodelor ejaculate și altor metode de diagnosticare.
Evenimente generale
- opri fumatul
- renunță la alcool
- opriți să luați anumite medicamente
- eliminarea efectelor asupra corpului de factori profesionali nefavorabili, schimbarea condițiilor de muncă,
- evita stresul emotional, suprasolicitarea,
- să conducă un stil de viață activ
- mânca în mod regulat și pe deplin.
De asemenea, este foarte important să se respecte sexualitatea. Interviul sexual frecvent reduce capacitatea spermei de a se fertiliza, deoarece numărul de spermatozoizi maturi din ea scade, iar formele tinere - cresc. Rezultatul raporturilor sexuale rare este o creștere a numărului de spermatozoizi vechi. Perioada optimă de abstinență este de 3-5 zile. Ar trebui să țină cont de zilele de ovulație și de partener, deoarece în această perioadă se produce concepția. După încheierea actului sexual, o femeie este recomandată să se afle într-o poziție orizontală timp de încă 30-40 de minute.
Măsuri terapeutice generale
Pacientului i se poate atribui:
- vitamina A, grupurile B, E, D, K, multivitamine) - normalizeaza functia generativa a testiculelor,
- medicamente de fosfor (fito ferrolactol, glicerofosfat de calciu), acid glutamic - cu oboseală și epuizare a sistemului nervos,
- Tinctura din China de Lemongrass, Eleutherococcus - pentru tulburari depresive,
- sedative (mumă, brom și altele) - cu iritabilitate, creșterea excitării,
- hepatoprotectori (Essentiale, metionină și altele) - pentru a normaliza funcțiile ficatului,
- biostimulante (FIBS, extract de aloe și altele) - pentru a activa procesele metabolice,
- consultări de specialiști specializați - neuropatolog, psihoterapeut.
Tratamentul infertilității secretoare
- În hipogonadismul primar - preparate androgenice (propionat de testosteron, metiltestosteron și altele).
- Când hipogonadismul secundar - gonadotropinele (gonadotropina corionică, menopauza), progesteronii (clomifenul, gravosanul, clostilbegitul) sau medicamentele care stimulează eliberarea lor (aevit, vitamina B1, metilandrostendiol etc.).
Tratamentul imun infertil
Soții sunt sfătuiți să facă sex cu un prezervativ și să nu se protejeze numai în timpul perioadei de ovulație. În același timp, numărul de antigeni la materialul seminal al bărbatului va scădea în corpul femeii, iar probabilitatea de fertilizare va crește. În paralel cu aceasta, un bărbat sau o femeie (în funcție de încălcările identificate) sunt prescrise medicamente antihistaminice (cetirizină, loratadină și altele). De asemenea, pot fi utilizați glucocorticoizi (dexametazonă, prednison și altele) pentru a obține un efect antialergic.
În procesele inflamatorii cronice din corpul unui bărbat, el poate fi recomandat să ia imunostimulante (thymalin, T-activin și altele).
Metoda de alegere în tratamentul infertilității imune este inseminarea artificială. În acest caz, femeia este injectată în canalul cervical sau în cavitatea acestui organ, sperma primită de la soțul ei.
profilaxie
Pentru a preveni dezvoltarea infertilității, un bărbat trebuie să fie atent la sănătatea sa, să trateze prompt bolile care afectează negativ funcția reproductivă, precum și să împiedice dezvoltarea acestora. De asemenea, trebuie să se conformeze regimului de muncă și odihnei, sexului, să mănânce rațional, să nu contacteze sexual nediscriminatoriu, să nu ia medicamentele în mod necontrolat, să refuze sau cel puțin să limiteze consumul de alcool și fumatul.
concluzie
Infertilitatea la un om nu este o patologie independentă, ci o consecință a unui număr de alte boli. Acest diagnostic se face în cazul în care nu se produce sarcina în cursul anului de raport sexual direct fără utilizarea contraceptivelor. Metoda principală de diagnosticare este studiul ejaculării. Tactica tratamentului depinde de forma infertilității și poate include normalizarea stilului de viață, luând o serie de medicamente sau intervenții chirurgicale. În cele mai multe cazuri, abordarea corectă a diagnosticului și tratamentul adecvat inițiat în mod corespunzător ajută la restabilirea fertilității unui bărbat, dar uneori, din păcate, schimbările în corpul său sunt ireversibile și nu este posibilă restabilirea funcției generative.
Ce doctor să contactezi
Tratamentul infertilității masculine este tratat de androlog. De asemenea, pacientul trebuie să consulte un urolog. Pentru tulburările glandelor endocrine, este indicat tratamentul cu un endocrinolog. În cazurile în care infertilitatea este asociată cu patologia cerebrală, ar trebui examinată de un neurolog și de un neurochirurg.
Channel One, programul "Live Healthy" cu Elena Malysheva, titlul "Despre medicină", subiectul "Tratamentul infertilității masculine" (din 32:20):
Urologul-andrologul Nisanbayev KDD spune despre infertilitatea masculină:
Urologistul-andrologistul A. Zh. V.V. vorbește despre cauzele infertilității masculine:
Sistemul reproductiv al bărbaților pe scurt
Sistemul reproductiv mascul trebuie să producă sperma pentru fertilizare. O celulă de spermă este o celulă de sex masculin. În această celulă se află materialul genetic al tatălui. Informațiile genetice (materialul genetic) sunt concentrate în capul spermatozoizilor. Coada spermatozozei (flagelul) este responsabilă de mișcare. Scopul celulei spermei este fertilizarea oului.
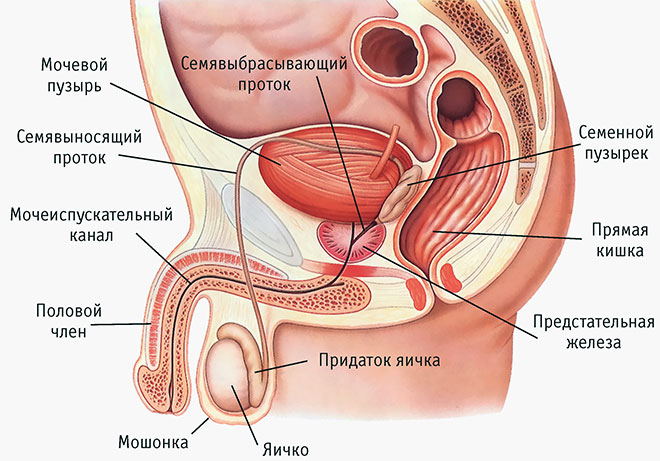
Spermatoza provine și se dezvoltă în testicule, în tubulii seminiferoși. Maturarea are loc în 64 de zile cu producția normală de testosteron. Spermatozoile sunt stocate și așteaptă în aripi timp de 30 de zile. Dacă nu există ejaculare, acestea sunt distruse și absorbite în testicul.
În testicule, spermatozoizii se află în repaus. Ei încep să se miște numai după ce apare ejacularea. Când se ejaculează, spermatozoizii se amestecă cu secretul (suc de prostată). Dacă un om are inflamație sau alte boli, poate fi dificil să se facă un astfel de secret. În consecință, fertilizarea oului unei femei devine mult mai dificilă.
Cele mai frecvente cauze ale infertilității masculine
Infertilitatea masculină trebuie identificată simultan cu infertilitatea feminină. Aceasta înseamnă că ancheta trebuie să treacă pe ambii parteneri. Deci, puteți să salvați o mulțime de timp, să identificați cu mai multă precizie cauzele infertilității și să faceți un diagnostic precis.
Iată principalele și cele mai frecvente cauze ale infertilității la bărbați:
- Varicocel.
- Torsionarea testiculelor.
- Criptorhidie.
- Hipogonadism.
- Cauze psihologice.
- Infecții și inflamații.
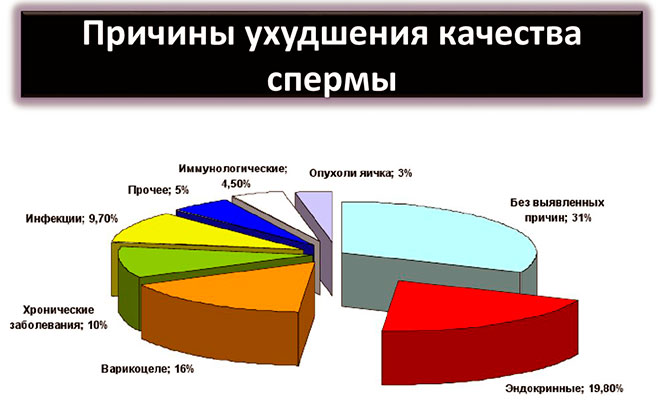
După cum puteți vedea cauzele infertilității masculine sunt multe, și aceasta este doar cea mai frecventă. Acum toate motivele în detaliu.
varicocel
Varicocelul este o boală în care vene varicoase apar în testicule. Datorită dilatării venelor, cantitatea de spermă produsă este redusă. Astfel, șansele de concepție de succes sunt reduse semnificativ. Cauzele varicocelelor pot fi supraîncălzirea prea puternică a scrotului și lipsa de oxigen în testicule. Simptomele de varicocelă sunt durerea în testicule și disconfortul sever în scrot. Mai mult, aceste senzații și dureri neplăcute sunt agravate în momentul sexului sau al sportului. Atunci când varicocele sunt asimetri foarte vizibile. Dacă nu începeți tratarea acestei boli în timp, durerea poate crește și deveni permanentă.
Torsionarea testiculelor
Răsucirea testiculelor nu le răstoarnă literalmente. Cu această boală, vasele de sânge sunt răsucite. Un alt nume - inversarea testiculelor. Desigur, mișcarea spermatozoizilor este sever limitată, iar procesul reproducerii lor este perturbat. Torsionarea testiculelor este o cauză foarte frecventă a infertilității masculine. Tumorile și durerea, acestea sunt principalele simptome ale unei astfel de tulburări.
cryptorchism
Cu această încălcare, există o întârziere în dezvoltarea testiculelor. În criptorhidism, testiculul nu coboară în scrot din cavitatea abdominală, prin urmare dezvoltarea este întârziată. Acest lucru se datorează faptului că temperatura în scrot este prea mică în comparație cu cavitatea abdominală. Tratați o astfel de abatere cu ajutorul medicamentelor hormonale. În cazuri extreme, utilizați o metodă chirurgicală.
hipogonadism
În această boală, bărbații nu produc hormoni sexuali în cantitatea potrivită. Datorită lipsei unor astfel de hormoni în corpul unui bărbat, calitatea spermei suferă, tulburările hormonale sunt perturbate, iar organele genitale nu se pot dezvolta în măsura potrivită. Această boală afectează aproximativ 1% dintre bărbați. Tratamentul cu hipogonadism este terapia hormonală. Dacă tratamentul cu droguri nu ajută, faceți o operație pe proteze și materiale plastice pe organele sistemului reproducător.
psihologie
Stresul poate cauza infertilitate masculină. Stresul emoțional puternic duce la încălcarea dorinței sexuale, la încălcarea erecției, la producerea de hormoni masculini. Nervii ar trebui să fie bine. Aceasta este o condiție importantă pentru concepție.
Bolile infecțioase pot deteriora epiteliul testiculelor. Din acest motiv, posibilitatea de fertilizare este redusă drastic. Prin urmare, este foarte important să se efectueze o examinare pentru infecții. Bolile infecțioase pot fi prezente sub formă latentă.
O atenție deosebită trebuie acordată infecțiilor cu transmitere sexuală. Astfel de afecțiuni pot fi detectate prin testele trecute. Pentru a face acest lucru, trebuie să contactați un urolog, venerolog sau anrolog.
Tulburări endocrine
Tulburările din sistemul endocrin pot duce la infertilitate. Spermatogeneza poate fi întreruptă din cauza unor anomalii ale glandelor sexuale. Funcția tiroidiană incorectă poate avea, de asemenea, un efect negativ asupra producției de spermă.Cu tulburări endocrine, apare dezechilibrul hormonal.
Cauze mai puțin frecvente
Cauza infertilității masculine poate fi imunitatea. Așa-numita infertilitate imunologică masculină este infertilitatea, în care sistemul imunitar masculin produce anticorpi antispermici. Aceste organisme, în timp ce în testicule, distrug spermatozoizii, luându-le pentru corpuri străine. Miscarea spermei si numarul lor este semnificativ redus.
Pentru a detecta prezența unor astfel de anticorpi, un bărbat trebuie să treacă spermatozoizii pentru analiza MAR cu un test. Despre acest lucru în detaliu aici.
Ce altceva poate fi cauza infertilității la bărbați:
- Alcoolismului. Când alcoolismul perturbă ficatul, există atrofie a testiculelor, o scădere a activității sexuale.
- Inflamația prostatei. Dacă un bărbat are o prostată inflamată sau vezicule seminale, aceasta este o cauză gravă a infertilității.
- Leziuni fizice în zona inghinala.
- Chimioterapia afectează capacitatea de a produce spermă.
În plus, există și așa-numita infertilitate idiopatică. Cu acest tip de infertilitate, medicii nu pot stabili cauzele exacte. Toate analizele arată normal și nu există semne de perturbări ale organelor de reproducere. Cu toate acestea, este imposibil să concepeți un copil. Mai multe despre acest lucru în articolul nostru aici.
Sfaturi pentru bărbați
Există multe cauze ale infertilității masculine. Recomandăm ca bărbații să aibă grijă de sănătatea lor în avans. Dacă vă pasă de corpul dumneavoastră, puteți evita multe din problemele asociate cu infertilitatea.
De exemplu, dacă supraîncălzirea într-o saună (cameră de aburi) poate afecta grav funcționarea producției de spermă. Temperatura scrotului sub temperatura normală a corpului nu este accidentală. La temperatura corpului de 36,6 grade, temperatura scrotului nu trebuie să depășească 33 de grade. Acestea sunt condiții normale pentru existența, reproducerea și dezvoltarea spermatozoizilor. Depășind această temperatură, motilitatea și cantitatea de spermatozoizi adecvate pentru fertilizare sunt perturbate.
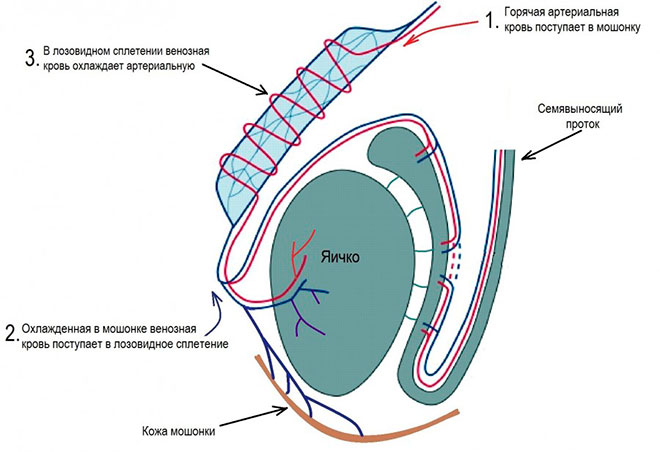
Un bărbat nu trebuie să poarte haine foarte calde atunci când este cald afară. În acest caz, lenjeria de corp nu trebuie să fie foarte strânsă și strânsă.
Un bărbat trebuie să aibă o formă fizică bună dacă vrea să devină tată. Se recomandă, de asemenea, exerciții fizice regulate (exerciții neobositoare). Printre altele, este foarte important să renunți la alcool și la fumat. Amintiți-vă că acestea nu sunt cuvinte goale - acestea sunt sfaturi care vor permite cuplului să găsească fericirea de a fi părinți.
Forma obstructivă a infertilității masculine
Cu această formă de infertilitate masculină, mișcarea spermei de-a lungul unuia sau ambelor canale deerent este imposibilă din cauza blocajului. Principala cauză a obstrucționării canalelor este inflamația în epididim, în urma căreia canalele sunt lipite împreună sau blocate. Leziunile netratate ale testiculelor și ale căpușelor, leziunile în timpul operațiilor pe organele pelvine sau stoarcerea vaselor deferente de chist sunt a doua cauză principală a infertilității obstructive masculine după orhită. Mai puțin frecvent, cauza infertilității masculine este absența unei epididime sau vaselor deferente, a sifilisului și a tuberculozei.
În timpul diagnosticării infertilității obstructive masculine, este important să se determine lungimea și localizarea obturationului. Tratamentul constă în excizarea locului de obstrucție sau în formarea unei noi căi pentru sperma prin impunerea de anastomoze.
Simptomele altor forme de infertilitate masculină
10% dintre cuplurile infertile nu prezintă patologii și pot avea copii din alte căsătorii. O cauză mai rară a infertilității este incompatibilitatea imunologică sau hipersensibilitatea unei femei la componentele spermei. Dacă deschiderea uretrei este sub vârful penisului, atunci la momentul ejaculării, sperma nu cade pe colul uterin, astfel încât nu are loc concepția.Infertilitatea masculină este, de asemenea, diagnosticată în cazurile în care un bărbat nu face mai mult de 1 contact sexual complet (din cauza bolii sau din cauza preferinței pentru alte tipuri de sex) timp de o lună.
Terapia hormonală pentru infertilitatea masculină
Terapia hormonală pentru infertilitatea masculină este indicată pentru diferite tulburări de spermatogeneză, în special în cazul în care motilitatea spermei este afectată, ca stimulare după corectarea bolilor majore și, mai rar, ca tratament principal.
Terapia hormonală de substituție pentru tratamentul infertilității masculine este indicată pentru hipogonadism, tulburări de motilitate idiopatică ale spermatozoizilor (patozoospermie) și hipoandrogenism. Cu o metodă de blocare a infertilității masculine, un bărbat ia medicamente care suprimă spermatogeneza timp de câteva luni, iar după anulare, caracteristicile calitative și cantitative ale spermatozoizilor sunt îmbunătățite. Deși această metodă antifertilă pentru tratamentul infertilității masculine este rar utilizată.
Stimularea terapiei hormonale pentru infertilitatea masculină se bazează pe introducerea de doze mici de hormoni, care au un efect benefic asupra proceselor metabolice și de altă natură, dar nu afectează sistemul hipotalamo-pituitar. Tratamentul infertilității masculine cu hormoni pentru o perioadă lungă de timp, cel puțin 9 luni, cu monitorizarea eficacității terapiei cel puțin o dată la 3 luni. Dozele și alegerea medicamentului și regimului depind de tipul de patologie și sunt atribuite individual. Atunci când concentrația spermatozoizilor este mai mică de 5 milioane / ml de spermatozoizi, dacă formele mobile de spermatozoizi sunt mai mici de 20%, terapia hormonală pentru infertilitatea masculină este nepromitivă.
Tratamentul chirurgical al infertilității masculine
În cazul infertilității masculine provocată de varicocel, fluxul de sânge venos din testicule este îmbunătățit chirurgical. Ca urmare, stagnarea dispare, metabolismul este normalizat și se restabilește spermatogeneza. Vena testiculară este fie ligată, scleroasă, fie ligată. Prognosticul operației cu varicocelul unilateral este favorabil, dacă procesul este bilateral, uneori este necesară o terapie medicală suplimentară a infertilității masculine.
În criptorhidism, operația de coborâre a testiculelor în scrot se realizează la o vârstă fragedă, dar este necesar să se excludă sindromul Kallmann și alte anomalii congenitale. Chiar mai devreme se efectuează o intervenție chirurgicală orhidexică, schimbările mai puțin ireversibile în epiteliul spermatogenic și cu atât mai puțin probabil este că maturitatea va necesita tratament al infertilității masculine. În cazul în care coborârea testiculară a fost efectuată după atingerea vîrstei de trei ani, tratamentul nu dă rezultate mari, iar mulți bărbați trebuie ulterior să treacă prin tratamentul infertilității masculine. Tratamentul criptorchidismului cu hormoni gonadotropici este ineficient.
În tratamentul chirurgical al herniilor inguinale-scrotali, este important să se reducă la minimum riscul de leziune a cordonului spermatic, dacă operația este reușită, de obicei, tratamentul infertilității masculine nu este necesar, deoarece funcția reproductivă este complet restaurată. Dacă există anomalii congenitale ale uretrei, atunci chirurgia plastică pentru restaurarea canalului cu formarea deschiderii exterioare pe cap este suficientă pentru ca, în momentul ejaculării, materialul seminal să cadă pe colul uterin. Dacă există un loc de îngustare a uretrei, tratamentul chirurgical al infertilității masculine este impunerea anastomozei folosind chirurgie endoscopică. Operațiile asupra vaselor deferente sunt folosite pentru azoospermia obstructivă, eliminând în plus cauza obturation (chist, zona de obstrucție inflamatorie, etc.).
Vizitele comune ale unui psihoterapeut în timpul tratamentului infertilității feminine sau masculine vor crea o atmosferă favorabilă pentru concepție.Deoarece multe cupluri după vestea imposibilității temporare de a avea copii, există o criză bazată pe reproșuri, pierderea sensibilității în timpul actului sexual și un sentiment de inferioritate. Convorbirile cu psihoterapeuții și psihologii vor ajuta la menținerea relațiilor normale de familie și la găsirea unei ieșiri din această situație, cum ar fi adoptarea unui copil sau utilizarea unui material donator pentru concepție. Este important să înțelegeți că faptul de a fi tată este o oportunitate de a crește copilul și de a nu fi părintele său biologic. Și dacă un bărbat, din orice motiv, chiar și după ce a suferit un tratament pentru infertilitatea masculină, nu poate deveni tată biologic, aceasta nu înseamnă că el este inferior. Psihologul va ajuta la depășirea acestei crize fără dificultăți suplimentare (depresie, alcoolism, divorț), pentru că de multe ori, sa resemnat incapacitatea de a concepe un copil și folosește metode alternative pentru a crea o familie cu drepturi depline, se naște un copil sănătos și mult așteptat.
Diagnosticul de laborator
Conform statisticilor, până la 80% din cazurile de infertilitate masculină sunt însoțite de prezența infecțiilor urogenitale. Metodele de diagnosticare a infertilității masculine în cazul bolilor cu transmitere sexuală sunt de o importanță decisivă. Examinează o frotiu din uretra, secretul glandei prostatei, sânge. În secrețiile uretrei și prostatei se pot găsi bacterii, chlamydia, trichomonas, treponemele palide (agenți cauzali ai sifilisului) și micoplasmele. În sânge se determină anticorpi - celulele imune care vizează distrugerea microorganismelor străine. Conform rezultatelor testului ELISA și PCR, se determină durata bolii.
De asemenea, efectuați cercetări privind nivelul hormonilor: prolactina, estradiolul, hormonul luteotropic și foliculostimulant. Toate acestea sunt legate de secreția și maturarea spermei.
Studiile suplimentare includ spermă și secreții vaginale pentru a determina răspunsul imun al unei femei în care spermatozoizii sunt distruși.
Unde poate merge un bărbat pentru tratamentul infertilității?
La această întrebare ne-a răspuns Kim Nodarovich Kechiy, câștigătorul Premiului Guvernului Federației Ruse, Candidatul Științelor Medicale, Medicul-șef al Centrului Medical pentru Infertilitate Embrion:
"Depășirea infertilității este posibilă! Dar este necesar să se abordeze alegerea clinicii cu toată responsabilitatea. În primul rând, asigurați-vă că instituția medicală are o licență. Apoi, aflați cât de mult puteți despre doctori: este o experiență extraordinară, își îmbunătățește calificările și ce reputație au? Nu uitați să vă asigurați că clinica este bine echipată, deoarece succesul tratamentului depinde și de acest lucru. Dacă sunteți mulțumit, puteți acorda atenție unor factori mai puțin importanți: politica de prețuri, în special dacă clinica are oferte speciale care pot ajuta la economisirea banilor, precum și nivelul de servicii și diverse servicii suplimentare, cum ar fi posibilitatea unei consultații de specialitate pe întreaga durată.
În ceea ce privește clinica noastră "Embrion", care lucrează din 1992, am acumulat o vastă experiență în domeniul tratamentului infertilității. Unii dintre medicii noștri practică mai mult de 30 de ani. Înțelegem că nevoia de consultare poate apărea în orice moment, astfel încât avem posibilitatea de a ne contacta non-stop cu un medic. Licența este prezentată public pe site-ul nostru, unde puteți să vă familiarizați și cu diverse promoții și prețuri, care, apropo, sunt destul de democratice. Atitudinea atentă față de fiecare pacient, servicii de primă clasă, echipament de înaltă tehnologie - toate acestea, desigur, așteaptă la clinica Embryo. Dar mai multe despre centrul nostru medical pentru tratamentul infertilității vor spune statistici: în timpul lucrării "Embryo" s-au născut mai mult de 7500 de copii! "
P. S. Centrul de embriologie pentru tratamentul infertilității primește pacienți zilnic, inclusiv în week-end și sărbători.
Licența pentru activitatea medicală nr. LO-77-01-007343 din data de 9 ianuarie 2014 a fost eliberată de Departamentul de Sănătate din Moscova.



