Gastrita - inflamația membranei mucoase (în unele cazuri, și a straturilor mai profunde) a peretelui stomacal. Boala conduce la o scădere a calității procesării alimentelor de către sucul gastric, din cauza căruia întregul tract gastrointestinal este destabilizat, iar corpul începe să fie lipsit de substanțe chiar și cu o dietă variată.
Simptomele sunt dureri de stomac pe stomacul gol sau după o masă, greață, vărsături, constipație sau diaree, etc. Datorită numeroaselor varietăți ale acestei boli, termenul de "gastrită" este colectiv și servește pentru a se referi la diverse despre originea modificărilor inflamatorii și distrofice ale mucoasei acestui organ.
În articol vom lua în considerare: ce este această boală, care sunt cauzele și simptomele, precum și cum să tratați gastrită la adulți fără consecințe și să urmați corect o dietă.
Ce este gastrita?

Gastrita (gastrita latină) este o inflamație a stratului mucos al stomacului, ducând la disfuncția acestui organ. Gastrita este periculoasă deoarece, dacă nu este tratată corespunzător sau dacă membranele mucoase ale stomacului sunt deteriorate de acizi, alcalii sau substanțe chimice concentrate, boala poate fi fatală. În plus, gastrita poate fi o provocare a proceselor oncologice în tractul gastro-intestinal (GIT).
Stomacul este partea cea mai vulnerabilă a sistemului digestiv. Există cel puțin trei procese complexe de digestie: amestecarea mecanică a comăi alimentare, distrugerea chimică a alimentelor și absorbția nutrienților. Peretele interior al stomacului este cel mai adesea deteriorat - membrana mucoasă, unde se produce producerea a două componente care exclud reciproc digestia - sucul gastric și mucusul de protecție.
În prezent, gastrita poate fi deja numită boală a secolului. Atât adulții cât și copiii sunt bolnavi. Și în conformitate cu statisticile de sănătate, în Rusia aproximativ 50% din populație are gastrită sub o anumită formă.
Gastrita se manifestă prin inflamație și distrugerea mucoasei gastrice. Răspunsul inflamator din corpul uman se dezvoltă întotdeauna ca răspuns la acțiunea factorilor nocivi asupra țesuturilor sănătoase. În cazul gastritei, poate fi o infecție, substanțe chimice, temperaturi ridicate sau scăzute.

Astfel, principalele cauze ale acestei patologii sunt acum plasate după cum urmează:
- efectele bacteriilor și ciupercilor asupra peretelui stomacului,
- tulburări alimentare
- abuzul de alcool
- medicamente de primire
- prezența invaziilor helmintice,
- stres cronic.
Cauzele interne ale bolii includ:
- predispoziția ereditară la afecțiunile gastrointestinale,
- prezența refluxului duodenal,
- o încălcare a proprietăților protectoare ale celulelor la nivelul imunitar,
- tulburări metabolice hormonale
- transmisia reflexă a patogenezei de la organele vecine.
Dar cauza principală a gastritei este bacteria Helicobacter pylori, care se găsește în 85% din cazurile raportate.
Foarte adesea cauza gastritei este dieta greșită:
- Alimentele hrănite și mâncarea slabă sau mâncarea în alimente uscate traumatizează mecanic membrana mucoasă
- Alimentația prea caldă sau prea rece provoacă gastrită din cauza deteriorării termice a mucoasei gastrice.
- Consumul de alimente condimentate (în cea mai mare parte alimente picante și foarte sărate) irită mucoasa gastrică similară acțiunii substanțelor chimice caustice.
clasificare
Gastrita este clasificată în funcție de mai mulți indicatori - după tip, prin localizarea procesului inflamator, prin factorul etiologic, prin imagistică endoscopică, prin modificări morfologice ale mucoasei gastrice.Toți acești indicatori sunt foarte importanți pentru diagnosticarea și alegerea tratamentului bolii.
În funcție de gradul de deteriorare și de durata expunerii la iritante, gastrita acută și cronică este izolată.
Gastrita acută
Gastrita acută reprezintă o inflamație unică și rapidă a mucoasei gastrice, cauzată de expunerea la factori nocivi de diferite etiologii (medicamente, otrăvuri, alimente contaminate cu microorganisme, alcool etc.). Cu un tratament adecvat, gastrita acută (în funcție de formă) durează până la 5-7 zile, dar recuperarea completă a stomacului are loc mult mai târziu.
Semnele de inflamație acută a membranelor mucoase apar brusc și sunt cauzate de supraalimentarea, alimentația de calitate scăzută, reacția alergică la anumite alimente și stresul.
Dacă nu eliminați factorii care irită mucoasa, inflamația devine cronică.
În funcție de manifestările clinice și de natura afectării mucoasei gastrice, sunt luate în considerare următoarele tipuri de gastrită acută:
- Catarhalul este cea mai ușoară formă a bolii, în care suferă numai stratul superior al mucoasei gastrice. Acest tip de gastrită apare ca urmare a otrăvirii alimentare sau a alergiilor la alimente, droguri. Stomacul poate suferi de o puternică suprasolicitare emoțională, supraalimentare.
- fibrinos - în această formă de gastrită, în locul inflamației, se eliberează proteine - fibrina, care este conținută în plasma sanguină și are o structură fibroasă. În exterior, locul unei asemenea inflamații (difterie) este acoperit cu un film turbid de culoare galben-brun sau gri. Sub ea - numeroase eroziuni ale membranei mucoase, formarea cărora poate duce la un abces, adică gastrita flegmonoasă. .
- necroticul nu este o formă obișnuită de gastrită, apare ca urmare a otrăvirii chimice. Când se lovește, de exemplu, în tractul gastro-intestinal de acizi, se formează așa numita necroză coagulativă, când vine vorba de săruri - kollikvatsionny.,
- reflux este cea mai gravă formă de gastrită acută. Poate rezulta din gastrita catarala. Însoțită de înfrângerea tuturor straturilor de stomac. În cele mai severe cazuri, poate fi fatală. Necesită asistență medicală imediată.
Gastrita cronică
Gastrita cronică este o inflamație recurentă pe termen lung a mucoasei gastrice, în timpul căreia se dezvoltă o serie de modificări distrofice:
- infiltrarea crescută
- încălcarea funcției regenerative a epiteliului glandelor,
- proliferarea țesutului conjunctiv.
Semnele de gastrită cronică la adulți sunt exprimate în următoarele condiții:
- transpirație după masă,
- pierdere în greutate
- arsură
- paloare a pielii,
- limba limbii.
Conform etiologiei gastritei cronice este împărțită în:
- Asociat cu bacteria Helicobacter pylori.
- Autoimună, cauzată de formarea anticorpilor la celulele stomacului.
- Chemată mediată, adică datorată utilizării pe termen lung a medicamentelor antiinflamatoare nesteroidiene (AINS sau, cu alte cuvinte, AINS) sau prin aruncarea bilei în stomac.
- Idiopatic, adică mediată de efectele repetate asupra stomacului aceluiași factor.
- Eozinofil, având o natură alergică.
- Gastrita granulomatoasă care apare împreună cu inflamația granulomatoasă a altor organe: boala Crohn, tuberculoza, sarcoidoza etc.
- Gastrita superficială
- atrofică
- Gastrită de reflux.
În funcție de activitatea secretorie a stomacului, se eliberează gastrită:
- cu aciditate crescută sau normală,
- cu aciditate scăzută sau lipsită.
Este foarte posibil să distingem simptomele acestor afecțiuni, dar diagnosticul final se face pe baza analizei sucului gastric, luată prin simțire. În unele cazuri, pH-ul sucului gastric se determină prin metode indirecte utilizând testele de urină.
Rețineți că numai medicul poate determina tipul, forma și cursul gastritei. În niciun caz nu luați mijloacele medicale prescrise de familia și prietenii dvs. - fiecare formă individuală de gastrită necesită o abordare individuală și un medicament care a ajutat-o pe o persoană să facă față gastritei poate avea un efect dezastruos asupra corpului celuilalt.
Simptomele gastritei la adulți
Modul în care se manifestă gastrită la adulți depinde de caracteristicile individuale ale pacientului. Unii pacienți suferă cu răbdare chiar și cea mai severă durere, în timp ce alții deja la primele semne de deteriorare a căptușelii interioare a stomacului prezintă multe sindroame negative.

Manifestările comune ale bolii sunt considerate a fi:
- slăbiciune
- vărsături,
- amețeli,
- durere epigastrică,
- pierdere în greutate
- tulburări cardiovasculare
- somnolență,
- iritabilitate,
- lipsa apetitului
- gust neplăcut,
- scaun afectat.
Primele semne de gastrită a stomacului
Gastrita se distinge printr-o varietate de simptome, dar poate apărea fără manifestări pronunțate. Caracteristica cea mai caracteristică:
- durere în plexul solar,
- agravate după ce au luat anumite tipuri de alimente, lichide și medicamente, în special cele cu agresivitate crescută la mucoasa gastrică,
- uneori durerea se înrăutățește între mese.
- senzație de neplăcut, gust, gust în gură,
- durere localizată în regiunea epigastrică
- scalarea excesivă și greața, trecerea în vărsături de conținut de stomac,
- mai multe burping cu aer sau miros neplăcut de alimente consumate,
- slăbiciune, amețeli apare cu vărsături repetate,
- scaune libere
- creșterea temperaturii poate fi atât minoră, cât și critică (până la 40 ° C)
- creșterea flatulenței.
- gust prost în gură
- apariția durerii și greutății dureroase în partea superioară a stomacului,
- vărsături și arsuri la stomac,
- constipație,
- lipsa apetitului.
- marcată arsuri la stomac,
- rățuitoare acru,
- uneori vărsături.
Pacienții cu gastrită sunt îngrijorați de durerea din regiunea epigastrică, de durerile de noapte și de foame.
- gust prost în gură
- scăderea apetitului
- greață mai ales dimineața
- burping de aer
- rumânarea și transfuzia în stomac,
- constipație sau diaree.
Prezența a cel puțin unul sau mai multe dintre aceste simptome ar trebui să conducă la solicitarea de ajutor de la un medic gastroenterolog.
complicații
Gastrita stomacului (cu excepția gastritei flegmonoase) nu aparține grupului de boli periculoase. Cu toate acestea, gastrita dă naștere unor complicații periculoase:
- sângerări interne: mai caracteristice pentru gastrită erozivă,
- deficiente de vitamine,
- peritonita, sepsis: este caracteristică gastritei purulente a flegmiei,
- anemie (anemie), deficit de vitamina B12: se dezvoltă datorită absorbției insuficiente a vitaminei B12 în stomac. Din același motiv, anemia cu deficit de fier se poate dezvolta,
- pancreatită: gastrita poate fi un impuls pentru dezvoltarea inflamației pancreasului, în special în prezența unor factori de risc suplimentari - băut, medicamente, fumat
- deshidratare: cu vărsături prelungite,
- anorexia: pierderea poftei de mâncare și a tulburărilor metabolice poate duce la o epuizare semnificativă a corpului,
- ulcer peptic al stomacului: în absența sau inadecvarea tratamentului, progresia leziunii pereților stomacului este posibilă,
- cancer gastric: gastrita este un factor de risc pentru debutul cancerului gastric.
diagnosticare
Diagnosticarea oricărui tip de gastrită trebuie să includă în mod necesar consultări ale unor astfel de medici ca gastroenterologi și endoscopi. Pentru a nu suspecta doar procesul patologic, ci pentru a se stabili în corectitudinea ipotezelor, pacientul trebuie trimis pentru un examen de diagnosticare.
În timpul diagnosticului de gastrită, specialistul trebuie să determine cauza principală a patologiei.Terapia ulterioară va depinde în mare măsură de acest lucru.
Boala la adulți este diagnosticată prin studii precum:
- gastroscopie - examinarea mucoasei gastrice cu echipament special,
- biopsie,
- studiul sucului gastric în laborator,
- analiza fecalelor, sângelui.
Pentru detectarea Helicobacter pylori se utilizează o mostră a unei părți a membranei mucoase retrase în timpul EGD sau a sângelui - în timpul investigației se determină dacă există anticorpi specifici împotriva bacteriilor care o interesează.
Numai rezultatele diagnosticului complex permit gastroenterologului să obțină o imagine completă, să înțeleagă cauzele eșecului funcțional, să dezvolte un program individual de tratament.
Tratamentul gastritei

La adulți, tratamentul gastritei vizează în principal eliminarea factorilor care declanșează dezvoltarea sau exacerbarea bolii (infecție, malnutriție), stimularea proceselor regenerative în mucoasa gastrică și prevenirea noilor episoade ale bolii (exacerbări).
Cum se trateaza gastrita stomacului? Depinde de forma bolii. Un element important al terapiei este dieta - fără a respecta anumite reguli ale comportamentului alimentar, efectele medicamentului vor fi mult mai puțin eficiente.
Medicamente pentru gastrită:
- Antibiotice: amoxiclav, claritromicină, metronidazol, furazolidonă, amoxicilină. Medicamentele trebuie să ia cel puțin 7 zile de pilule de două ori pe zi,
- Agenți de acoperire: gastal, maalox, fosfalugel, almagel - medicamente care trebuie luate de trei ori pe zi timp de o lună,
- Medicamente antisecretoare: limita, ranitidina, famotidina - pilula zilnica timp de 20 de minute inainte de masa. Drogurile reduc semnificativ durerea. Cursul de terapie este de aproximativ o lună,
- Antispastice: nu-shpa, platifilină, metacină - de 3 ori o tabletă pentru durere severă,
- Citoprotectorii protejează mucoasa gastrică de influența acidului clorhidric - durata tratamentului este de 20 de zile,
- Preparate enzime: pangrol, pancreatin, gastal, festal, mezim îmbunătățesc funcționalitatea intestinală. Luați 1 comprimat de trei ori pe zi,
- Agenții hormonali îmbunătățesc proprietățile protectoare ale mucoasei gastrice,
- Medicamente antiemetice: cerrucal, metoclopramid - de două ori pe zi timp de o săptămână.
Nu trebuie să vă prescrieți pe voi înșivă sau pe cei dragi să luați anumite medicamente. Acest lucru poate duce la consecințe și complicații nedorite. Cum sa vindeci gastrita, cunoaste gastroenterologul specialist.
După debutul remisiunii, este necesară menținerea regularității alimentelor de 4-5 ori pe zi, fără întreruperi prelungite. Nu abuza de gustări reci, de pizza sau de hot dog. Este de dorit eliminarea completă a alcoolului puternic. Sunt prezentate lactate cu conținut scăzut de grăsimi, legume fierte, carne slabă și pește.
Dieta și tratamentul cu remedii populare completează terapia conservatoare, care vă permite să obțineți rapid o remisiune pe termen lung.
Prognosticul pentru toate tipurile de gastrită este favorabil, dar numai cu tratament în timp util, dieting și renunțarea la obiceiurile proaste. Nu uitați că durata lungă de gastrită cronică poate duce la formarea de adenocarcinom și cancer gastric.
Dieta pentru gastrită este diferită și depinde de forma și stadiul bolii. În cazul unui atac de la alimente și băuturi, este de dorit să renunți pentru o zi. Aceasta contribuie la descărcarea stomacului și a intestinelor. Cu sete puternică, puteți bea puțină apă fără gaz la temperatura camerei.
O exacerbare a bolii ar trebui să fie un semnal de excludere din dietă:
- băuturi alcoolice,
- cafea,
- marinați,
- condimente
- alimente prajite
- sifon,
- conservare,
- produse semifinite
- produse alimentare din categoria "fast food",
- alimente grase
- produse de fermentare (struguri, pâine neagră, lapte);
- coacerea în coacere.
Dacă boala este însoțită de o creștere a acidității, se impune interdicția:
- prăjite, grase, alimente condimentate (pentru digerare necesită o cantitate crescută de acid clorhidric),
- fructe și legume proaspete
- alimente cu fibre grosiere (carne slabă, de preferință carne de vită, păsări tinere);
- cerealele și supele ar trebui să fie bogate în mucus.
Pentru gastrită cu aciditate scăzută în dietă ar trebui să includă următoarele feluri de mâncare și ingrediente:
- Extracte de carne sub formă de supă borscht sau pur și simplu sub formă de antena independentă
- Pâine integrală (cu tărâțe, secară).
- Obțineți o mulțime de legume proaspete
- Diverse sărare, care stimulează secreția gastrică, cresc pH-ul stomacului.
Observată în regimul alimentar și în regimul de temperatură corespunzător consumat de produse. Este important să se țină cont de faptul că alimentele calde asigură deteriorarea mucoasei inflamate, alimentele sunt reci pentru o perioadă lungă de timp rămasă în stomac, datorită căreia producția de acid clorhidric crește. Din nou, produsele alimentare prajite în unt și produse de patiserie proaspete sunt excluse. Toate alimentele, inclusiv supele, trebuie să fie pure și nu fierbinți.
Cum să tratați remedii folclorice pentru gastrită
Gastroenterologii recomandă ca pacienții să beneficieze, de asemenea, de metodele tradiționale de tratament care implică utilizarea decocțiilor, perfuzii preparate pe bază de plante medicinale.
- Lapte. Acest produs ajută la reducerea rapidă a acidității stomacului la domiciliu. În plus, un pahar de lapte cald beat elimină rapid simptomele arsurilor la stomac.
- In. Pentru terapie, puteți lua numai ulei presat la rece, care conține cantitatea necesară de nutrienți. Durata tratamentului cu produse de in-lapte este de 12 săptămâni. În această perioadă, pacientul va îmbunătăți semnificativ digestia, va reduce efectele dăunătoare asupra mucoasei. Pentru a obține rezultatul terapeutic dorit, este necesar să luați o linguriță de ulei înainte de micul dejun și după cină. În acest caz, asigurați-vă că beți produsul cu o cantitate mică de apă caldă, care asigură o mai bună absorbție.
- Sucul de Aloe are proprietăți regenerative antiinflamatorii și puternice. Proteina din ou este capabilă să înveli mucoasa gastrică, protejând împotriva agresiunii acidului clorhidric. Se amestecă cele două ingrediente 1: 1 și se beau de trei ori pe zi cu o lingură mare înainte de mese.
- Este posibilă tratarea gastritei la adulți cu tinctură de cimbru. Luați două linguri de ierburi și turnați 500 ml. Vin alb, apărați în frigider timp de o săptămână, apoi amestecul trebuie fiert și filtrat. În fiecare zi, luați remedia de două lingurițe înainte de fiecare masă. Acest tinctură ajută pacienții cu gastrită cronică să scape complet de boală.
- Mumiyo este un agent vindecător din Altai, care ajută la gastrită. Se amestecă un sfert de gram de mumie cu miere și lapte, se utilizează un remediu popular în fiecare zi pe stomacul gol și înainte de a merge la culcare. Cel mai bine, dacă adăugați lapte de casă la acest cocktail, acesta interacționează mai bine cu celelalte ingrediente.
profilaxie
În ceea ce privește măsurile preventive, acestea ar trebui puse în aplicare în mod continuu. Acestea includ:
- renunțarea la obiceiurile proaste
- respectarea unei nutriții adecvate, echilibrate și echilibrate,
- aderarea la muncă și odihnă,
- activitatea fizică
- evitați situațiile stresante pe termen lung și supraîncărcarea nervilor
- se supun periodic unui examen medical.
Metodele de prevenire nu sunt greu de urmat, ele vă vor ajuta să vă mențineți sănătatea, ceea ce este neprețuit.
Tratamentul gastritei este un proces multi-fațetat care include atât dieta și tratamentul medicamentos, cât și întărirea sistemului de apărare a organismului. Gastrita nu trebuie considerată normă, deși apare într-o mare parte a populației lumii, trebuie tratată
Tratamentul gastritei acute Editați
Principalul lucru în tratamentul gastritei acute este eliminarea cauzelor apariției acesteia.Pentru a curăța stomacul, pacientul primește 2-3 pahare de apă caldă pentru a bea și provoca vărsături. În cazul otrăvirilor toxico-infecțioase sau chimice, stomacul se spală cu apă caldă în primele ore, folosind un tub gros de stomac. Spălarea se face cu apă curată. În prima zi, mâncarea nu este acceptată, se recomandă o băutură caldă fracționată (de preferință) sau o dietă ceai / ceai. Apoi, dieta este extinsă treptat, respectând principiul economisirii mecanice, termice și chimice. Treptat, includeți în supe dieta mucus, pudră lichidă pudră, jeleu, jeleu de fructe, ou moale fiert, biscuiți de făină albă.
Pentru a elimina durerea, ei iau antispastice, anticholinergice, antiacide. Recomandări enterosorbante de recepție (smecta și altele). Când vărsătura a prescrisă prokinetica. În gastrita acută toxico-infecțioasă - antibiotice (aminoglicozide, fluoroquinolone, Biseptol și altele). În caz de gastrită acută severă, se injectează soluția parenterală de glucoză, soluția salină, preparatele de potasiu pentru a corecta tulburările de apă și electrolit.
Clasificarea Houston gastrită cronică:
- gastrita A - autoimună caracterizată prin formarea de anticorpi în celulele acoperitoare ale fundului datorită apariției proprietăților antigenice ale structurilor proteice ale celulelor. Acest tip de gastrită este însoțită de anemie pernicioasă (datorită producerii insuficiente a factorului Kastla).
- gastrită B - bacteriene, datorită însămânțării cu infecție cu Helicobacter pylori. În 90% din cazurile de gastrită cronică, acest tip se găsește.
- gastrita C - refluxGastrita datorată acidului biliar și lizolecitinei din stomac.
Alte forme de gastrită sunt de asemenea găsite:
Manifestări clinice Editați
Gastrita cronică se manifestă clinic atât prin tulburări locale, cât și prin cele generale, care apar de obicei în perioadele de exacerbări:
- Tulburări locale caracterizată prin simptome de dispepsie (greutate și senzație de presiune, plinătate în regiunea epigastrică, apariție sau creștere în timpul mâncării sau la scurt timp după masă, eritem, regurgitare, greață, gust neplăcut în gură, arsură în epigastru, adesea arsuri la stomac, ceea ce indică o încălcare a evacuării stomacului și aruncarea conținutului gastric în esofag). Aceste manifestări apar adesea în anumite forme de gastrită antrală cronică, care conduc la evacuarea insuficientă a stomacului, la creșterea presiunii intragastrice, la creșterea refluxului gastroesofagian și la exacerbarea tuturor acestor simptome. În gastrita cronică a corpului stomacului, manifestările apar rar și sunt reduse în principal la severitatea regiunii epigastrice care apare în timpul sau la scurt timp după masă.
La pacienții cu gastrită cronică asociată cu Helicobacter pylori, care apare o perioadă lungă de timp cu o creștere a secreției gastrice, pot apărea semne de dispepsie "intestinală" sub formă de tulburări de defecare. Adesea ele sunt episodice în natură și devin adesea baza pentru formarea sindromului intestinului iritabil (reflux gastro-intestinal).
- Tulburări frecvente se poate manifesta prin următoarele sindroame:
- slăbiciune, iritabilitate, tulburări ale sistemului cardiovascular - cardialgie, aritmii, dezechilibru arterial,
- pacienții cu gastrită cronică atrofică pot dezvolta un complex de simptome asemănător cu sindromul de deprimare (slăbiciune bruscă, paloare, transpirație, somnolență, apariția la scurt timp după consum), uneori combinate cu tulburări intestinale, cu un imperativ imperativ de scaun,
- Pacienții cu gastrită cronică a corpului stomacului și dezvoltarea anemiei cu deficit de B12 dezvoltă slăbiciune, oboseală, somnolență, scăderea vitalității și pierderea interesului pentru viață, durere și arsură la nivelul gurii, limbii, parestezii simetrice la nivelul extremităților inferioare și superioare,
- la pacienții cu gastrită cronică antrală asociată cu Helicobacter pylori, cu aciditate crescută, se pot dezvolta simptome asemănătoare ulcerelor, indicând o posibilă afecțiune pre-ulcerală.
Scăderea acidității gastrice Editați
În timpul tratamentului gastritei cronice, se utilizează în mod activ substanțe medicamentoase antisecretorice, agenți de învelire.
Medicamentele sunt utilizate pentru a suprima secreția de acid clorhidric în stomac, ceea ce duce la o scădere a acidității gastrice. Doza de agenți antisecretori este selectată individual.
Ca terapie suplimentară, se utilizează preparate vitaminice: vitamina U (clorură de metilmetionină sulfonică) și B5 (acid pantotenic). Vitamina U (clorura de metilmetionină sulfonică) este implicată în reacțiile de metilare a aminelor biogene și astfel reduce secreția gastrică și dă un efect anestezic. Acidul pantotenic (vitamina B5) promovează vindecarea membranelor mucoase ale tractului gastro-intestinal și stimulează motilitatea intestinală. Un exces de acid clorhidric în stomac apare adesea tocmai datorită lipsei de acid pantotenic în organism.
Cu exacerbarea gastritei, este necesară o dietă strictă. Pacienții cu gastrită sunt contraindicați în ciocolată, cafea, băuturi carbogazoase, alcool, conserve, concentrate și surogate ale oricărui produs, condimente, mirodenii, precum și produse ale întreprinderilor de fast-food, mâncăruri de fermentație (struguri, paine neagră etc.) și alimente prajite, produse de patiserie. În același timp, alimentele ar trebui să fie diverse și bogate în proteine și vitamine. La sfârșitul stării acute, nutriția ar trebui să devină completă cu respectarea principiului stimulativ în perioada de remisie la pacienții cu aciditate scăzută. Admisie fracționată alimentară recomandată, de 5-6 ori pe zi.
Examinarea cetățenilor cu gastrită are loc în conformitate cu articolul 59 din programul bolilor. În funcție de gradul de disfuncție, pentru recrutare este stabilită una dintre următoarele categorii de fitness:
- Categoria de raft "B": gastrită cu disfuncții secundare, funcții de formare a acidului, exacerbări frecvente și malnutriție (IMC 18,5 - 19,0 sau mai puțin), necesitând spitalizare repetată și prelungită (mai mult de 2 luni) cu tratament nereușit în condiții staționare.
- Perioada de valabilitate B-3: gastrită cronică cu o ușoară încălcare a funcției secretorii cu exacerbări rare.
Cauzele gastritei cronice
- infecții, în special datorită bacteriei Helicobacter pylori și altele,
- invazii parazitare,
- nutriție necorespunzătoare: încălcări repetate și prelungite ale dietei. Nutriție mesteca uscat sau rău,
- consumul frecvent de alimente calde, picante sau grosiere, precum și alimente nesănătoase,
- abuzul de alcool;
- fumatul
- stresul frecvent,
- nevroza,
- depresie,
- prezența invaziilor helmintice,
- refluxul duodenal - aruncarea patologică a bilei de la nivelul duodenului în stomac. Acest fenomen este denumit reflux. Bilele care intră în cavitatea stomacului modifică pH-ul sucului, irită peretele mucos al stomacului. Inițial, aceasta provoacă inflamarea părții antrale a peretelui stomacal, apoi sunt implicate și alte departamente.
- efectele asupra mucoasei radiațiilor și substanțelor chimice,
- pericole profesionale (cărbune, praf metalic, compuși de plumb etc.).
- după îndepărtarea chirurgicală forțată a unei părți a stomacului,
- administrarea necontrolată pe termen lung a medicamentelor care au un efect iritant asupra mucoasei gastrice (salicilați, butadionă, prednisolon, unele antibiotice, sulfonamide, etc.);
- intoxicație endogenă cu boală de rinichi, guta (în care ureea, acidul uric, indolul, skatul sunt secretați de membrana mucoasă a stomacului);
- refluxul duodenogastric,
- disfuncții endocrine,
- hipoxemie (scăderea conținutului de oxigen din sânge);
- deficit de vitamina (lipsa de vitamine);
- efecte reflexe asupra stomacului de la alte organe afectate,
- predispoziția genetică.
Tipuri de gastrită acută:
În funcție de manifestările clinice și de natura afectării mucoasei gastrice, sunt luate în considerare următoarele tipuri de gastrită acută:
Gastrita catarala (gastrita catarrala). Sinonime: gastrită simplă, gastrită banală. Gastrita catarală este cel mai adesea rezultatul otrăvirii alimentare și al malnutriției. Se caracterizează prin infiltrarea leucocitelor în mucoasa gastrică, hiperemia inflamatorie, modificările distrofice ale epiteliului.
Gastrita fibrina (fibrina gastrita lat). Sinonime: gastrita difterică. Gastrita fibrină apare atunci când se otrăvește acid, se sublimează sau în boli infecțioase severe. Gastrita fibrină acută se manifestă prin inflamația difterică a mucoasei gastrice.
Gastrita corosivă (coroziva gastritoasă). Sinonime: gastrită necrotizantă, gastrită toxico-chimică. Gastrita corosivă apare datorită ingerării acizilor sau a alcalinilor concentrați, a sărurilor metalelor grele. Tipul gastrită corosivă se caracterizează prin modificări necrotice în țesuturile stomacului.
Gastrită gleznică (flegmonoză gastrică latină). Sinonime: Gastrita purulentă. Cauze - leziuni și complicații după un ulcer peptic sau cancer de stomac, unele boli infecțioase. Se caracterizează prin fuziunea purulentă a peretelui stomacal și prin răspândirea puroiului în stratul mucus și, prin urmare, prin intoxicarea corpului.
1.1 Tratamentul gastritei acute
Tratamentul gastritei acute depinde de starea pacientului, forma și amploarea procesului inflamator.
1. Tratamentul gastritei ca urmare a otrăvirii. Terapia începe cu lavaj gastric. În plus, pacientului i se recomandă să bea soluții saline fracționare și apă minerală necarbonată pentru a compensa pierderea de electroliți și fluide.
În cazul gastritei acute, trebuie să aderați la o anumită dietă (consultați regimul dietetic pentru gastrită acută).
Dintre medicamentele utilizate în enterosorbentele gastrite acute, sunt prescrise antispasticele. În caz de vărsături severe, sunt permise medicamente antiemetice.
2. Tratamentul gastritei catarale. Terapia începe cu eliminarea conținutului stomacului, provocând vărsături. Înainte de a da pacientului să bea câteva pahare de apă caldă. Uneori, se prescrie lavaj gastric: apă caldă, soluție 0,5% de bicarbonat de sodiu sau soluție izotonică de clorură de sodiu. Apoi, trebuie să urmați o dietă strictă (consultați Alimentație pentru gastrită). De asemenea, în câteva zile, trebuie să respectați odihna de pat sau odihna cu jumătate de pat, alimentația medicală. Dacă este necesar, agenți de învelire sunt adăugați la pacient: compuși de bismut de 0,5-1 g de 3 ori pe zi. În caz de durere, preparatele de belladonna, care normalizează relativ rapid starea pacientului cu gastrită acută "banală".
3. Tratamentul gastritei bacteriene. Pentru tratamentul gastritei bacteriene acute și a gastroenteritei se utilizează antibiotice: "Levomitsetin", "Tetraciclină", "Neomicină", "Ampicilină", "Cefalexină", în doze adecvate.
4. Tratamentul gastritei chimice. Tratamentul gastritei care rezultă din acțiunea substanțelor chimice, în special acizi concentrate și alcaline caustice, constă în eliminarea durerii, agitației și simptomelor insuficienței vasculare acute și eliminarea substanțelor toxice din stomac. Substanțele toxice trebuie eliminate din stomac cât mai repede posibil. Dacă nu există contraindicații, în stomac se introduc o sondă groasă, conținutul gastric este eliminat și spălarea este efectuată cu apă până când spălările sunt clare și pierd mirosul de substanțe chimice.Uneori, un tub subțire gastric, înmuiat cu jeleu de petrol, este injectat în pacient prin nas, conținutul gastric este pompat și stomacul este spălat. Când se spală stomacul, puteți folosi lapte cald cu ouă și ulei vegetal.
În caz de leziuni ale membranei mucoase cu acizi tari, se injectează magneziu ars cu lapte și hidroxid de aluminiu. La algele caustice ingerate, se recomandă introducerea în stomac a fructelor citrice, a acidului citric sau a acidului acetic (2-4 g în soluție).
Experții în domeniul tratamentului de urgență sunt împotriva utilizării metodei de neutralizare a acizilor organici cu soluții alcaline: în opinia lor, încercarea de a neutraliza acizii cu soluție de bicarbonat de sodiu este inacceptabilă din cauza pericolului de perforare a peretelui stomacal. În cazul perforării stomacului, este necesară o intervenție chirurgicală. Operația se manifestă și în dezvoltarea stricturilor esofagiene, a deformărilor cicatriciale ale stomacului.
Pentru a opri durerea utilizată: 1-2 ml de 1% Sol. morphim hydrochloride, 2% Sol. omnoponi, 2% Sol. promedoh, 0,005% soluție de fentanil și 0,25% soluție de droperidol, 2 ml de soluție 0,5% de seduxen.
5. Tratamentul gastritei purulente. Chirurgie de tip gastrotomie cu drenaj de concentrare supurativă, rezecție sau gastrectomie. Operația se efectuează pe fondul tratamentului cu antibiotice: Poliglukină, Hemodez și agenți cardiovasculari.
Dieta cu gastrită acută
Cu exacerbarea gastritei, este necesară o dietă strictă.
În tratamentul gastritei acute datorită intoxicației, precum și a gastritei catarrale, se recomandă aderarea la următoarea dietă:
1-2 zile: se recomandă ca foamea să fie lăsată în porții mici pentru a bea ceai puternic (cald sau răcit), băutură caldă alcalină (Borjomi), infuzie de cățeluș. Cu greață, se recomandă să dai ceai cu lamaie.
2-3 zile: puteți adăuga la alimentație alimente lichide - supe mucoase, bulion de pui cu conținut scăzut de grăsimi, kefir, în cazul toleranței - lapte cu ouă.
4 zile: în rație se includ grâu lichid, fulgi de ovăz sau raț de orez, kissels, jeleu de fructe, sufle de carne, găluște de carne și pește, ouă fierte moale, biscuiți de făină albă.
5-7 zile: dieta numărul 1 (tabelul numărul 1).
Pacienții cu gastrită acută sunt contraindicați în: cafea, ciocolată, alcool, băuturi carbogazoase, conserve, mirodenii, mirodenii, precum și produse ale întreprinderilor de fast-food, concentrate și surogate ale oricăror produse, mâncăruri care provoacă fermentație (lapte, smântână, struguri, .) alimente afumate, grase și prăjite, produse de patiserie. În același timp, alimentele ar trebui să fie diverse și bogate în proteine și vitamine. La sfârșitul stării acute, nutriția ar trebui să devină completă cu respectarea principiului stimulativ în perioada de remisie la pacienții cu aciditate scăzută. Admisie fracționată alimentară recomandată, de 5-6 ori pe zi.
Cauze de gastrita a stomacului
În stadiul actual al gastritei este considerată o boală care poate apărea atât sub acțiunea unui singur factor principal, cât și datorită combinării lor. Principalele motive:
- prezența în mucoasa gastrică a unei bacterii specifice Helicobacter pylori (85% din gastrita cronică),
- mecanismele autoimune (organismul consideră celulele stomacului ca fiind străine și produce proteine specifice pentru ele - imunoglobuline),
- încălcarea tranzitului alimentelor prin tractul gastro-intestinal,
- alergii alimentare
- utilizarea excesivă a medicamentelor care afectează mucoasa gastrică,
- încălcarea ritmului de alimentație, alimentația proastă, abuzul de hrană excesiv de caldă sau rece, caracteristicile gastronomice ale hranei care nu sunt obișnuite cu oamenii,
- fumat,
- abuzul de alcool
- riscuri profesionale (industria grea, etc.);
- factori interni (focare cronice de infecție - sinuzită, dinți carieni etc., tulburări metabolice (excesul de greutate și obezitatea, guta), boli ale sistemului endocrin).
În ciuda numărului mare de cauze de gastrită, toate acestea se împart în:
- primar (când inflamația mucoasei gastrice este considerată exclusiv ca o boală a acestui organ)
- secundar (inflamația apare din cauza stării dureroase a altor organe și sisteme, pe fondul unei intoxicații pronunțate a corpului).
Tratamentul medicamentos al gastritei
În procesul de astfel de tratament se realizează mai multe obiective principale.
În primul rând, scăderea acidității sucului gastric, care în practica medicală se realizează prin numirea a 3 grupe de medicamente:
- Inhibitorii pompei de protoni (rabeprazol, omeprazol, etc.)
- Blocantele de histamină (famotidină, etc.)
- Antacidele (Almagel, Gefal, etc.)
În al doilea rând, normalizarea motilității tuturor părților din tractul gastrointestinal se realizează prin folosirea prokineticii (motilium, cerrucal).
În al treilea rând, protejați celulele mucoasei gastrice. Pentru aceasta, sunt utilizate pe scară largă amplificatoarele de producție de mucus (biogastron etc.), stimulatori de restaurare (ulei de cătină, solcoseril etc.). Medicina moderna - analogi sintetici ai prostaglandinelor (de exemplu, misoprostol) - este eficient, dar prea scump.
În al patrulea rând, eliminarea H. pylori, dacă o astfel de bacterie este prezentă în stomac.
În acest scop, sunt prescrise regimuri de tratament compuse din 2 antibiotice, un inhibitor al pompei de protoni, un medicament de bismut.
Semne de gastrită
Semnele de gastrită cronică sunt numeroase, dar, de regulă, ele sunt șterse, exprimate ușor (în cazuri rare - gastrită cronică apare cu o imagine turbulentă a bolii). Timp de luni, ani sau chiar decenii, această afecțiune poate pur și simplu să nu deranjeze.
Cele mai frecvente simptome cu care începe gastrita stomacului:
- o senzație incomodă de greutate, presiune sau plinătate în treimea superioară a abdomenului, care este lungă și permanentă,
- recidivante arsuri la stomac,
- greață,
- neexprimat, fără localizare clară, durere dureroasă în abdomen, care apare după erorile din alimentație (mâncând picant, gras, hrănire sau alcool, hrănire rapidă,
- vărsarea aerului, mâncarea mâncată (după care durerea scade),
- scăderea apetitului
- gustul metalic în gură
- încălcarea scaunului,
- frecvența simptomelor: toamna, primăvara - dar cu gastrită autoimună, simptomele sunt exprimate în mod constant.
În cazul în care gastrita este complicată de dezvoltarea eroziunilor sau ulcerelor, aceasta este însoțită de dureri caracteristice de tăiere sau durere ascuțită. În acest caz, este nevoie urgentă de a consulta un medic.
În cazurile avansate, atunci când mucoasa gastrică nu mai poate să-și îndeplinească funcțiile (producția de enzime, digestia alimentelor și absorbția parțială a nutrienților), simptomele generale ale gastritei gastrice: slăbiciune, paloare, lipsă de sațietate după masă, scădere în greutate, rupere unghii și păr (semne de digestie insuficientă). În același timp, sângerarea gingiilor, mușcând la colțurile gurii, poate vorbi despre deficiența de vitamine, care se dezvoltă cu o lungă evoluție a bolii. Adesea, gastrita cronică (în special atrofică) poate provoca anemie.
Este de remarcat faptul că semnele de gastrită de mai sus sunt reprezentate cel mai clar în timpul exacerbării, în timp ce în timpul remisiunii (fără exacerbare) gravitatea lor nu este clară, neclară.
Gastritis dieta
Nutriția medicală în bolile sistemului digestiv este de o importanță capitală. Tratamentul dietei numai pentru gastrită nu este nu poate vindeca boala, dar facilitează foarte mult cursul bolii și elimină simptomele. Principalele prevederi ale acestei puteri sunt formulate după cum urmează.
În primul rând, nutriția în gastrită ar trebui să fie variată, plină de valoare energetică și compoziția de proteine, grăsimi, carbohidrați. Produsele care nu sunt tipice pentru regiunea în care trăiește pacientul sunt excluse din dietă.În produsele alimentare atingeți conținutul minim de sare și condimente (în special picante). Rețetele de rețete includ feluri de mâncare preparate în conformitate cu principiul economisirii mecanice, chimice și termice (acestea sunt feluri de mâncare măcinate și frecate care nu sunt fierbinți sau reci la momentul servirii).
În al doilea rând, alimentele în timpul gastritei din stomac ar trebui să fie efectuate de patru până la șase ori pe zi, în mod regulat, în același timp. O masă de seară ar trebui să aibă loc nu mai puțin de 2-3 ore înainte de a merge la culcare.
În al treilea rând, alimente în mișcare, supraalimentare, desicare, este de dorit să se excludă. Meniul de gastrită trebuie să conțină 3, minimum 2 feluri de mâncare. Consumul de alimente calde - de cel puțin 2 ori pe zi. În primul rând - cel puțin o dată pe zi.
În al patrulea rând, când vă planificați o dietă timp de o săptămână, se recomandă creșterea procentului de grăsimi vegetale cu 15-20% în meniu și a proteinelor animale cu 15%. Se crede că această combinație de proteine și grăsimi are proprietăți de restaurare pronunțate pentru celulele mucoasei gastrice. De asemenea, ar trebui să limiteze, cu aproximativ jumătate, grăsimile animale și carbohidrații.
Tipuri de boli
Varietatea manifestărilor bolii este exprimată în clasificarea complexă a acestora.
Procesele patologice considerate în mucoasa stomacală pot fi primare și considerate ca o boală separată independentă și secundară, care sunt asociate sau cauzate de alte boli sau intoxicații.
În funcție de durata cursului și de intensitatea factorilor dăunători, boala poate fi acută și cronică.
Gastrita acută apare în caz de otrăvire cu acizi sau alcalii, atunci când se administrează doze mari de anumite medicamente, în special aspirină. După tratament, o astfel de boală se poate transforma în gastrită cronică, dar, mai des, forma cronică se dezvoltă ca o boală independentă.
Gastrita acută poate avea următoarele varietăți:
- catarală,
- fibrinoasa,
- abces,
- necrozantă.
În acest caz, forma catarală a bolii este asociată cu otrăvire ușoară a alimentelor și nutriție necorespunzătoare. Gastrita necrotică și fibrină se dezvoltă ca urmare a otrăvirii cu metale grele, alcalii concentrate și acizi. Gastrita gingivală este cel mai adesea cauzată de deteriorarea traumatică a pereților.
Expunerea prelungită la boli acute pe un pacient slăbit duce la apariția unei gastrite cronice. Ele sunt împărțite în următoarele tipuri:
 microbiană,
microbiană,- alcoolice,
- AINS sunt condiționate,
- Post-rezectie,
- cauzate de substanțe chimice
- de origine necunoscută.
În funcție de activitatea secretorie a stomacului, se eliberează gastrită:
- cu aciditate crescută sau normală,
- cu aciditate scăzută sau lipsită.
Este foarte posibil să distingem simptomele acestor afecțiuni, dar diagnosticul final se face pe baza analizei sucului gastric, luată prin simțire. În unele cazuri, pH-ul sucului gastric se determină prin metode indirecte utilizând testele de urină.
Meniu pentru gastrită
Recomandările pe care medicul le poate oferi unui pacient care suferă de gastrită se termină de cele mai multe ori cu o listă extinsă de muraturi, alimente afumate și cafea. Cu toate acestea, ce poate și ce nu este recomandat pentru un astfel de pacient?
Dieta pentru gastrită este de a evita preparatele care măresc secreția de suc gastric (ciuperci, pește și supă de carne și bulion).
Legumele și fructele cu conținut ridicat de fibre (leguminoase, napi) sunt contraindicate în această boală.
În rețete cu prudență includeți o cantitate mică de brânză de vaci cu conținut scăzut de grăsimi și brânză neacrată.
Aveți grijă de carnea grasă și de pește.
Produsele din făină, chifle și plăcinte sunt înlocuite cu biscuiți.
Fructe și fructe nespălate cu piele aspră, sucuri diferite, ceai și cafea puternice, ciocolată, apă spumante, conserve, muraturi și condimente picante, marinatele afumate sunt strict contraindicate în gastrită.
O alimentație corectă se găsește în următoarele poziții:
- legume supe, cereale, supe de lapte
- carne slabă și pește în formă fiartă
- carnea aburita si pestele
- cazanul fiert
- fidea de grâu tare
- piure de legume, cartofi piure
- carne de vită neprelucrată
- lapte
- produse lactate, cum ar fi iaurtul și ryazhenka
- apă minerală alcalină fără gaz
- sucuri neacide cu pulpă de fructe și boabe
- ceai slab
Alimentația alimentară pentru gastrită cu aciditate scăzută are unele particularități. În primul rând, în loc de supe mucoase de legume, care sunt arătate la aciditate ridicată, se recomandă să beți o cantitate mică de suc de coacăze negre de 1-2 ori pe zi. În al doilea rând, dieta pentru pacienții cu gastrită include, în acest caz, chefir și brânză de vaci.
Trebuie remarcat faptul că în perioada fără exacerbare un rol important se joacă nu numai prin calitatea gătitului, ci și prin asigurarea suficientă a organismului cu vitamine și minerale. În acest stadiu, puteți lua preparate multivitamine sau paste alimentare pentru copii.
Gastrită gleznă
În acest tip de gastrită, mucoasa gastrică și întregul sistem imunitar luptă disperat cu infecția care afectează toate straturile stomacului, ducând la defecte profunde și penetrarea rapidă a infecției în adâncurile peretelui stomacal. Această formă de gastrită este rapidă și amenință viața pacientului. Această patologie necesită o cerere imediată de îngrijire medicală și tratament intensiv în spital. De regulă, se dezvoltă la persoanele cu imunodeficiență severă.
În funcție de mecanismul de dezvoltare a gastritei sunt:
Helicobacter pylori ca o cauză a gastritei.
În prezent, se crede că această bacterie este principala cauză a gastritei și a ulcerului gastric. Această declarație poate fi doar parțial acceptată. De fapt, statisticile arată că acest microorganism trăiește în suc gastric în mai mult de 90% din populația lumii. Cu toate acestea, gastrită afectează nu pe toți cei infectați. Din această observație simplă, se poate concluziona că Helicobacter este doar un factor predispozant în dezvoltarea gastritei și nu cauza ei principală.Un fapt interesant este faptul că aciditatea crescută a stomacului, care protejează sistemul digestiv de penetrarea din exterior a majorității microorganismelor cunoscute în prezent. Cu toate acestea, aceeași proprietate este o condiție prealabilă pentru existența Helicobacter. În acest sens, putem spune că această bacterie se simte în mediul agresiv al stomacului "ca un pește în apă".
 Intrând în lumenul stomacului, datorită flagelului său, această bacterie se deplasează activ prin mucusul stomacului până la suprafața stratului mucus. După ce a ajuns la celulele mucoasei, Helicobacter este fixat pe suprafața lor.
Intrând în lumenul stomacului, datorită flagelului său, această bacterie se deplasează activ prin mucusul stomacului până la suprafața stratului mucus. După ce a ajuns la celulele mucoasei, Helicobacter este fixat pe suprafața lor.  Apoi, bacteria incepe sa sintetizeze in mod activ ureaza, care creste local aciditatea si irita mucoasa gastrica. Ca răspuns la iritație, mucoasa gastrică produce substanțe asemănătoare hormonilor (gastrin), care stimulează producerea de acid clorhidric și de pepsină. În același timp, sucul gastric devine și mai acid și agresiv pentru toate lucrurile vii. Dar Helicobacter este bine adaptat la viața într-un mediu acid și stimulează tot mai mult mucoasa gastrică pentru a produce acid clorhidric.
Apoi, bacteria incepe sa sintetizeze in mod activ ureaza, care creste local aciditatea si irita mucoasa gastrica. Ca răspuns la iritație, mucoasa gastrică produce substanțe asemănătoare hormonilor (gastrin), care stimulează producerea de acid clorhidric și de pepsină. În același timp, sucul gastric devine și mai acid și agresiv pentru toate lucrurile vii. Dar Helicobacter este bine adaptat la viața într-un mediu acid și stimulează tot mai mult mucoasa gastrică pentru a produce acid clorhidric. 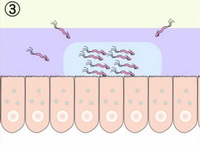 Al doilea punct cheie al leziunii mucoasei este capacitatea Helicobacter de a scinde mucusul pe suprafața mucoasei gastrice. Aceasta se produce sub influența enzimelor secretate de aceasta (mucinază, protează și lipază).În același timp, zonele expuse local la nivelul membranei mucoase sunt afectate nemilos de sucul gastric acid, iar enzimele digestive conținute în acesta agravează deteriorarea.
Al doilea punct cheie al leziunii mucoasei este capacitatea Helicobacter de a scinde mucusul pe suprafața mucoasei gastrice. Aceasta se produce sub influența enzimelor secretate de aceasta (mucinază, protează și lipază).În același timp, zonele expuse local la nivelul membranei mucoase sunt afectate nemilos de sucul gastric acid, iar enzimele digestive conținute în acesta agravează deteriorarea. 
Al treilea punct care conduce la eroziunea membranei mucoase este eliberarea toxinelor care provoacă inflamație imună și respingerea mucoasei gastrice.
Cu o arsură chimică care apare în locurile mucoasei lipsite de stratul protector al mucinei, se formează un centru de inflamație. Migrarea către celulele imune de focalizare inflamatorie contribuie la respingerea stratului deteriorat. În același timp, se formează eroziuni ale mucoasei gastrice.
Din întreaga imagine coerentă a ceea ce se întâmplă, se poate concluziona că, cu gastrită, prezența Helicobacter în lumenul stomacului este nedorită, ceea ce necesită distrugerea nemilosului. Vom scrie despre metodele de eradicare a acestor bacterii de mai jos.
Helicobacter eradication
Distrugerea acestei bacterii nu este în prezent dificilă. Cu toate acestea, tratamentul ar trebui să fie cuprinzător. De regulă, regimul de tratament include 3 sau 4 medicamente. Un grup de medicamente trebuie să contribuie la reducerea acidității gastrice (antacid, blocant al pompei de hidrogen sau blocant al histaminei H2), un alt grup de medicamente aparțin medicamentelor antibacteriene din diverse grupuri (ampicilină, claritromicină, tetraciclină, metronidazol, oxacilină, nifrootelă). Diferitele combinații ale acestor două grupuri de medicamente permit utilizarea regimurilor multiple de tratament. Iată câteva exemple de regimuri de tratament cu 3 și 4 componente:
Regim de tratament cu 3 componente
Discutați despre boala Gastritis pe forum
tag-uri: gastrită acută, gastrită erozivă, gastrită atrofică, exacerbare a gastritei, simptome de gastrită, gastrită acută, gastrită nutritivă, gastrită, tratament folcloric, gastrită gastrită, gastrită gastrită, gastrită gastrită, cum să tratați gastrită, gastrită cu gastrită scăzută, gastrită cu aciditate scăzută, gastrită antrală, tratament gastrită cu remedii folclorice, tratament gastrită erozivă, ceea ce puteți mânca cu gastrită, medicamente pentru gastrită, gastr focal cauze de gastrită, gastrită ulcerativă, comprimate de gastrită, gastrită catarală, tratament gastrită acasă, gastrită hiperplastică, gastrită hiperacidă, exacerbarea gastritei cronice, gastrită hemoragică, prevenirea gastritei, diagnostic gastrită, tipuri de gastrită, gastrită hipoacidică, gastrită biliară, diagnostic gastrită cod mkb, gastrită autoimună
Gastrita la copii
La copii, apariția inflamației mucoasei gastrice se produce din aceleași motive ca și la adulți. Există gastrită acută și cronică, primară și secundară.
Vârsta cea mai frecventă a bolii este de 5-7 și de 9-13 ani. Înainte de pubertate, frecvența apariției la băieți și fete este cam aceeași, după ce fetele suferă mai des.
Gastrita acută se dezvoltă adesea pe fondul supraalimentării, alimentelor de slabă calitate, otrăvirii cu alimente rasfatate. Adesea, cauza gastritei devine alimente cu un conținut ridicat de alergeni alimentari (un număr mare de condimente, soiuri exotice de pește și carne, fructe).
Separat, gastrită, care se dezvoltă pe fundalul luării anumitor medicamente care afectează negativ mucoasa gastrică (antipiretică, unele antibiotice), este izolată.
Gastrita se poate dezvolta, de asemenea, pe fondul unei infecții infantile puțin tolerate (rujeolă, rubeolă, gripa, etc.).
Tipuri: scurtă descriere
În funcție de gradul de modificări ale mucoasei și de manifestări clinice, există:
- Gastrita catarală se dezvoltă datorită consumului de alimente contaminate cu microorganisme sau a erorilor în nutriție.Se caracterizează printr-o formă slabă de deteriorare a mucoasei gastrice, care se manifestă prin infiltrarea difușică a leucocitelor (impregnarea) a stratului de suprafață al epiteliului. Există simptome caracteristice: edem, îngroșarea membranei mucoase, eroziunea de suprafață cauzată de descuamarea epitelială și hemoragiile punctate apar. Tratarea gastritei catarale este destul de ușoară
- Gastrita fibroasă, difteriică, acompaniază bolile infecțioase acute sau apare atunci când este otrăvită cu aciditate. Se caracterizează prin dezvoltarea unor modificări necrotice în țesutul mucos al stomacului, formarea unui film subțire pe acesta datorită impregnării zonei afectate cu exudat purulent,
- Gastrita necrotică, corozivă rezultă din ingerarea alcalinelor și acizilor în stomac, cu modificări necrotice ulterioare. Zona afectată acoperă nu numai țesutul de suprafață, ci și straturile mai adânci. Tratamentul se bazează pe eliminarea de urgență a otrăvurilor din stomac și eliminarea durerii,
- Puritatentă, flegmonoasă, gastrită se dezvoltă datorită leziunilor sau intervențiilor chirurgicale, ca rezultat al complicațiilor după tratamentul cancerului sau ulcerul gastric. Se caracterizează prin încălcarea integrității țesuturilor mucoase ale stomacului, răspândirea inflamației pe toți pereții. Tratamentul necesită intervenție chirurgicală.
Simptomele gastritei la copii
Trebuie să știți că, la copiii mici, simptomele principale ale gastritei nu pot fi exprimate, mascându-se ca semne nespecifice de stare generală de intoxicare, intoxicație.
De cele mai multe ori, la această vârstă, părinții sunt preocupați de dezvoltarea grețurilor și a vărsăturilor la un copil. În această stare, copiii nu se comportă atât de activ ca de obicei. Ele sunt leneși, refuză să mănânce sau să nu mai joace. Se poate observa formarea de saliva crescută sau, dimpotrivă, copiii mici se plâng de gura uscată constant și de multe ori li se cere să bea.
Părinții pot fi avertizați de o temperatură scăzută a corpului copilului și de vărsături frecvente, de rumenire în stomac, de diaree.
În caz de otrăvire, curs sever de gastrită, temperatura copilului poate să crească brusc, pulsul va crește, conștiința va deveni confuză. În astfel de cazuri, abdomenul este umflat, nu există zgomote peristaltice sau, dimpotrivă, râsul și transfuzia în abdomen sunt clar audibile. În astfel de cazuri, trebuie să îi arătați imediat copilului medicul pentru a exclude boala chirurgicală acută (apendicită, ulcer gastric acut și / sau complicațiile acestuia).
Pentru a determina gastrită la copii mai mari nu cauzează mari dificultăți - simptomele gastritei sunt similare cu cele la adulți.
Simptomele gastritei acute
De regulă, boala începe brusc. Există o greutate în stomac, greață, alternând cu vărsături, aducând ușurare. A doua variantă a debutului bolii poate fi un sindrom de durere pronunțat, începând cu dureri ascuțite, de tăiere în partea superioară și / sau mijlocie a abdomenului. Se alătură mâncării cu vărsături. Durerile sunt dureroase, constante, slăbite sau trec temporar după consumul unei mici cantități de lapte, antacide (almagel, gefal etc.).
Există o deteriorare accentuată a bunăstării generale: lipsa apetitului, starea de spirit pierdută, slăbiciunea, letargia, starea de rău.
Pe fondul durerii apare o temperatură mică. Dacă gastrita este cauzată de microorganisme intestinale, temperatura poate precede disconfortul abdominal și poate ajunge la un număr semnificativ.
După un timp, apare diareea, care poate fi combinată cu vărsăturile continue.
Când se utilizează substanțe chimice active (acizi, alcalii etc.), semnele de inflamație a esofagului (arsuri la stomac severe, salivare crescută), mucoasa orală (pierderea simțului gustului, salivare) sunt asociate cu simptomele inflamației mucoasei gastrice.
Simptomele gastritei cronice.
Boala poate avea o imagine luminoasă numai la începutul dezvoltării.În cele mai multe cazuri, gastrita cronică se dezvoltă treptat, imperceptibil la oameni. Simptomele unei astfel de gastrite sunt deseori neclară, nu exprimate în mod viu - și de mult timp o persoană nu poate nici măcar să bănuiască că are o boală.
În funcție de tipul de gastrită și nivelul pH-ului sucului gastric, toate simptomele pot fi împărțite în două grupe mari:
1. semne mai caracteristice pentru gastrită cronică cu aciditate scăzută și gastrită atrofică (durere dureroasă, durere dureroasă în treimea superioară a abdomenului, disconfort, greutate, dureri abdominale după mâncare, generație crescută de gaze, frenezie în abdomen și relaxare periodică a scaunului sau constipație, mirosul din gură).
2. semne mai caracteristice pentru gastrită cronică, cu aciditate crescută a sucului gastric, gastrită erozivă sau superficială (dureri abdominale "foame" pe stomac sau nocturne, dureri în a treia abdomen după o încălcare a regimului alimentar).
Tratamentul gastritei cronice
Tactica terapeutică pentru această boală este complexă: prescrierea simultană a medicamentelor și alimentației medicale (diete).
Toate medicamentele utilizate în tratament pot fi împărțite în patru grupe mari:
- medicamentele de reducere a acidului gastric
- medicamente care normalizează procesele digestive din tractul gastro-intestinal
- stimularea recuperării celulelor gastrice
- medicamente antibacteriene pentru eradicarea (îndepărtarea) infecției cu H. pylori
Tratamentul mai detaliat este discutat în secțiunea "Tratamentul gastritei".
Alimente pentru gastrită cronică bazată pe principiile conservării (schazheniya) a mucoasei gastrice. Acest lucru se realizează prin gătit vasele aburite, supele șterse și porii șterse, utilizarea limitată a sucurilor proaspete și a fructelor cu un conținut ridicat de fibre. Dieta pentru gastrită cronică necesită un consum frecvent de hrană fracționată, de preferință în același timp, echilibru în proteine, grăsimi și carbohidrați. Produsele trebuie să conțină o cantitate suficientă de minerale și vitamine (vezi "Dieta pentru gastrită").
Gastrita atrofică
Cea mai comună formă de gastrită cronică. Aproximativ 70-75% dintre toți pacienții care suferă de inflamația cronică a mucoasei gastrice se găsesc. Persoanele în vârstă sau cele care sunt bolnavi de mult timp suferă cel mai mult.
Atrofia este o afecțiune în care celulele stomacului se schimbă, își pierd structura caracteristică și nu își mai pot realiza pe deplin funcțiile (secreția de mucus, enzime, acid clorhidric). Astfel de celule nu sunt capabile să absoarbă substanțe benefice (proteine, vitamine, o cantitate mică de carbohidrați și grăsimi împărțite până la aminoacizi).
Diagnosticul de gastrită cronică cu modificări atrofice se face conform unei imagini clinice tipice, foarte asemănătoare cu aceea a gastritei cu aciditate scăzută a sucului gastric și este confirmată prin examinarea microscopică a bucăților de membrană mucoasă luate în timpul fibrogastroduodenoscopiei.
Simptomele gastritei atrofice
După cum sa menționat deja, este posibil să se suspecteze această formă de gastrită prin simptome tipice, de asemenea caracteristice gastritei cu aciditate scăzută. În plus, aciditatea scăzută este un companion constant al unei astfel de inflamații a mucoasei gastrice.
Cel mai adesea, gastrita atrofică a stomacului poate fi suspectată din cauza simptomelor de digestie deteriorată, trecerea alimentelor prin tractul gastro-intestinal și tulburări metabolice.
Se caracterizează printr-un sentiment de greutate în stomac după masă, disconfort în treimea superioară a abdomenului constant sau agravat după erorile din dietă etc. (pentru mai multe detalii vezi "Gastrita cu aciditate scăzută").
Astfel de persoane au anemie cronică (scăderea nivelului de hemoglobină din sânge), starea proastă a pielii și a părului (păr plictisitor, fragil, piele uleioasă sau uscată, peeling).Distrusă de slăbiciune și stare de rău, care poate bântui o persoană de mai multe luni și ani și poate provoca un apel unui număr imens de specialiști. Pierderea în greutate este adesea asociată cu aceasta, menținând o dietă normală.
Pe fondul dezvoltării hipovitaminozelor, în colțurile buzelor apar leziuni pustulare ale pielii și fascicule. Imunitatea scade, ceea ce duce la frecvente boli virale.
Tratamentul gastritei atrofice
Tactica de tratare a unei astfel de gastrite este aceeași ca și pentru gastrită cu aciditate scăzută (vezi "Gastrita cu aciditate scăzută").
Preparatele de enzime sunt prescrise pentru a restabili digestia. În cazuri avansate, este indicată utilizarea sucului gastric.
Medicamente prescrise activ care stimulează restaurarea celulelor gastrice (solcoseril, ulei de cătină, etc.).
Dieta este de mare importanță pentru pacienții cu gastrită atrofică. Principiile sale de bază nu diferă de alimentația clinică în alte tipuri de gastrită. Singura excepție este utilizarea supei mucoase și a cerealelor, care sunt înlocuite cu suc proaspăt și unturi cu conținut scăzut de grăsimi.
Tratamentul gastritei atrofice cu remedii folclorice nu are nicio valoare independentă și este utilizat numai în terapia complexă. Aplicați tincturi de propolis, miere, decocții de mușețel și salvie (pentru mai multe detalii - vezi "Tratamentul gastritei").
Trebuie reamintit faptul că gastrita atrofică poate constitui baza pentru dezvoltarea condițiilor precanceroase și, prin urmare, necesită o observare sistematică de către un medic.
Gastrita cu aciditate ridicată
Aceasta este o inflamație a mucoasei gastrice, care este însoțită de o creștere a acidității sucului gastric.
O astfel de gastrită apare cel mai adesea la persoanele de vârstă fragedă și are mai multe motive pentru dezvoltare. Pe baza acestora, se disting patru forme de gastrită cu aciditate ridicată.
Dezvoltarea gastritei de tip A ("gastrită fundică") se bazează pe mecanisme autoimune, care au ca rezultat producerea anticorpilor la celulele stomacului.
Gastritis tip "B" (gastrita antrală) - se crede că este cauzată de o bacterie specifică H. pylori.
Gastrita tip "C" se dezvoltă sub acțiunea diferitelor substanțe chimice, alcool, unele medicamente. Și gastrită de reflux, care se dezvoltă datorită aruncării conținutului intestinului subțire înapoi în stomac.
Simptomele și semnele de gastrită cu aciditate ridicată
Se crede că gastrita cu aciditate ridicată este caracterizată printr-un curs ondulat cu perioade de exacerbări (cel mai adesea în toamnă și primăvară) și remisii.
La apariția durerii, constantă, dureroasă, moderată, uneori manifestată ca presiune, greutate sub lingură. Cel mai adesea provocat de erori în produsele alimentare (supradot, alimente grase și afumate).
O caracteristică rară, dar caracteristică este durerea de întârziere care apare la 6-7 ore după masă. Durerea este atât de puternică încât este similară cu cea a unui ulcer gastric.
Adesea, probleme cu scaunul (constipație).
Semnele de gastrită cu aciditate ridicată, fără exacerbare, sunt cel mai adesea neexprimate. Poate provoca arsuri mici, arsuri cu aer sau mâncare recentă.
Gastrita cu aciditate scăzută
Aceasta este o inflamație a mucoasei gastrice, care este însoțită de o scădere a acidității gastrice.
Această gastrită apare în 20-25% din cazurile nou diagnosticate de gastrită cronică și atinge valori de până la 60% cu forme avansate ale acestei boli. Acest lucru se explică prin faptul că în tranziția de la gastrita acută la cea cronică, în majoritatea cazurilor există o aciditate ridicată a conținutului stomacului, dar în timp, valorile acidității scad.
Gastrita cronică cu aciditate scăzută este caracteristică persoanelor în vârstă, care suferă mult timp de inflamația mucoasei gastrice.
Cauzele dezvoltării bolii sunt aceleași ca și în cazul gastritei cronice cu aciditate ridicată (există 4 tipuri: "A", "B", care se dezvoltă sub acțiunea diferitelor substanțe chimice, reflux-gastrită).
Simptomele gastritei cu aciditate scăzută
Excluderea acidului gastric de către celulele stomacale este o condiție necesară pentru activarea unui număr mare de enzime ale sistemului digestiv. De exemplu, pepsina, principala enzimă a sucului gastric, care descompune proteinele din lumenul stomacului, trece de la forma inactivă (pepsinogen) la cea activă (de fapt pepsină) numai la un pH scăzut. În plus, conținutul acid al stomacului - un regulator direct al avansării bolusului alimentar în tractul GI inferior.
Astfel, pentru gastrită cu aciditate scăzută, simptomele legate de calitatea digestiei alimentare ajung în prim plan, și foarte rar - sindromul durerii pronunțate.
Pacienții care suferă de acest tip de gastrită se plâng de un sentiment de greutate, plinătate, distensie în partea superioară și mijlocie a abdomenului, mai ales după ce a mâncat.
Preocupat de răsuflarea aerului cu un miros neplăcut, mâncare mâncată, după care apare o ușoară ușurare.
Perturbarea durerii dureroase plictisitoare în stomac, creșterea flatulenței, rușine în abdomen. Simptomele se diminuează sau dispar în mod semnificativ după administrarea preparatelor enzimatice (pancreatin, mezim, etc.).
Adesea singurul simptom care deranjează o persoană este un miros neplăcut din spatele gurii, care nu dispare nici după o periaj obișnuită.
Datorită unei încălcări a progresului bolusului alimentar de-a lungul tractului gastro-intestinal, apare deseori constipația. După erorile din produsele alimentare (suprapuse, afumate, sărate, etc.) apare diaree.
Gastrita antrală
În clasificările moderne, acest tip de gastrită se numește "gastrită tip B". Această gastrită este determinată de rezultatele unei biopsii și de examinarea țesutului stomacului sub microscop. Baza apariției sale este bacteria specifică Helicobacter pylori.
Gastrita și-a luat numele datorită faptului că se caracterizează prin modificări inflamatorii în acea parte a stomacului, care se numește antrum. Amintiți-vă că stomacul este împărțit condiționat în 3 zone: cardia (partea superioară), corpul (partea de mijloc) și antrumul (zona inferioară la punctul de tranziție a stomacului în duoden). Este în antrum că apare alcalinizarea treptată a conținutului stomacului și pregătirea pentru avansare în intestin.
Gastrita antrală este studiată în special pentru că în 100% din cazurile de ulcere duodenale sau gastrice acute sau cronice se detectează prin examen microscopic. Se crede că gastrita antrală este un factor direct în formarea ulcerelor.
Trei sferturi din gastrita antrală are loc cu aciditate crescută a sucului gastric, restul - cu normalitate. Particularitatea simptomelor unei astfel de inflamații a mucoasei gastrice este că, chiar și la valori scăzute ale pH-ului, o persoană cel mai adesea nu se simte rău în sine. El poate fi ocazional perturbat de dureri minore în treimea superioară a abdomenului și o mică erupție.
Tratamentul cu gastrită antrală
Tratamentul gastritei cu o leziune antrală predominantă se efectuează în conformitate cu o schemă generală (preparate care măresc pH-ul sucului gastric, prokinetice, stimulatoare de recuperare a celulelor stomacale, regulatori ai activității digestive și enzime) (mai detaliat, "Tratamentul gastritei").
O caracteristică specială este că terapia antibacteriană agresivă este inclusă în regimul de tratament care vizează eliminarea Helicobacter pylori din mucoasa gastrică. Alocat la 3 (inhibitor pompă de protoni și două antibiotice) sau combinație de medicamente cu 4 componente (în acest caz se adaugă preparate de bismut). Cursul terapiei durează între 10 și 14 zile. Controlul fibrogastroduodenoscopiei trebuie efectuat la 2, 4 și 8 săptămâni după tratament.Chiar și după un rezultat pozitiv din terapie, este necesar să fie monitorizat sistematic de către medicul curant pentru depistarea precoce a reapariției bolii.
Este de remarcat faptul că formularea "gastrită antrală superficială" implică inflamarea mucoasei gastrice cu localizare predominantă în antrum, care este același cu mecanismul de dezvoltare și imaginea microscopică caracteristică a gastritei de tip B.
Eroziune gastrita
Gastrita erozivă este unul dintre cele mai frecvente tipuri de gastrită, care se caracterizează prin leziuni superficiale ale mucoasei gastrice sub formă de defecte caracteristice - eroziune.
Eroziunile stomacului sau duodenului sunt în prezent cele mai frecvente și, în același timp, cele mai puțin studiate leziuni ale tractului gastro-intestinal. Mecanismul de dezvoltare a eroziunii, care sunt mici (până la 3-4 mm) focare de necroză mucoasei în profunzime până la un anumit nivel (la așa numita placă musculară proprie) și se vindecă fără formarea de cicatrici, spre deosebire de un ulcer, nu a fost complet elucidată.

În prezent, în funcție de structură, cantitate și uniformitate, sunt izolate acute (defectele se vindecă în decurs de 4-9 zile) și eroziunea cronică (vindecare pentru mai multe luni sau ani).
Din motive de dezvoltare a eroziunii stomacului sunt împărțite în:
- Primar, care se dezvoltă fără comorbidități,
- secundar, care apar ca o leziune sistemică în leziuni grave, boală arsă, stres.
Cauzele eroziunii gastrice
În prezent, gastrita erozivă a stomacului nu are o teorie unificată a apariției. Identificați factorii de risc care cresc probabilitatea apariției unei gastrite erozive:
- În primul rând, infecția cu Helicobacter pylori. Nu există dovezi directe că această bacterie provoacă eroziune. Cu toate acestea, eradicarea (îndepărtarea) de pe mucoasa gastrică reduce dramatic timpul de tratament și crește rata de recuperare a pacienților care suferă de gastrită erozivă.
- În al doilea rând, refluxul de acizi biliari și biliari cu insuficiență de sfincter între stomac și duoden, o încălcare a progresului bolusului alimentar în tractul gastro-intestinal inferior în aproximativ o treime din cazuri devine cauze erozionale.
- În al treilea rând, starea de stres constant, suprasolicitarea nervoasă, care a dus la creșterea nivelului de adrenalină, cortizol, tiroxină - cauzele directe ale dezvoltării gastritei erozive pe fondul bunăstării complete.
- În al patrulea rând, utilizarea pe termen lung a medicamentelor antiinflamatorii (aspirină, paracetamol, diclofenac etc.) poate provoca leziuni erozive ale mucoasei gastrice.
Simptomele gastritei erozive
Nu există simptome specifice pentru gastrită erozivă. Eroziunea acută poate fi suspectată de apariția bruscă a arsurilor la stomac, răsucirea acru, dureri de stomac pe stomacul gol. Cu toate acestea, în 90% din cazuri, eroziunea acută este abia vizibilă.
Eroziunea cronică îngrijește o persoană cu o durere mai pronunțată în treimea superioară a abdomenului și indigestie. Belching, arsuri la stomac, greutate în stomac și flatulență crescută în cursul mai multor luni devin semne care pot fi suspectate de eroziune. Poate fi, de asemenea, o durere îngustă sau de crampe în treimea superioară a stomacului, pe stomacul gol, care poate fi administrat coloanei vertebrale. Se pare scaun instabil, cu predominanță de constipație.
La prima suspiciune de apariție a acută sau exacerbarea gastritei cronice, trebuie să consultați imediat un medic pentru a preveni dezvoltarea unei gastrite erozive.
Tratamentul gastritei erozive

Alegerea tratamentului pentru eroziuni ale stomacului sau duodenului nu este o sarcină ușoară. Deoarece mecanismele de gastrită erozivă nu sunt încă pe deplin înțelese, tratamentul vizează toate posibilele legături în dezvoltarea bolii. Medicul tratează gastrită erozivă. Nu permiteți auto-medicația.
Sarcina primară este de a elimina Helicobacter pylori din mucoasa gastrică, pentru care sunt utilizate scheme cu trei și patru componente (vezi "Tratamentul gastritei").
Dieta pentru gastrită erozivă corespunde celei din exacerbarea gastritei cronice. Afișează foamea în primele două zile, băut frecvent frecvent. Apoi se adaugă piure de pudră, jeleu, supe slime. Pe parcursul a 10 zile, ele intră treptat în meniu ca și în cazul gastritei cronice.
Alimentele pentru gastrită erozivă sunt frecvente, fracționate, de 4-6 ori pe zi. Alimentele sunt aburite. Mâncarea caldă și rece este exclusă. Evitați excesul de condimente, grăsimi și ulei. În feluri de mâncare, acestea măresc conținutul de proteine de origine animală, reducând cantitatea de grăsimi animale simultan cu o creștere a legumelor (a se vedea "Dieta pentru gastrită").
Gastrita superficială
Această formă de gastrită a fost stabilită numai prin introducerea unei metode speciale de diagnostic, fibroesofagogastroduodenoscopy (FEGDS). Un astfel de diagnostic se face exclusiv prin examinarea microscopică a bucăților mucoasei gastrice sub microscop. Schimbările caracteristice care se găsesc, predomină în gastrită inactivă sau gastrită în stadiul de remisiune prelungită.
Izolarea sa a devenit necesară datorită faptului că această formă de inflamație a mucoasei gastrice este primul semn al tranziției la boli în stadiul cronic și eligibilitatea de a face diagnosticul de "gastrită cronică".
Se crede că cu acest tip de inflamație a mucoasei gastrice nu există tulburări semnificative în structura celulelor, funcțiile lor sunt în mare măsură conservate. Cu toate acestea, se observă deja o secreție crescută de mucus, producția de acid clorhidric și de pepsinogen, principala enzimă a sucului gastric, scade ușor. Aceste schimbări nu sunt încă pronunțate și în natură, ca în cazul gastritei atrofice, dar pot progresa în continuare.
Simptomele gastritei superficiale
Pentru acest tip de gastrită, simptomele tipice (durerea, disconfortul în treimea superioară a abdomenului după masă sau pe stomacul gol, digestia deteriorată și metabolismul) nu sunt tipice. Gastrita superficială, în majoritatea absolută a cazurilor, este asimptomatică sau cu doar mici manifestări. Cel mai adesea, gastrita superficială devine o constatare în timpul examinărilor sistematice planificate, care se desfășoară în grupuri de risc. Ei sunt muncitori în industria periculoasă (industria grea, industria chimică, persoanele cu ereditate împovărată pentru boli autoimune etc.)
Tratamentul gastritei superficiale
Dacă acest tip de gastrită este detectată, tratamentul specific nu este necesar. Se recomandă terapia fortificatoare, tratamentul planificat al focarelor cronice de infecție (dinți carieni, sinuzită cronică, leziuni cutanate pustulare etc.) și sunt recomandate complexe și minerale multivitamine. Este necesară renunțarea la obiceiurile proaste (fumatul, consumul de alcool), moderarea exceselor gastronomice (mâncare excesivă, exces de mirodenii, sare, carne afumată, marinade, sifon) în meniul zilnic. În general, dieta cu gastrită superficială este mai liberă decât cu alte tipuri de inflamație a mucoasei gastrice (mai detaliat - "Tratamentul gastritei").
Tratamentul medicamentos este un curs de medicamente care stimulează recuperarea celulelor stomacale și tratamentul bolilor asociate.
Trebuie amintit că în această etapă a dezvoltării bolii procesul de schimbare a mucoasei gastrice este ușor de gestionat - executarea disciplinată a recomandărilor medicului poate împiedica acest tip de gastrită să treacă în următoarele forme cu consecințe consecvente.
Simptome comune
Simptomele clinice ale gastritei acute pot apărea imediat după impactul factorului dăunător sau după 6-8 ore.
În gastrita acută sunt observate simptome de dispepsie gastrică, cum ar fi:
- senzație de neplăcut, gust, gust în gură,
- durere localizată în regiunea epigastrică
- scalarea excesivă și greața, trecerea în vărsături de conținut de stomac,
- mai multe burping cu aer sau miros neplăcut de alimente consumate,
- slăbiciune, amețeli apare cu vărsături repetate,
- scaune libere
- creșterea temperaturii poate fi atât minoră, cât și critică (până la 40 ° C)
- creșterea flatulenței.
La examinare, se acordă atenție și simptomelor precum pielea palidă a feței, prezența plăcii pe limbă.
De ceva timp, gastrita cronică poate fi absolut asimptomatică, cu toate acestea, următoarele simptome vor ajuta la suspectarea bolii:
- durere intermitentă și un sentiment de greutate în epigastru,
- eructații,
- respirația respirație,
- repetate arsuri la stomac,
- senzație de plinătate.
Adesea, pacienții se plâng de simptomele asociate cu tulburări frecvente ale intestinului, scaunele de țărână. Durerea nu poate deranja tot timpul, totuși, apare după sau în timpul prânzului, noaptea, între mese. Toate simptomele apar pe fondul slăbiciunii generale, oboselii și tonusului scăzut.
Boala are adesea o natură periodică, când exacerbarea este înlocuită de o remisie relativă.
Tratamentul remediilor populare
Este posibilă tratarea gastritei cu ajutorul unor produse farmaceutice naturale dovedite. Pacienții care suferă de secreție redusă sunt recomandați să ia suc de planta de 3 ori pe zi, cu jumătate de oră înainte de mese, 15 ml. Ajută la stimularea activității glandelor și la utilizarea tincturii de pelin amar și păpădie.
Disconfortul cauzat de fermentație și flatulență poate fi minimizat prin decoctarea musetelului.
Pentru tratarea gastritei cu secreție crescută, puteți utiliza suc de cartofi decojiți. Tratamentul se bazează pe faptul că consumul de suc de cartof ajută la restabilirea echilibrului acido-bazic al stomacului.
Se recomandă utilizarea sucului de aloe ca agent de vindecare a rănilor. Tratamentul se bazează pe faptul că aloe este un antiseptic excelent care ajută la ameliorarea inflamației mucoasei gastrice.
Când se utilizează gastrită și tratamentul cu mere rase, majoritatea verde, care îmbunătățește motilitatea stomacului. Consumați mere, de preferință pe stomacul gol, cu 2-3 ore înainte de mese.
Dieta în tratamentul atât a gastritei acute cât și a celei cronice este un mijloc eficient de terapie de întreținere.
O exacerbare a bolii ar trebui să fie un semnal de excludere din dietă:
- băuturi alcoolice,
- cafea,
- marinați,
- condimente
- alimente prajite
- sifon,
- conservare,
- produse semifinite
- produse alimentare din categoria "fast food",
- alimente grase
- produse de fermentare (struguri, pâine neagră, lapte);
- coacerea în coacere.
Tratamentul medicamentos al gastritei acute trebuie însoțit în mod necesar de restricții nutriționale. În primele câteva zile după criză, este necesar să se respecte regimul care prevede postul cu ceai cald și băut alcalin (Borjomi). În cea de-a treia zi, puteți include supe mucoase și kefir în meniu, după a 4-a zi - piure de ovaz și orez, cremă, jeleu, jeleu.
Pentru un pacient cu gastrită cronică, o dietă individuală ia în considerare activitatea funcției secretoare a stomacului și tratamentul prescris. Astfel, în cazul acidității normale sau ridicate, se recomandă dieta nr. 1, care vizează excluderea produselor din dieta care provoacă iritarea mucoasei (bujori puternici, murături, conservare, produse de hidroliză, cafea, ceai puternic, alcool, nicotină).
Deficitul secretor poate fi stimulat de produsele care îmbunătățesc pofta de mâncare și cresc secreția de acid gastric, și aceasta este dieta nr. 2: tipuri slabe de pește, carne, supe cu conținut scăzut de grăsimi, legume (fierte, coapte și fierte), biscuiți de secară, brânză.
Principalele cauze externe ale gastritei
Pentru aproape întregul secol trecut, sa crezut că gastrita cronică este cauzată de nutriție neregulată, consumul de alcool și de stres. Medicii australieni, R. Warren și B. Marshall, în 1981, după ce au experimentat cu ei înșiși, au dovedit că în cele mai multe cazuri cauza bolii este un microb numit Helicobacter pylori. Aproximativ 80% din pacienții cu gastrită conțin bacterii rezistente la acid în organism, care au capacitatea de a invada activ peretele stomacului, de a elimina substanțele care irită membrana sa, provoacă inflamație și o schimbare locală a pH-ului. Cele mai frecvente dintre acestea sunt Helicobacter pylori. Dar rămâne încă inexplicabil, de ce, la unii oameni, provoacă boala, dar nu și în altele.
Astfel, principalele cauze ale acestei patologii sunt acum plasate după cum urmează:
- efectele bacteriilor și ciupercilor asupra peretelui stomacului,
- tulburări alimentare
- abuzul de alcool
- medicamente de primire
- prezența invaziilor helmintice,
- stres cronic.
Malnutriția, supraalimentarea și alte tulburări de alimentație sunt, de asemenea, o cauză comună a gastritei. La apariția stadiilor inițiale ale bolii, este necesar să se excludă alimentele care conțin fibre grosiere, conserve, marinate și mirodenii fierbinți.
Într-un motiv separat pentru apariția de gastrită a stomacului abuzul alcoolic alocat. În cantități mici, etanolul este o componentă necesară a proceselor biochimice, dar o cantitate excesiv de mare provoacă un dezechilibru al echilibrului acido-bazic în organism. Utilizarea regulată a alcoolului are un efect negativ asupra unor organe precum ficatul, pancreasul, rinichii și, de asemenea, asupra proceselor metabolice.
Multe substanțe medicamentoase legate de agenți antiagregante, analgezice, medicamente antiinflamatoare nesteroidiene au capacitatea de a irita membrana mucoasă a organului și de a provoca gastrită. În acest sens, li se recomandă să ia după mese, în doze mici, cantități mari de apă.
Cauze interne ale gastritei
Cauzele interne ale bolii includ:
- predispoziția ereditară la afecțiunile gastrointestinale,
- prezența refluxului duodenal,
- o încălcare a proprietăților protectoare ale celulelor la nivelul imunitar,
- tulburări metabolice hormonale
- transmisia reflexă a patogenezei de la organele vecine.
Refluxul duodenal se numește fenomenul refluxului patologic al bilei din intestinul 12 în stomac. Bilele infiltrate irita pereții mucoase și, de asemenea, modifică pH-ul sucului gastric. În mod tipic, inflamația inițială apare în antrum, iar alte departamente pot fi implicate mai târziu.
Dacă proprietățile protectoare ale celulelor stomacului sunt deteriorate la nivelul imunitar, acestea își pierd proprietățile inițiale și funcționează normal. Ca urmare a acestui fenomen, se declanșează o întreagă cascadă de reacții mici, care afectează pH-ul sucului și conduc, în cele din urmă, la iritarea pereților organului. Se produce intoxicația endogenă, rezistența mucoasei gastrice la mediul agresiv al sucului său gastric este întreruptă.
Ce boli pot confunda gastrita?
Principalul simptom al gastritei este durerea abdominală. Dar, în același timp, ele pot indica o boală complet diferită.
Durerea abdominală, observată la colecistită, pancreatită, cancer gastric, obstrucție intestinală, este adesea combinată cu alte simptome caracteristice gastritei - greață, vărsături, erupție, scaun afectat.
Senzațiile dureroase asemănătoare cu gastrita pot indica un infarct miocardic, fractura de coaste și o boală pulmonară.
Dureri de stomac pot apărea, de asemenea, cu boli intestinale, patologii parazitare, boli feminine, precum și diabet, nevroză.
Cum să distingem toate aceste cazuri de durerea cauzată de gastrită?
Caracteristicile caracteristice ale durerilor gastrice la gastrită sunt intensificarea acestora după:
- masă
- luând medicamente legate de ulcere,
- luând alcool
- pauza lunga intre mese.
În cazurile de diagnostic complicat, ar trebui să consultați un medic care va prescrie metodele de laborator și de instrumentare de cercetare.
fitoterapie
Luând în considerare caracteristicile bolii în cazul gastritei cronice, se recomandă utilizarea medicamentelor pe bază de plante. În cazul gastritei cu aciditate atât înaltă cât și scăzută, sunt taxe utile de la ierburi care au un efect antiinflamator, antispastic, vindecarea rănilor:
- Frunze de menta, flori de tei sunt luate în 1 parte, rădăcină calamus, lemn dulce și fruct de fenicul - în 2 părți, semințe de in - 3 părți. Acceptat cu aciditate ridicată.
- Ierburile de pelin, celandină, fructe de mărar iau 1 parte, flori de calendula, rădăcină de păpădie - 2 părți fiecare, tort de primăvară - 4 părți, semințe de ovăz și trandafir - 7 părți. Pregătit pentru colectarea cu aciditate scăzută.
Cu aciditate crescută, un instrument eficient și simplu este sucul de cartof proaspăt, care trebuie luat jumătate de sticlă de 3 ori pe zi.
Cu o scădere a poftei de mâncare, se recomandă includerea ceaiurilor din plante cu diverse amărăciuni - pelin, șarpea, păpădia.

 microbiană,
microbiană,

