Mulți pacienți sunt preocupați de întrebarea: câți oameni trăiesc cu pancreatită cronică în timp ce nu dietă, care sunt statisticile privind speranța de viață din momentul bolii? Răspunsul monosilubic nu funcționează, deoarece nu numai rezultatul va depinde de respectarea regimului alimentar.
Pancreatita provoaca inflamatia pancreasului, ca rezultat al distrugerii tesuturilor si inlocuirea acestora cu cicatrici fibroase. Cauza principală a pancreatitei este alcoolismul cronic și dieta săracă. Chiar dacă pacientul începe să conducă un stil de viață corect, procesul care a început nu poate fi oprit.
Ce este pancreatita cronica?
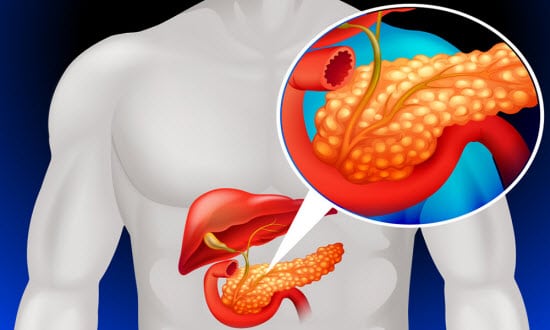
Pancreasul este situat ușor sub coaste pe partea stângă, în spatele stomacului. Natura a pus pe acest mic organ două funcții importante:
- produce sucuri digestive care ajută la digerarea alimentelor,
- realizează producția de hormoni (inclusiv insulină).
Există pancreatită cronică și acută.
- Forma acută a bolii este caracterizată de răspândirea rapidă a procesului inflamator, în ciuda durerii severe.
- Forma cronică de pancreatită se caracterizează prin inflamarea sistematică a pancreasului pe o perioadă lungă de timp, astfel încât pancreasul este distrus treptat și nu poate să-și îndeplinească calitativ funcțiile de bază.
Pancreatita cronică este rar diagnosticată. Aproximativ 12 până la 40 de cazuri din 100 000. Viața cu pancreatită depinde de vârsta pacientului, de prezența obiceiurilor proaste și de starea pancreasului.
Dacă boala este diagnosticată la o persoană tânără care nu se bea, atunci cu o nutriție adecvată și cu respectarea tuturor recomandărilor medicului, boala nu trebuie să afecteze în mod semnificativ calitatea și durata vieții sale.
Dacă această patologie se găsește la o persoană de 45-50 de ani, care ia sistematic alcool, nu aderă la dietă, atunci durata de viață este redusă cu 10-20 de ani.
Câți trăiesc cu pancreatită cronică
Pancreasul este situat pe partea stângă puțin sub nivelul coastelor, în spatele stomacului. În timpul exacerbării pancreatitei, pacientul simte o durere puternică în hipocondrul stâng, care dă înapoi sau înconjoară întreaga cavitate abdominală. Probleme ale tractului digestiv, febră și tensiune arterială, senzație de gură uscată, transpirație - simptome caracteristice pancreatitei. Imaginea clinică indică necesitatea unei asistențe medicale de urgență. Simptomele negative nu interferează doar cu viața, ci pot fi, de asemenea, un predicator al complicațiilor grave.
Pancreasul are două funcții vitale:
- dezvoltarea enzimelor digestive necesare pentru digestia sănătoasă a alimentelor,
- producția de hormoni - insulină, somatostatină, glucagon și multe altele, nivelul cărora afectează activitatea întregului organism.
Disfuncția organelor ridică o întrebare rezonabilă: cât timp trăiesc oamenii cu pancreatită? Dacă enzimele produse de glandă nu intră în duoden, auto-digestia începe. Substanțele biologic active sunt activate nu în intestin, ci în pancreas, ceea ce provoacă distrugerea sa graduală. Țesutul deteriorat nu este restabilit după acest lucru. Respectarea prescripțiilor medicului, o dietă strictă, refuzul alcoolului va ajuta la stoparea procesului distructiv, dar este imposibil să reluăm funcționalitatea organului.
Boala se poate dezvolta într-o formă acută și cronică. Pentru tipul acut, este caracteristică un debut ascuțit al simptomelor specifice, care este reprimat rapid după începerea tratamentului.Forma cronică descrie o situație în care atacurile dureroase apar în mod regulat. Conform statisticilor, numai 50-60 pacienți din 100 de mii dezvoltă pancreatită cronică.
 Zece ani de supravietuire la persoanele cu forma alcoolica a bolii este de 80%, daca o persoana refuza alcoolul. Dacă acest lucru nu se face, această cifră este înjumătățită.
Zece ani de supravietuire la persoanele cu forma alcoolica a bolii este de 80%, daca o persoana refuza alcoolul. Dacă acest lucru nu se face, această cifră este înjumătățită.
Vârsta pacientului, comorbiditățile, adecvarea și oportunitatea tratamentului, precum și mulți alți factori influențează cât de lungă poate trăi o inflamație cronică a glandei. Când o boală este detectată într-o persoană tanară, nefumătoare, prognosticul este aproape întotdeauna favorabil. Pacientul poate trăi mult timp, sub rezerva instrucțiunilor medicului. Dacă patologia este diagnosticată la un băiat de peste 40 de ani, va trăi cu 10 ani mai puțin decât perioada normală. Atunci când un pacient cu un astfel de diagnostic ignoră necesitatea terapiei, durata vieții sale este redusă cu 20 de ani sau mai mult.
Complicații mortale
Rata mortalității este mult mai mare în formă acută. Boala severă ia viața a aproximativ 50% dintre pacienți, dintre care jumătate mor în primele zile. Același lucru se aplică perioadelor de exacerbări complexe ale pancreatitei cronice, care apar în absența terapiei necesare. Moartea promptă este posibilă cu astfel de complicații:
- sângerări severe,
- intestinului sau obstrucției tractului biliar,
- ruptura pseudochistă - formarea cavității cu fluid în interior,
- insuficiență renală
- boli cardiovasculare
- aderarea procesului infecțios.
În tipul cronic, un semn bun este susținut, remisia pe termen lung. În același timp, o reacție inflamatorie acută, ca o altă exacerbare a pancreatitei, provoacă moartea inevitabilă doar în 1% din cazuri. Pentru cei care au grija cu adevarat cum sa traiasca cu pancreatita acuta sau cronica, este important sa intelegem ca tratamentul trebuie sa continue pe tot parcursul vietii.
Pe lângă cauzele unei deteriorări puternice, merită să se sublinieze cele care se dezvoltă treptat. Ele reprezintă, de asemenea, o amenințare serioasă pentru cei care vor să trăiască mult timp:
- necroza pancreatică. Complicarea caracterizează moartea totală sau parțială a țesutului pancreatic. Factorii provocatori sunt colecistita de tip calculus, leziuni abdominale penetrante, intervenții chirurgicale fără succes. Pancreatita pancreaticã cel mai adesea precede boala. Cât trăiesc oamenii cu necroza pancreatică depinde de oportunitatea asistenței acordate. În medie, aproximativ 50-70% dintre pacienți mor în câteva săptămâni.
- Pancreatic cancer. Una dintre cele mai puțin frecvente complicații, care se caracterizează prin dezvoltarea rapidă și cursul agresiv. A trăi cu un astfel de diagnostic este de obicei nu mai mult de câțiva ani. Atunci când o tumoare este detectată în stadiul inițial, pancreasul este rezecat sau o parte separată a acestuia este îndepărtată. Nu numai un stil de viata nesanatos, ci si o predispozitie genetica duce la dezvoltarea cancerului.
Îndepărtarea pancreasului prezintă o anumită complexitate. Organul are un flux sanguin general cu duodenul de 12, situat în proximitatea periculoasă a rinichilor, a vaselor mari. Este foarte dificil de cusut pe țesutul glandei. Durata vieții pacientului depinde de succesul operației. O importanță deosebită este perioada de recuperare. Pentru a minimiza riscul de complicații, se recomandă repausul lung al patului.
Factorii care afectează speranța de viață
La diferiți pacienți, același diagnostic poate provoca simptome și complicații diferite, deci fiecare caz este luat în considerare individual.
 Cele trei componente principale ale longevitatii crescute sunt foamea, frigul si odihna.
Cele trei componente principale ale longevitatii crescute sunt foamea, frigul si odihna.
Există câțiva factori importanți care afectează longevitatea în pancreatită. Unele dintre ele sunt permanente și nu pot fi schimbate, în timp ce altele pot fi eliminate pentru a trăi fără chinuri:
- Gravitatea pacientului. Cu cât imaginea clinică este mai gravă, cu atât semnele caracteristice sunt mai pronunțate, cu atât mai mare este probabilitatea unui rezultat fatal.
- Prezența complicațiilor. Dacă organele interne nu sunt capabile să facă față unei abundențe de substanțe toxice sau se dezvoltă insuficiența renală, respiratorie și cardiacă, în mai mult de 50% dintre cazuri apare un rezultat fatal. Uneori se formează sângerări severe, ceea ce este foarte dificil de oprit.
- Concomitent cu boli cronice sau acute. Bolile duodenului și vezicii biliare, cancerul organelor abdominale, diabetul zaharat previn normalizarea stării.
- Timpul și calitatea îngrijirii. Cu cât diagnosticul corect este făcut mai devreme și tratamentul adecvat este inițiat, cu atât este mai probabil ca pacientul să obțină o remisiune stabilă. Cazurile lansate sunt rareori supuse tratamentului, ducând la o speranță de viață redusă.
- Vârsta pacientului. La tineri, sănătatea este mai puternică și mai puternică și, prin urmare, rata de dezvoltare a bolii este semnificativ diferită de manifestările clinice ale pancreatitei la vârstnici. Cu cat este mai in varsta pacientul, cu atat mai putine sanse de a obtine o sanatate imbunatatita.
- Abuzul de obiceiuri proaste: băuturi alcoolice, țigări, substanțe narcotice. Etanolul contribuie la distrugerea țesuturilor și celulelor sănătoase. Nicotina, substanțele psihotrope au un efect negativ complex asupra sănătății.
- Un conținut ridicat de alimente grase, afumate, prăjite, picante. Doar respectarea strictă a dietei poate împiedica apariția recidivelor și a tuturor complicațiilor. Dietarii trăiesc mult mai mult decât cei care o neglijează.
După cursul terapeutic complet, medicul curant oferă recomandări privind modul de a trăi cu pancreatită. În cursul cronologic al bolii, recuperarea completă nu este posibilă. Suportul continuu al corpului și atenția acordată sănătății acestuia vor ajuta să trăiască mult timp.
Cum să trăim cu pancreatită cronică
În pancreatita pancreasului, medicul trebuie să prescrie o terapie medicamentoasă, care constă, de obicei, din enzime, antispasmodice, antiacide și H2-blocante. Îmbunătățirea bunăstării vine aproape imediat, un efect pozitiv persistă pe tot parcursul tratamentului. Dacă, după oprirea medicației, simptomele negative se întorc, înseamnă că boala a dobândit un curs cronic. Medicamentul este recomandat pentru viață. Viața cu pancreatită nu este simplă, dar foarte reală. Împreună cu medicamentele, pacientul trebuie să urmeze o dietă.
Mesele în timpul perioadei de exacerbare trebuie să fie fractionale - porțiuni mici, cel puțin 6 mese pe zi. Principiile de baza ale unei diete stricte:
- feluri de mâncare sunt aburit, fiert sau fiert,
- în scopul de a reduce severitatea inflamației, mâncarea pregătită este distrusă - sarcina asupra pancreasului este redusă,
- accentul se pune pe alimentele pe bază de proteine - cel puțin 150 g de proteine pe zi,
- 1,5-2 litri de apă ar trebui să fie beți pe zi - la fiecare jumătate de oră câteva gume,
- preferă produsele de origine vegetală, mai degrabă decât animalele.
Consumul de alcool ar trebui să fie strict interzis.
De asemenea, ar trebui să reduceți la minimum sau să refuzați deloc de la feluri de mâncare mâncăruri grase, afumate, prajite, conservate. Nu puteți mânca fructe acru, legume picante, coacere, cremă de patiserie, cafea, ceai, sifon. Respectarea prescripțiilor medicului împreună cu o dietă vă va permite să trăiți confortabil, fără durere și risc de a dezvolta complicații.
Prognosticul pentru pancreatita cronica este bun, daca diagnosticul a fost facut la timp, iar tratamentul prescris este corect. Când inflamația pancreasului nu este permisă singură. Medicina tradițională este, de asemenea, ineficientă.Acestea pot fi folosite ca o metodă suplimentară pentru terapia principală, dar numai după consultarea medicului.
În stadiul cronic
Nu există criterii de prognostic pentru pancreatită în stadiul cronic. Dacă procesul de distrugere a parenchimului (țesutului) pancreasului are loc treptat, pacientul nu suspectează întotdeauna prezența bolii până la apariția unui atac acut.
Dacă pacienții aderă la o dietă specială, atunci trăiesc la fel de mult ca și oamenii sănătoși.
Încălcarea regimului alimentar provoacă inflamații, reducând speranța de viață în 70% din cazuri la 20 de ani.
Probabilitatea unui rezultat fatal în pancreatita a etiologiei alcoolice crește. După 10 ani, doar 45% dintre pacienți rămân în viață, care au neglijat recomandările medicale. 4% dintre pacienți dezvoltă cancer de organ afectat timp de 20 de ani.






Atunci când persoanele în vârstă sunt diagnosticate și cauza disfuncției pancreasului este fibroza parenchimului, prognosticul este slab, chiar și atunci când boala este redusă la remisie. Este puțin probabil ca pacientul să trăiască mai mult de 5-10 ani - modificările degenerative pot fi încetinite, dar nu pot fi oprite.
În formă acută
Mortalitatea în pancreatita acută este ridicată. În ciuda nivelului de dezvoltare a medicinei, aproximativ 40% dintre pacienți mor chiar și în terapie intensivă datorită proceselor reactive în care pancreasul este distrus complet. Mortalitatea pacienților după un atac sever, care a determinat acumularea de exudat, atinge 30%, iar după apariția necrozei pancreatice (necroză parenchimică), 50% dintre pacienți mor.
Forma edematoasă de pancreatită duce la decesul a numai 3-5% dintre pacienți. Când mortalitatea formării hemoragice-necrotizante atinge 12-15%.
Atacurile repetate sunt mult mai greu. În acest caz, probabilitatea de deces în prima săptămână crește la 50-65%. În a doua săptămână după atac, pacienții mor de septicemie, ruptura pseudochistului pancreatic, obstrucția intestinală. Mortalitatea la pacienții vârstnici ajunge la 19-23%.
Ce influențează prognoza
Longevitatea unui pacient cu pancreatită este influențată de:
- Severitatea afecțiunii. Cu cât este mai puțin afectată pancreasul, cu atât posibile exacerbări periodice afectează speranța de viață.
- Frecvența complicațiilor și durata exacerbării. Dacă, după un atac, nu a fost identificată nici o sângerare, ruptură a unui pseudochist sau a unei infecții secundare, corpul sa confruntat cu consecințele - rezultatul este favorabil.
- Vârsta pacientului. Pacienții vârstnici după un atac dezvoltă adesea insuficiență cardiovasculară sau renală.
Factorii de risc sunt de asemenea: malnutriția, intoxicația cronică cauzată de producția dăunătoare, fumatul și alcoolul, factorii de stres. Pentru a prezice speranța de viață, este necesar să se ia în considerare cât de atent pacienții urmează recomandările medicului.

Cum de a crește durata de viață
În pancreatita cronică, ei trec la o dietă strictă nu pentru 1-2 ani, ci pentru viață. Va trebui să abandonăm produse care stimulează producerea de enzime digestive: grase, acizi, picante, să adere la o tehnologie specială de gătit: gătit, procesarea perechilor, coacerea și coacerea în folie.
Respectarea recomandărilor regimului alimentar nu este limitată.
Este necesară dezvoltarea rezistenței la stres, limitarea efortului fizic, renunțarea la alcool și fumatul.
Pancreatita cronică afectează stilul de viață, lipsește de anumite plăceri dubioase. Uneori este dificil pentru alții să explice de ce este imposibil să susțină o companie. Prin urmare, pacienții trebuie să-și dezvolte voința.
La primele simptome de exacerbare a bolii, este necesar să se consulte un medic. Dacă urmați toate recomandările privind prezența pancreatitei în istorie, puteți să uitați și să trăiți fericit după aceea.
Factorii care afectează evoluția bolii
Supraviețuirea unei persoane pe fundalul pancreatitei cronice depinde de mulți factori. Cele mai importante aspecte din practica medicală sunt vârsta pacientului în care boala a fost diagnosticată.
Asigurați-vă că luați în considerare istoricul pacientului, bolile concomitente, frecvența consumului de alcool, dacă o persoană are pancreatită alcoolică. Criteriile includ funcționalitatea și starea pancreasului, prezența sau absența schimbărilor distructive, diabetul zaharat.
Diabetul zaharat este diagnosticat cu pancreatită la mulți pacienți. Aceste două boli sunt adesea combinate, ceea ce duce la complicații grave. Recuperarea depinde de actualitatea diagnosticului, de adecvarea tratamentului, de respectarea recomandărilor medicului.
 Cât timp poate trăi o persoană? Luați în considerare un exemplu. Bărbat de 22 de ani, istoric de pancreatită cronică. Pacientul a abandonat complet utilizarea de băuturi alcoolice, diete, vizitează în mod constant medicul. În această imagine, pacientul va trăi destul de mult, evoluția bolii nu afectează durata acesteia.
Cât timp poate trăi o persoană? Luați în considerare un exemplu. Bărbat de 22 de ani, istoric de pancreatită cronică. Pacientul a abandonat complet utilizarea de băuturi alcoolice, diete, vizitează în mod constant medicul. În această imagine, pacientul va trăi destul de mult, evoluția bolii nu afectează durata acesteia.
Un alt exemplu. Un bărbat, de 55 de ani, diagnosticat cu pancreatită cronică, are dependență de alcool. Prognoza în acest caz este nefavorabilă, deoarece pasiunea pentru alcool reduce semnificativ speranța de viață. O persoană poate muri mai devreme cu 10-15 ani.
Această prognoză se bazează pe faptul că consumul constant de băuturi alcoolice afectează negativ pancreasul, ceea ce duce la o agravare a situației clinice.
Potrivit statisticilor, supraviețuirea de 10 ani la pacienții cu pancreatită alcoolică este de 80% dacă pacientul refuză să bea alcool.
Dacă ignorați această recomandare, rata de supraviețuire este înjumătățită.
Ce afectează durata vieții?
 Când un pacient aude diagnosticul de pancreatită, viața lui se schimbă. În fiecare an, patologia este diagnosticată la tineri și bătrâni, care este asociată cu alimentația, alcoolul, infecțiile și alte cauze.
Când un pacient aude diagnosticul de pancreatită, viața lui se schimbă. În fiecare an, patologia este diagnosticată la tineri și bătrâni, care este asociată cu alimentația, alcoolul, infecțiile și alte cauze.
Odată cu exacerbarea formei cronice, apar simptomele - senzații dureroase răspândite în spate, indigestie, greață, vărsături, balonare. Un pacient cu astfel de simptome are nevoie de tratament la spital, uneori este nevoie de intervenții chirurgicale.
Dacă un pacient are o istorie de pancreatită acută, dacă se respectă toate recomandările medicului, prognosticul este favorabil. Alocați analgezicele, enzimele, asigurați-vă că veți muri de foame timp de câteva zile pentru a reduce încărcătura glandei.
Următorii factori afectează durata de viață a pacientului:
- Forma bolii. Un atac acut al inflamației este mult mai puțin probabil să ducă la deces în comparație cu pancreatita obstructivă. Cu complicații ale formei acute de mortalitate atinge 30%. În cazul necrozei pancreatice, riscul de deces este de 50%. La rândul său, un al doilea atac poate duce la o încălcare a funcționalității rinichilor și a sistemului cardiovascular.
- Bolile asociate, cum ar fi colecistita computerizată, diabetul zaharat de tip 1 și alte patologii care sunt dificil de tratat cu medicamente pot afecta longevitatea.
- Rezultatul este afectat de gradul de leziune a pancreasului. La fel de importantă este starea generală a corpului, capacitatea sa de a face față proceselor inflamatorii.
- Prezența sau absența complicațiilor. Deja la 10 zile după atac, se observă complicații - pseudochisturi, obstrucție intestinală, sângerare în cavitatea abdominală, leziuni infecțioase. Consecințele negative conduc la creșterea temperaturii corpului, deteriorarea sănătății. În cazul apariției pancreatonectrozei este necesară îndepărtarea segmentului pancreasului sau a întregului organ.
Rezultatul este afectat de oportunitatea diagnosticului, de adecvarea tratamentului, de respectarea de către pacient a tuturor recomandărilor medicului - renunțarea la fumat și alcool, dieta - tabelul pancreatic nr. 5.
Pentru a opri progresia bolii, aceasta trebuie monitorizată constant. În multe privințe, prognoza favorabilă depinde de pacient.
Cum să începeți pancreatita cronică
Dacă a existat un prim atac al pancreatitei, o inflamație a pancreasului, atunci este o formă acută. În tratamentul său, este foarte important să aveți un tratament organizat în mod corespunzător, cu livrare la spital, cu un diagnostic complet și un tratament cuprinzător. În această fază, majoritatea cazurilor de deces.
Boala apare și se dezvoltă rapid și rapid. Tratamentul inițiat în timp este eficace, după toate evenimentele medicale, există speranță de a-ți lua rămas bun de la pancreatită pentru totdeauna. În această fază, țesutul glandular este susceptibil de recuperare. Corpul se calmează și începe să funcționeze în același mod sănătos.

Dar dacă după o perioadă de timp agravarea se repetă, atunci acest lucru înseamnă că procesul de inflamație a călcat treptat în organ și, cu factori favorabili, sa simțit din nou. Astfel, a început pancreatita cronică, ale cărei acțiuni sunt diferite de pancreatita acută.
Indiferent cât de greu o persoană încearcă să facă față pancreatitei cronice, eforturile de vindecare completă vor fi în zadar. Deoarece provoacă modificări difuze în țesuturile glandei, care nu pot fi recuperate. Speranța de viață în pancreatita cronică depinde în totalitate de gravitatea atitudinii față de boală, de înțelegerea modificărilor în organism, de prevenirea exacerbărilor frecvente.
Factori provocatori
Câți oameni trăiesc cu pancreatită depinde de eradicarea factorilor de risc pentru provocarea acesteia. Acești factori includ cauze mai frecvente și mai puțin frecvente:
- Alcoolul, considerat cel mai frecvent provocator de pancreas. În tipurile de boală, se distinge tipul de pancreatită alcoolică. Apariția sa este asociată cu inflamația țesuturilor glandei ca urmare a intoxicării organismului cu alcool. Glanda nu are enzime care să promoveze defalcarea alcoolului. Otrava lui ajunge direct în țesuturile corpului. Mecanismul de acțiune este destul de complex și nu va fi descris în terminologia științifică. Aceasta poate include vătămarea de la fumat.
- Bolile concomitente ale tractului gastrointestinal, printre care predomină boala veziculei biliare, precum și ulcerul stomacului și intestinului. Anatomia canalului GI este astfel încât are un canal comun pentru eliberarea enzimelor biliare și pancreatice în intestin. Și orice inflamație în canalele conductelor sau pietrelor perturbă eliberarea normală a sucului digestiv și a bilii în intestine, ceea ce provoacă inflamarea țesutului pancreatic. Ce se întâmplă în interiorul corpului poate fi văzut doar în examinare. Nu există lipsă de metode de inspecție a organelor.
- Leziunile infecțioase ale pancreasului.
- Ereditatea.
- Anomalie congenitală.
- Medicamente nejustificate.

Recent, lista de factori sa extins datorită ciclului rapid de viață al evenimentelor:
- poluarea și ecologia săracă,
- alimente contaminate cu conservanți, produse pe bază de nitrați, grase, prăjite, picante,
- cursa eternă de creștere într-o carieră cu stresul său, nopți nedormite, oboseală. Lipsa de odihnă adecvată,
- cină consistentă, cu o mare varietate de feluri de mâncare. Și gustări pe tot parcursul zilei, în special alimente fast-food,
stilul de viață sedentar.
Un fapt interesant observat de oamenii de știință. Pancreatita alcoolică nu a fost observată niciodată la alcoolicii tipici. Iar un bărbat care beau puțin timp consumând alcool a reușit imediat să atace boala. Pancreatita cronică alcoolică la femei este mai frecventă decât la bărbați. Boala este severă cu durere, indigestie, provocând diabet și alți factori.
Calitatea vieții pentru pacienții cu pancreatită
Contactarea medicului care a recunoscut atacul de pancreatită începe tratamentul său. Pancreatita acută nu va fi luată în considerare. Presupunem că a fost vindecat complet. Există multe lucruri comune în tratamentul oricărei pancreatite. În vindecarea bolii există întotdeauna un set de măsuri care îi influențează efectiv eradicarea:
- Preparate medicinale
- dieta,
- menținerea și stimularea sistemului imunitar.
Medicamentele medicamentoase au avut ca scop reducerea secreției pancreasului. Printre terapia conservatoare se utilizează:
- antispasmodice,
- medicamente antiinflamatoare
- analgezice,
- H2 blocante,
- enzime pancreatice.
Care este riscul de pancreatită cronică și afectează durata vieții?
Fiecare dintre exacerbările sale afectează starea cicatricii glandei. Se pare că țesuturile organelor sunt din ce în ce mai nepotrivite pentru funcția dorită datorită înlocuirii țesuturilor sănătoase cu creșteri fibroase.
Procesul este lent, dar pe o perioadă lungă de timp. În acest timp, în organ pot apărea chisturi, tumori și pietre. În astfel de boli, metodele medicale sunt ineficiente. Dar în timp ce nu sunt acolo, vom continua activitățile de tratament. Ele vizează evitarea exacerbărilor. Apoi fierul este mai puțin rănit.
În tratamentul pancreatitei domină dieta. Cultura culturii ar trebui să fie familiară tuturor. Dieta - aceasta este o dieta speciala echilibrata, care amelioreaza sarcina pancreasului. Cât durează?
Deoarece în faza cronică a exacerbării se alternează cu remisiuni, dieta trebuie urmată în timpul pancreatitei pe toată durata vieții. Dar poate fi mai strictă în perioadele de exacerbări și extinsă în perioadele de remisiune. În același timp, este necesar, de asemenea, să ajut organismul prin luarea de preparate enzimatice toată viața mea.
Cultura dietetică a bolii sugerează următoarele:
- metodele de gătit necesită abandonarea prăjirii, fierberea, coacerea, măcinarea. Din fericire, acum nu există probleme cu aparatele de uz casnic. Multicookers, mixere,
- grase, sărate, afumate și picante,
- mânca deseori și în porții mici, adică elimină supraalimentarea,
- meniul este alcătuit din produse autorizate sau loiale,
- temperatura alimentelor - nici rece, nici cald, cald,
- Este necesar să extindeți meniul cu feluri de mâncare noi sau produse unul câte unul, urmărind reacția organismului. Acest lucru este valabil mai ales pentru fructe, fructe de padure, legume in sezonul de vara.
Ce fel de feluri de mâncare apelează la numărul mesei de dietă 5P. Acolo puteți vedea meniul aproximativ. În funcție de poziția sa, puteți veni cu propriile feluri de mâncare. Malnutriția sau tulburările alimentare pot declanșa o exacerbare prin supraîncărcarea pancreasului. Și exacerbarea este doar periculoasă. Păstrarea unei diete, cu atât mai mult cu atît mai bine, procesul de deces al țesuturilor poate fi redus sau evitat cu totul.
Deci, puteți trăi cu pancreatită într-o stare de prietenie și înțelegere. Iubind-te, având grijă de sănătatea unui organ important, nu uitați că, în plus față de pancreatită, puteți obține complicații grave - principiul de bază al vieții cu o boală. Îngrijirea pentru sănătatea pancreasului vă va afecta longevitatea.
Cum începe pancreatita cronică?
Când apare primul atac de pancreatită - un proces inflamator în pancreas, acesta aparține categoriei acute. În terapia sa, este destul de important să se organizeze corect tratamentul. Este mai bine să mergeți la spital pentru pancreatită acută, să efectuați diagnosticări extinse și terapie complexă. În această fază, majoritatea deceselor apar.
Boala se manifestă și se formează destul de rapid și rapid. Terapia inițiată în timp util este eficientă, după toate măsurile medicale, există speranță că vă veți lua la revedere pentru pancreatită pentru totdeauna. În această fază a materiei, glandele sunt încă regenerabile. Corpul se calmează și începe să funcționeze ca mai înainte.
Cu toate acestea, dacă, după un anumit timp, agravarea se reapare, atunci aceasta înseamnă că procesul inflamator care a fost smolit în pancreas și în condiții pozitive sa făcut simțit. Astfel, a apărut o formă cronică de pancreatită, al cărei efect diferă de forma acută a bolii.
Indiferent de modul în care pacientul încearcă să scape de forma cronică de pancreatită, eforturile în vindecarea absolută vor fi în zadar, deoarece provoacă schimbări difuze în ceea ce privește organele care nu mai pot fi reînnoite. Durata de viață a pancreatitei cronice este complet dependentă de atitudinea față de boală, de înțelegerea modificărilor glandei, de prevenirea exacerbărilor permanente.

Tipuri de pancreatită
Există 2 tipuri de boală:
Cursul acut de pancreatită apare pentru prima dată. Inflamația durează o perioadă scurtă de timp și afectează celulele parenchimului, care sunt în cele din urmă afectate de enzimele activate.
Există următoarele tipuri de forme acute:
- Interstitiala.
- necroza pancreatică.
- Hemoragică.
- Purulentă.
Forma cronică de pancreatită apare după numeroase repetări ale unei boli acute, dar la modificările inițiale, simptomele sunt adesea absente. Pancreatita deranjează pacienții pe o perioadă lungă de timp, datorită căreia o parte a parenchimului este înlocuită de cicatrici, iar suprafața sa devine avariată.
Există următoarele forme de soiuri de pancreatită cronică:
- Alcoolice.
- Idiopatica.
- Biliara.
- Ischemica.
- Toxic.
- Infecție.
Simptomele de pancreatită
Pentru a înțelege începutul formării bolii, ar trebui să știți simptomele ei caracteristice. În timpul formării pancreatitei, o persoană suferă de durere care crește în intensitate după o masă.
În plus, se formează încă 2 semne cheie sub formă de vărsături și greață. În boala cronică, simptomele vor fi neexprimate, însă încălcarea însăși durează mult timp.
Având în vedere severitatea bolii, forțele imune și terapia, specialistul este capabil să determine cât de mult va trăi pacientul. Dacă apar senzații dureroase tot timpul, acest simptom indică o distrugere progresivă a țesuturilor glandei inflamate.
În acest exemplu de realizare, lobii sănătoși sunt înlocuiți de cei conjunctivi și apar complicații, printre care se numără:
- Ulcerul ulcer al sistemului digestiv.
- Eroziunea esofagului.
- Etanșarea corpului.
- Inflamația cu acumulare purulentă.
- Obstrucție intestinală.
- Apariția celulelor canceroase.
- Infecție cu sânge
Dificultățile descrise înrăutățesc în mod semnificativ starea și speranța de viață, iar pacientul însuși poate să moară de complicații. În plus, pacienții pot prezenta șocuri sau colaps. Când inflamația purulentă are loc o creștere accentuată a temperaturii, de multe ori există o schimbare a culorii pielii.
Pacienții cu pancreatită pot avea paloare, cianoză sau senzație de stralucire a pielii. Să înțelegi cum să trăiești cu o astfel de boală este posibilă numai după ce ai vizitat un specialist și ai făcut diagnosticări. Ca rezultat al rezultatelor și examinărilor, specialiștii pot dezvălui o concluzie diagnostică, starea unei persoane, ei vor alege terapia potrivită.

Cât timp puteți trăi cu pancreatită fără dietă?
Dacă pacientul conduce viața corectă, refuză să ia băuturi alcoolice, atunci primii 10 ani vor trăi în 80%. Dacă pacientul nu respectă recomandările unui specialist, ignoră alimentația alimentară și nu se scutește de obiceiurile nocive, atunci speranța medie de viață va fi redusă de 2 ori.

Factori de risc
Pentru a crește durata vieții, este necesar să scăpăm de condițiile periculoase care duc la exacerbarea pancreatitei și a complicațiilor.
Acestea includ:
- Alcoolul. Acceptarea băuturilor alcoolice este considerată cea mai frecventă cauză a procesului inflamator al pancreasului. În organism nu există enzime care să descompună etanolul și cu penetrarea alcoolului începe treptat procesul inflamator. O cerință identică se aplică țigărilor.
- Boli ale sistemului digestiv. Orice încălcare a organelor din tractul gastrointestinal poate provoca apariția de pancreatită.
- Infecția glandei.
- Predispoziție ereditară
- Anomalii de la naștere.
- Medicament nevalid.
- Dezechilibru alimentar.
- Condiții stresante permanente.
- Stilul de viață sedentar.
Dacă aceste cauze sunt eliminate, perioada de viață crește semnificativ și, în plus, probabilitatea de pancreatită cronică este redusă.

Pancreonecroza
Pancreonecroza - Aceasta este o complicație atunci când moare pe lobi sau pe întregul pancreas. Cauza principală a acestei afecțiuni este deteriorarea glandei prin enzimele sale și apariția inflamației. Condițiile provocatoare sunt abuzul de alcool, colecistita calculată, leziunile peritoneale și operațiile anterioare.
Pancreatoneroza diferă mult de supraviețuirea crescută: în 40-70% din cazuri apare moartea pacientului. Dacă tratamentul este la timp, rata crește semnificativ.
Pancreatic cancer
Este determinată de un curs agresiv și răspândirea rapidă în organism. În cea mai mare parte a situațiilor duce la moarte. Dacă a fost detectată oncologia în stadiile inițiale, atunci când tumora este încă operabilă, atunci se efectuează o operație în care glanda sau lobul bolnav este complet eliminat. Cauzele oncologiei sunt adesea luate în considerare: fumatul, dieta neechilibrată, consumul excesiv de alcool, patologia funcției digestive. Condiții ereditare.
Mortalitatea după operație
Chirurgia pe glandă diferă în complexitate și o rată crescută de deces. Îndepărtarea glandei este dificilă deoarece este localizată lângă vasele mari, rinichii și are un flux sanguin obișnuit la nivelul duodenului. Enzimele foarte active dau de obicei problema parenchimului și este destul de dificil să o cusute.
Pacientul va trebui să adere la odihnă în pat, fiind într-o poziție în poziție de înjunghiere pentru o lungă perioadă de timp. Toate acestea pot provoca complicații în perioada de după operație, din cauza căreia există o creștere a riscului de deces. Dacă operația are succes, pacientul va avea un drum lung de reabilitare.
Prevenirea și stilul de viață
În plus față de utilizarea medicamentelor pe care specialistul le prescrie pacientului, este necesar să se respecte principiile care împiedică progresia bolii și riscul de complicații. Datorită respectării acestor recomandări, pacientul își va prelungi viața.
În ciuda feedback-ului pozitiv cu privire la utilizarea medicamentelor tradiționale, este totuși necesar să se consulte mai întâi cu un specialist pentru a evita complicațiile.
Se recomandă respectarea următoarelor principii:
- Înlăturați complet spiritele, țigările și medicamentele din viața voastră.
- Exercițiu moderat.
- Regimul de zi trebuie să includă somnul complet.
- Dezvoltarea unei atitudini favorabile și rezistență la situații stresante.
Pacienții la domiciliu pot să scape de durere și greață, reducând încărcătura pe tractul gastro-intestinal:
- Pentru a exclude din dieta alimente grase, picante, prajite. Este necesar să fierbeți, să coaceți sau să coaceți alimentele.
- Mâncăruri frecvente în porții mici. Este preferabil să consumați alimente de cel puțin 6 ori pe zi, iar cantitatea de o porție nu trebuie să depășească 250 de grame. Intervalul dintre mese trebuie să fie de 2,5-3 ore.
- Cantitatea zilnică de carbohidrați nu trebuie să depășească 300 de grame, iar grăsimea - 70 de grame. Acestea rareori afectează în mod negativ pancreasul.
- Procesarea produselor. Pentru a reduce severitatea inflamației, medicii recomandă să mănânce mâncăruri, tăiate în bucăți sau înfundate.
- Ratia dietei este selectată astfel încât să conțină o creștere a introducerii componentei proteice. Cantitatea de proteine pe zi nu trebuie să depășească 150 g.
- Modul de consum. Pacienții trebuie să utilizeze aproximativ 2 litri de apă.Experții recomandă să luați câteva gâturi de apă la fiecare 30 de minute.
Există o listă de feluri de mâncare interzise, datorită cărora sucul pancreatic continuă să consolideze formularea.
Este foarte nedorit să folosiți următoarele produse:
- Carne și pește carne,
- conservare,
- cârnați,
- Produse lactate cu conținut ridicat de grăsimi,
- caviar,
- Maioneză, ketchup și alte sosuri,
- fasole,
- Unele legume sunt roșiile, varza, ridichi, sorrel,
- Acru fruct,
- Cereale - orz, porumb, mei.
- Dulciuri.

Obiceiuri rele
Abuzul de alcool este considerat cauza principală a bolii și a complicațiilor acesteia. Ca urmare, un spasm al canalelor, relieful de debit biliar, care provoacă inflamație. Alcoolul etilic distruge celulele parenchimului, ducând la cicatrizarea glandei și a patologiei circulatorii. Pentru a rămâne în viață, trebuie să vă opriți complet consumul de băuturi alcoolice.
Fumatul are, de asemenea, un efect distructiv asupra pancreasului: o dependență dăunătoare determină o producție crescută de enzime care, în absența alimentelor, afectează problema parenchimului. Componentele otrăvitoare ale unei țigări pot provoca cancer, diabet zaharat, patologii în activitatea sistemului cardiovascular, ceea ce reduce semnificativ durata de viață.
Pentru a trăi cât mai mult timp posibil, pacientul va trebui să aplice o mulțime de efort: să utilizeze medicamente, să adere la dietă și să pună în aplicare toate măsurile preventive ale bolii.
Dragi cititori, părerea dvs. este foarte importantă pentru noi - așa că vom fi bucuroși să oferim feedback în ceea ce privește speranța de viață cu pancreatită cronică în comentarii, acest lucru va fi, de asemenea, util pentru alți utilizatori ai site-ului.

Diana:
Sunt tânără și deja am pancreatită cronică. Medicii au spus că moștenirea este transmisă. Este foarte dificil să urmați o dietă atunci când doriți ceva gras, apoi prăjit. Nu știu cât va trăi cu asta, dar mă gândesc destul. Trebuie doar să ai grijă de tine.
Elena:
Pancreatita nu se aplică bolilor de la care toate sondajele mor. Aici, speranța de viață depinde de pacientul însuși și de dorința lui de a trăi. Este necesar să excludem toate condițiile provocatoare și totul va fi bine.
Rolul pancreasului
Pancreasul este mic, în formă de frunză de salcie. Situată în spatele stomacului, poate fi detectată chiar sub piept.
Pancreasul are două funcții importante.:
- produce sucuri digestive care sunt folosite în intestine pentru a ajuta la digerarea alimentelor,
- produce substanțe chimice puternice numite hormoni care au un efect semnificativ asupra tuturor celulelor din organism.
Insulina este cel mai important hormon produs de pancreas, deoarece reglementează nivelul glicemiei (glucoza).
Cât de des apare pancreatita cronică?
Pancreatita cronică este o raritate. Se estimează că 45 de persoane din 100 000 de bărbați și 12 din 100 000 de femei au pancreatită cronică.
Boala este detectată în special la bărbații cu vârste cuprinse între 40 și 50 de ani. Abuzul prelungit de alcool este un factor determinant de risc pentru dezvoltarea pancreatitei cronice. Abuzul de alcool pe termen lung (durata durează mulți ani) se crede că reprezintă 70% din toate cazurile de pancreatită cronică.
perspectivă
- Vârsta persoanei în care sa făcut diagnosticul.
- Antecedentele medicale ale bolii și frecvența consumului uman de alcool.
- Starea pancreasului. Cât de puternică este afectarea organelor și dacă au apărut simptomele diabetului.
De exemplu, un bărbat de 20 de ani diagnosticat cu pancreatită cronică, care nu are istoricul consumului de alcool, are perspective bune și poate să trăiască foarte mult timp. Durata sa naturală de viață nu ar trebui să sufere.
Speranța de viață a unui bărbat de 50 de ani cu pancreatită cronică și o lungă istorie a abuzului de alcool poate fi redusă de la 10 la 20 de ani.Acest lucru se datorează faptului că trăirea cu pancreasul, care nu funcționează corect, este dificilă, creează o sarcină suplimentară asupra corpului.
Ce afectează speranța de viață?
În fața unei boli, o persoană încearcă să-și prezinte perspectivele. Ei sunt preocupați de problemele legate de calitatea vieții și de durata acesteia. Este posibil să trăiți cu pancreatită și pentru cât timp?
Nici un doctor nu vă va oferi un prognoză exactă, datorită faptului că pacientul însuși poate și ar trebui să-și asume responsabilitatea pentru menținerea sănătății sale.
Bineînțeles, statisticile sunt păstrate în timpul unor observații pe termen lung, iar indicatorii pot prezice cu precizie soarta pacienților.
Factorii care afectează durata de viață cu pancreatită:
- Tipul de pancreatită (acută sau cronică). Tulburările acute de inflamație sunt mult mai susceptibile de a fi fatale decât pancreatita cronică. În cazul în care boala este severă, atunci rata mortalității poate atinge 30%, odată cu apariția necrozei pancreatice, cifra crește deja la 50%. Cauza decesului a jumătate dintre pacienți în primele zile este incapacitatea multor organe de a face față inflamației acute a pancreasului. Insuficiența cardiovasculară se dezvoltă, rinichii nu fac față eliminării toxinelor - insuficiență renală etc.
- Severitatea bolii. Factorul determinant. Este important cât de mult este afectat fierul și modul în care corpul și starea sa generală se confruntă cu inflamația.
- Complicații ale pancreatitei. A doua săptămână, de regulă, relevă toate complicațiile posibile: sângerare, infecție, ruptură de pseudochistă sau obstrucție intestinală. Mortalitatea crește brusc la pacienții vârstnici și poate ajunge la 20%. Pancreatita acută în formă ușoară duce la decesul a numai 2% dintre pacienți. Speranța de viață a pacienților cu pancreatită ușoară cu tratament adecvat nu este diferită de cea a altor persoane. Și puteți trăi cu o astfel de boală aproape fără a vă schimba stilul de viață. Stadiul de remisiune poate încetini semnificativ procesele distructive din pancreas.
- Vârsta pacientului.
- Tratament adecvat și de calitate.
- Conformarea pacientului cu prescripțiile medicului.
- Dieta.
- Refuzarea alcoolului și a tutunului.
Pancreatita se referă la acele boli, a căror evoluție poate fi controlată și împiedică dezvoltarea acesteia. Da, boala se poate înrăutăți, dar pacientul trebuie să adere la respectarea strictă a recomandărilor medicului.
În plus față de tratamentul medicamentos și respectarea regulilor de nutriție, trebuie să vă amintiți despre sănătatea mentală și fizică, nevoia de a evita stresul și examinările programate în timp util. Este posibil să trăiți cu pancreatită pentru o lungă perioadă de timp și depinde în mare măsură de pacientul însuși.
autor: Svetlana Golubeva,
în special pentru site-ul Moizhivot.ru



