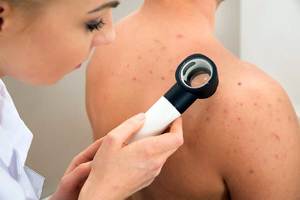
Principala cauză a răspândirii infecțiilor cu transmitere sexuală este comunicarea dezordonată cu partenerii neconfirmați. Bolile venereale sunt rezultatul deteriorării organismului de viruși, infecții, bacterii sau microorganisme protozoane.
Unele infecții pot fi transmise în timpul nașterii, alăptării, utilizării articolelor de igienă personală, instrumente medicale sau cosmetice prost prostate.

Care sunt cele mai frecvente boli cu transmitere sexuală
Printre numărul mare de ITS, cele mai frecvente sunt:
- sifilis,
- gonoreea,
- trichomoniaza,
- chlamydia,
- micoplasmoza și ureaplasmoza,
- genital herpes,
- virusul papilomului
- citomegalovirus,
- HIV și SIDA
Fiecare dintre aceste boli afectează în mod propriu corpul uman, manifestându-se cu simptome specifice și provocând dezvoltarea unor complicații grave.
Etapele infecțiilor cu transmitere sexuală
Există două etape principale ale bolii venerice - acute și cronice. Forma acută se dezvoltă în primele zile după infecție. Se caracterizează prin prezența simptomelor specifice (descărcare, disconfort, roșeață, erupție cutanată, mâncărime, urinare dureroasă).

Dupa aceasta, o etapa incepe atunci cand simptomele inceteaza sa apara, persoana crede ca este sanatos si nu este supus examinarii si tratamentului. De fapt, agentul patogen continuă să se stabilească în organism, doar imunitatea deprimată nu mai luptă cu acesta. O boală venereologică în stadiul cronic este periculoasă nu numai prin complicații severe, ci și prin posibilitatea infectării persoanelor dragi care se află în contact zilnic cu pacientul și cu bunurile sale personale.
Viclenie de infecții genitale
Cele mai periculoase boli cu transmitere sexuală includ gonoreea (sau clapa), trichomoniaza, chlamydioza urogenitală, sifilis, candidoză sau aftere și herpes genital.
Odată ce aceste boli nu s-au vindecat, mănâncă oamenii afectați de ele din interior. În a doua jumătate a secolului al XX-lea. au apărut medicamente miraculoase, cu ajutorul cărora pacienții pot scăpa complet de leziunile care le-au lovit ca rezultat al contactelor sexuale.
Care sunt bolile cu transmitere sexuală periculoase la femei? În primul rând, acestea afectează sistemul urinogenital, care este foarte important pentru corpul feminin. Bolile cu transmitere sexuală sunt insidioase deoarece persoana infectată nu știe imediat despre dezastrul care i sa întâmplat, deoarece aceste boli au o perioadă lungă de incubație și numai atunci apar semne de infectare, caracteristice unei forme acute a bolii. Cu toate acestea, destul de des simptomele care urmează perioadei de incubație pot fi ușor vizibile - aceasta înseamnă că infecțiile pot apărea într-o formă uzată. Ca urmare, o femeie nici măcar nu bănuiește că are o boală și poate infecta alți parteneri cu sex nou.
Al doilea pericol al bolilor cu transmitere sexuală este capacitatea lor de a se răspândi în organism de la un organ la altul și de a dobândi o formă cronică. Consecințele sale sunt formarea proceselor inflamatorii sau mai proaste maligne în organele reproducătoare feminine. Ca urmare, se poate dezvolta infertilitate, care va fi incurabila. Dacă femeia la momentul infecției a fost gravidă, fătul poate prezenta o patologie severă.
Cea de-a treia viclenie a bolilor cu transmitere sexuală este că adesea se atrag. Adică, o femeie infectată cu gonoreea poate obține cu ușurință candidoză.Și dacă individual pentru a scăpa de aceste boli destul de ușor, apoi într-un buchet pot complica tratamentul și pot duce la problemele menționate mai sus.
Pericolele sexului oral și anal
Majoritatea oamenilor cred că din tipurile neprotejate de sex, sex oral și anal sunt considerate cele mai sigure. De fapt, acesta este un stereotip greșit. Cavitatea orală a unei persoane este căptușită cu membrană mucoasă, care este foarte blândă și repede deteriorată. Printr-o rană mică sau crack, o boală venereală (gonoreea, sifilisul și trichomoniaza) pătrunde cu ușurință în organism și se dezvoltă în ea în conformitate cu toate legile privind dezvoltarea infecțiilor genitale.
În ceea ce privește sexul anal neprotejat, în cele mai multe cazuri este eficient numai pentru prevenirea sarcinii nedorite. În caz contrar, acest sex este chiar dăunător pentru o femeie. Datorită penetrării frecvente a penisului în anus, acesta din urmă, ca și rectul, poate fi deteriorat. Sângerarea rezultată promovează penetrarea infecțiilor genitale în organism prin intermediul fluxului sanguin. Infecțiile virale incurabile, de asemenea, intră ușor în organism în acest fel. O altă neliniște a sexului anal neprotejat poate fi E. coli, care, după ce a pătruns în sistemul urogenital, poate provoca uretrite severe tratabile. Astfel, utilizarea unui prezervativ este foarte de dorit în timpul sexului neconvențional - o garanție a protecției împotriva BTS.
CAPITOLUL CAPTURE
Relațiile sexuale aeriene implică a priori intrarea în zona cu risc ridicat. Nu pot exista excepții, deoarece nu cunoașteți starea generală de sănătate a partenerului dumneavoastră care trece. Prin urmare, orice contact ocazional, chiar și cu utilizarea contraceptivelor, nu poate fi considerat absolut sigur pentru organism. La urma urmei, chiar și cele mai fiabile și dovedite metode de protecție individuală pot duce la pierderea focului, ceea ce va duce în mod necesar la o creștere a probabilității de infectare cu o boală venerică. Cea mai sigură rețetă pentru evitarea unei astfel de amenințări este de a conduce un stil de viață monogam. Cu toate acestea, dacă un astfel de stil de comportament sexual este inacceptabil pentru dvs., ar trebui să știți cel puțin cum și cu ce să vă întâlniți cu inamicii puțin. Deci, ia în considerare cele mai frecvente mituri despre bolile cu transmitere sexuală.
Mitul 1. Sexul neprotejat de o singură dată este aproape sigur.
Să încercăm să prezentăm diferite versiuni ale evenimentelor. Inițial, intră într-o relație intimă cu un partener necunoscut, sunteți deja în pericol, deoarece șansele ca obiectul hobby-ului dvs. să fie deja infectat cu o boală venoasă de 50/50.
Să presupunem că cele mai proaste predicții au devenit realitate și că ai intrat într-adevăr în zona de risc. Așadar, rețineți că în timpul actului sexual cu un partener bolnav, șansele de îmbolnăvire nu depășesc 20-30%. Este posibil să fiți suflați - fie că aveți un virus sau o bacterie, va depinde de mulți factori, inclusiv starea imunității, integritatea pielii și a membranelor mucoase, prezența alcoolului în sânge etc.
Mitul 2. Sexul oral este inofensiv
Absolut nonsens. Practic toate bolile venerice cunoscute în prezent sunt transmise prin contactul oral neprotejat. Este demn de remarcat faptul că partea care primește primește cel mai mare risc de infecție, astfel încât bolile precum sifilisul amigdalelor, faringita gonoreică sau conjunctivita nu sunt atât de rare la femei sau homosexuali pasivi. Astfel, este necesară utilizarea unui prezervativ cu acest tip de sex. Deși, bineînțeles, latexul se poate rupe în orice moment, fără a-și susține mângâierea activă.
Simptomele bolilor cu transmitere sexuală
Adesea, bolile venerice pot fi ușoare și aproape asimptomatice. Experții consideră că acest fenomen este foarte periculos, deoarece boala afectează corpul uman, progresează activ și devine cronică, care nu este supusă unui tratament eficient.
Puteți calcula boala venerică prin următoarele simptome:
- apariția unor secreții specifice din organele genitale, secretul poate avea o textura și un miros diferit,
- roșeață, arsură sau mâncărime în zona inghinală,
- urinarea frecventă și dureroasă,
- ușoară hipertermie,
- durere la nivelul abdomenului inferior, spate inferior, inghinale (la bărbați, durere se poate răspândi în scrot);
- durere în timpul actului sexual,
- la femei, ciclul menstrual este perturbat.

Infecțiile cu transmitere sexuală în formă cronică cauzează dezvoltarea inflamației uterului și a apendicelui, infertilității și prostatitei la bărbați. În plus, boala are un impact negativ asupra organismului în ansamblu, există nereguli în activitatea glandelor suprarenale, sistemul cardiovascular și ateroscleroza se dezvoltă.
DTS provoacă o scădere a imunității, ca urmare a faptului că organismul devine instabil față de efectele factorilor externi, virusilor și bacteriilor. Simptomele bolilor cu transmitere sexuală nu pot fi lăsate fără atenție. Este mai bine să vizitați medicul din nou, să vă încercați și să începeți tratamentul în timp util.
Diagnosticul bolilor cu transmitere sexuală
Boala se simte nu imediat, dar după un anumit timp după infecție, o persoană nu poate nici măcar să bănuiască că un virus sau o infecție periculoasă sa "stabilit" în corpul său. Simptome asemănătoare ale bolilor cu transmitere sexuală cauzează dificultăți în diagnosticare.
Este foarte important ca un specialist să ia o abordare responsabilă în alegerea metodelor de cercetare, în caz contrar puteți face un diagnostic greșit, puteți trata o altă boală venerică și, astfel, să agravezi situația. Cel mai adesea pentru diagnosticul bolilor cu transmitere sexuală efectuați următoarele teste de laborator:
- Un frotiu din uretra, vagin sau canal cervical vă permite să determinați prezența gonokokovului și Trichomonasului, în unele cazuri detectate de chlamydia și ureaplasma. Aceasta este metoda cea mai simplă și cea mai accesibilă de cercetare, dar are un conținut foarte scăzut de informații și un grad ridicat de eroare în determinarea agentului patogen.
- Testul de sânge - în funcție de principalii indicatori din biomaterial, este, de asemenea, posibil să se detecteze prezența agenților patogeni de boli venerice în organism. Un test de sânge vă permite să monitorizați evoluția patologiei și tratamentul acesteia.
- Semănarea - însămânțarea bacterială a microflorei pe un mediu nutritiv este cea mai exactă metodă de cercetare care permite determinarea prezenței unei infecții, a formei acesteia, a agentului cauzator și a sensibilității sale la anumite medicamente.
Înainte de a lua materialul pentru teste de laborator, este necesar să vă abțineți de la sex timp de trei zile și să nu vizitați toaleta timp de 3 ore înainte de a lua o frotiu. În acest caz, rezultatul studiului va fi cât mai exact și mai informativ posibil.
Tratamentul bolilor cu transmitere sexuală
Diagnosticarea în timp util crește șansele unui rezultat favorabil de câteva ori. Principalele substanțe active în tratamentul bolii venerice sunt antibioticele și sulfonamidele.
Majoritatea bacteriilor dezvoltă în cele din urmă rezistență la anumite medicamente antibiotice, deci este recomandat să se efectueze o antibiogramă atunci când se efectuează teste de laborator. Acest lucru va permite medicului să construiască un regim de tratament competent și să-l vindece mai repede.
Dacă boala nu a fost detectată la timp, ea este plină de probleme grave, perturbând funcționarea sistemului reproductiv al bărbaților și femeilor. În acest caz, nu este cazul prezenței infecției care provoacă un pericol mai mare, ci posibilele consecințe asupra organismului.

Consecințele infecțiilor cu transmitere sexuală
Tratamentul bolilor venerice trebuie efectuat la timp. Dacă acest lucru nu se întâmplă, un virus sau o infecție se instalează în organism și provoacă apariția unor consecințe grave. Fiecare infecție are efectul său specific asupra organismului sau asupra sistemelor sale individuale:
- virusul herpetic genital cauzează o scădere a calității spermei, infertilitate, infecție intrauterină a fătului, duce la dezvoltarea sindromului de durere persistentă în regiunea pelviană,
- trichomonasis provoacă dezvoltarea bolilor prostatei, testiculelor și tractului urinar,
- Micoplasmoza provoacă inflamația glandei prostatei,
- virusul papilomului declanșează activarea celulelor canceroase în organism,
- Chlamydia afectează sfera sexuală a femeilor și bărbaților, provocând boli ale uretrei, glandei prostatei, provoacă sarcini ectopice, avorturi spontane, infertilitate, infecții fetale și patologie de dezvoltare fetală,
- gonoreea provoacă inflamarea testiculelor, prostatei, impotenței, infertilității, pielonefritei, inflamației în ovare și trompelor uterine, ceea ce duce la afectarea funcției reproductive,
- sifilisul are un efect negativ asupra tuturor sistemelor corpului, este considerat o moarte lenta, lipsa tratamentului eficient si la timp este fatala.

HIV este un subiect pentru un articol separat. Acest virus afectează întregul corp uman - de la sistemul limfatic până la cornee. După cum sa menționat deja, semnele bolilor cu transmitere sexuală nu se manifestă în primele săptămâni de infecție, ceea ce face dificilă examinarea pacientului. Virusul imunodeficienței umane nu este o excepție. Pacientul nu începe tratamentul în timp util și, fără să știe despre prezența infecției, infectează rudele care sunt în permanență în contact cu el.
Prevenirea bolilor cu transmitere sexuală
Cea mai obișnuită modalitate de a proteja împotriva infecțiilor cu boli cu transmitere sexuală este prezervativul. Este foarte important să puteți utiliza în mod corespunzător această metodă de contracepție și să o utilizați la toate contactele sexuale.
Doar prin aderarea regulată la măsurile de prevenire nu ne putem face griji cu privire la astfel de probleme cum ar fi bolile venerice. Fotografiile cu privire la efectele unor astfel de infecții, prezentate pe resursele informaționale ale subiecților medicali, încurajează oamenii să aibă grijă de starea lor de sănătate.
Protejați-vă de infecțiile cu transmitere sexuală, grație unei vieți intime prietenoase. Este optimă a avea o relație cu un singur partener obișnuit, dar trebuie verificată.
În cazul în care a avut loc un contact neprotejat cu o persoană care poate avea o STD, organele genitale trebuie tratate cu antiseptice în primele două ore.

Ce trebuie să faceți după un act sexual neprotejat
Este important să înțelegeți că nu toate infecțiile pot manifesta simptome specifice. Bolile venereale la femei și bărbați pot fi asimptomatice. De aceea, după un sex neprotejat, este necesar să se efectueze un examen care să permită detectarea prezenței infecțiilor și tratarea lor înainte ca bolile să devină cronice.
Acceptarea oricăror medicamente farmacologice destinate tratamentului patologiei cu simptome similare este strict interzisă. Prevenția ar trebui să fie regulată și urmărită cu atenție la fiecare act sexual.
Sarcina complicații
Potrivit OMS, sifilisul în timpul sarcinii poate duce la moartea fătului și a nou-născutului. În 2012, au fost mai mult de 300.000 de astfel de cazuri - 5% din cazuri. De asemenea, persistă un risc ridicat pentru copiii care au ajuns la început. Printre cauzele agravării problemei sifilisului, oamenii de știință indică auto-tratamentul și accesul tardiv la îngrijiri medicale calificate. Studiile statistice arată că la 1-3 pacienți sifilisul este înregistrat numai în a doua jumătate a sarcinii și un număr semnificativ de cazuri de sifilis la femei este detectat numai în timpul sarcinii sau chiar la nașterea copilului.
Gonoreea și chlamydia pot fi cauzele infertilității, prin urmare este important, în caz de infecție, tratarea acestor boli până la sfârșit.Problema este agravată de faptul că omul modern se confruntă cu un tip modificat de gonoree care este rezistent la multe tipuri de antibiotice. Cu 20 de ani în urmă, a fost mult mai ușor să o vindecă decât acum. Cu un an în urmă, gonoreea a devenit boala principală pe agenda unui proiect comun al OMS și al organizației neguvernamentale de la Geneva "Droguri împotriva bolilor neglijate".
Prezența infecțiilor cu sifilis, gonoree sau virusul herpes simplex în organism, conform OMS, crește riscul de infectare cu HIV sau transmiterea acestei boli. Pentru unele grupuri, acest risc poate crește cu 2-3 ori.
Cancerul de col uterin
Papilomavirusul uman (HPS), se poate manifesta nu numai ca creșteri ale pielii, dar poate duce și la tumori maligne. Cel mai frecvent, HSP provoacă cancer de col uterin. Potrivit OMS, în 2012 au existat mai mult de 500.000 de astfel de cazuri, dintre care jumătate au fost fatale. Principala problemă în diagnosticul cancerului de col uterin este că boala poate trece fără simptome și durează mulți ani. Cu toate acestea, acest tip de oncologie este unul dintre puținele împotriva cărora prevenirea este puternică. Programul de prevenire include screening-ul periodic al femeilor, așa-numitul screening și vaccinarea adolescenților împotriva papilomavirusului uman.
Testul de screening este o examinare citologică a frotiurilor prelevate din cervix și canalul cervical. Se recomandă să o țineți o dată pe an. Un frotiu este luat sub examinarea obișnuită, în timp ce pacientul se află pe scaunul ginecologic. În laborator sunt examinate celulele țesutului și se determină numărul, forma, locația relativ una față de cealaltă și alte caracteristici, acest studiu fiind numit Pap smear (Pap test). Această analiză face posibilă determinarea modificărilor precanceroase ale colului uterin cauzate de HPS și începerea tratamentului în avans. Puteți efectua analiza gratuit de la sistemul CHI sau în clinicile private.
Vaccinuri împotriva papilomavirusului uman, agentul cauzator al cancerului de col uterin, doar două: gardasil și cervarix. Vaccinarea este recomandată femeilor cu vârsta cuprinsă între 7 și 26 de ani, precum și bărbaților de la vârsta de 9 ani. Cursul de vaccinare constă în trei injecții, efectuate fie în perioada de 6 luni, fie într-o versiune accelerată - 3 luni.
Screening: cum funcționează
Investițiile în programele de prevenire au permis unor țări din Europa și America de Nord să reducă semnificativ mortalitatea la cancerul de col uterin. În țările din aceste regiuni, sistemul de examinare a femeilor este bine stabilit: există o colecție constantă de materiale, schimbul de date între medici și urmărirea statisticilor. De exemplu, în Finlanda, când există un organ responsabil cu controlul cancerului, există un departament special care se ocupă de screeningul citologic, adică de analiza celulară preventivă ", scrie portalul Vademecum referitor la Olga Ivanchenko, șeful laboratorului citologic al Centrului Oncologic din Novgorod. O dată la fiecare cinci ani, municipalitățile finlandeze primesc informații despre momentul în care este timpul pentru a fi depistate. O femeie este invitată să viziteze un doctor, iar ea poate programa o vizită pentru anul viitor, în orice moment convenabil pentru ea. Dacă ea nu vine, atunci i se trimite un dispozitiv special, cu ajutorul căruia puteți lua în mod independent materialul pentru analiză și îl puteți trimite la laborator. În ultimii 20 de ani, ratele de deces din cauza cancerului de col uterin din Finlanda au scăzut la jumătate.
Programele de screening în Canada, SUA, Suedia, Danemarca și Islanda au redus mortalitatea cu 70%.
Programul de prevenire a cancerului de col uterin din Rusia nu a crescut încă, astfel încât femeile vor trebui să își asume controlul asupra lor: o dată pe an, să treacă un test de screening, să urmărească rezultatele testelor și să decidă dacă să ia virusul papilloma și dacă doriți să vă vaccinați copiii.
Interesant, ideologia de screening în sine a fost dezvoltată în URSS. Sistemul a fost creat după război și în 1978recomandată de OMS, adică adoptată ca model global. Potrivit șefului Departamentului de Obstetrică, Ginecologie și Medicină Reproductivă a Universității RUDN Viktor Radzinsky, într-un interviu acordat portalului Vademec, "Oriunde se duce o femeie - la FAP sau la imensa clinică din Moscova la medicul dentist - ea nu a fost înregistrată la recepție până când nu a trecut printr- atunci nu a fost numit screening. " Au fost înființate laboratoare citologice centralizate în țară, dar, din păcate, în timpul Perestroika, sistemul de astfel de examinări sa prăbușit, iar practica screening-ului este restabilită abia acum.
Evident, nimeni nu se poate proteja pe deplin de orice boală cu transmitere sexuală. Cu toate acestea, puterea tuturor: să fie atenți la contracepție și să fie tratați până la capăt în caz de infecție.
Mitul 3. Prezervativele nu scapă de viruși cu transmitere sexuală.
Există o percepție asupra faptului că laturile de cristal latex (materialul de bază pentru prezervative) au găuri care sunt suficient de mari pentru a trece prin structuri virale, precum și cele mai simple organisme. Prin urmare, prezervativele nu sunt capabile să protejeze mucoasa de infecție.
Numeroase teste de laborator au demonstrat inconsistența completă a acestei declarații. Niciun virus, microb sau bacterie nu poate depăși bariera de latex, astfel încât prezervativul este considerat încă cel mai eficient mijloc de protecție.
Mitul 4. Dăruirea imediat după contact poate preveni infecția
Medicina moderna sustine ca spalatul nu este capabil sa previna infectia. Microorganismele și structurile virale care cad pe mucoasă sunt atât de mici, încât apa fiartă sau o soluție slabă de permanganat de potasiu pur și simplu nu le pot spăla. Mai mult, dacă un partener sau o femeie este deja infectată, fluxurile de apă vor transfera agenți malitiosi din țesuturile infectate în zone neinfectate, de exemplu, la organele genitale superioare.
Potrivit statisticilor medicale, curgerea frecventă este unul dintre factorii care contribuie la dezvoltarea bolilor, cum ar fi gardnereloza sau disbacterioza vaginală.
Mitul 5. Bolile veneretale pot fi infectate într-o toaletă publică, piscină, saună
În practică, este practic imposibil să dobândești o boală "interesantă" în acest fel. În orice caz, în practica medicală mondială, astfel de episoade nu sunt descrise. Pielea și membranele mucoase reprezintă bariere sigure pentru răspândirea unor astfel de infecții, astfel încât contactul pe termen scurt cu suprafețele infectate nu poate provoca boli.
În plus, bacteriile, virușii și microorganismele care, împreună cu particulele de piele, saliva sau membranele mucoase, intră în mediul extern, în câteva minute își pierd viabilitatea și, prin urmare, capacitatea lor de a se reproduce. Prin urmare, acest scenariu este extrem de îndoielnic.
Mitul 6. Puteți deveni infectat prin feluri de mâncare și obiecte de igienă
Indiferent de cât de paradoxal ar putea suna, există un anumit risc de a contracta infecții cu transmitere sexuală prin utilizarea generală a obiectelor de uz casnic (prosoape, vase și tacamuri), precum și sărutări și îmbrățișări apropiate. Șansa acestei metode de infectare nu este mare, dar există încă. Acest lucru se aplică copiilor, în special fetelor.
Cu o astfel de infecție, boala este de obicei asimptomatică și se determină prin teste accidentale sau spitalizare.
Mitul 7. Chlamydia este practic incurabil.
Astăzi, această boală venerică cea mai comună de pe planetă (aproximativ 70% din populația lumii este infectată) este tratată cu succes cu ajutorul antibioticelor de nouă generație în decurs de două până la trei săptămâni. Este suficient să luați una sau mai multe pastile și să scapi de această boală extrem de neplăcută.
Acum douăzeci de ani, pentru a scăpa de această afecțiune, a trebuit să folosesc terapia combinată cu medicamente în mai multe etape. Tratamentul a durat câteva luni, în timp ce nimeni nu putea oferi garanții pentru eliberarea completă de la acești mici paraziți. Pacientul a trebuit să aștepte câteva luni după terminarea următorului ciclu de administrare a antibioticelor, a medicamentelor antimicrobiene și antifungice și apoi, în funcție de rezultatele testelor, să acționeze conform instrucțiunilor medicului specialist.
complicații
Pentru a efectua diagnosticarea necesară și, dacă este necesar, a numi un tratament poate dermatolog. Înscrieți-vă pentru o consultare cu un specialist aici pe onedoc.ru. Dacă nu mergeți la un medic la timp, o boală cu transmitere sexuală poate duce la consecințe grave.
Auto-tratamentul bolilor poate duce la deteriorare, trecerea bolii într-o formă cronică, duce la complicații grave. Boala neglijată duce la infertilitate, tulburări ale sistemului urogenital și leziuni grave la alte organe.
Deci, sifilisul în orice stadiu al bolii poate afecta sistemul nervos, țesutul osos. Gonoreea poate duce la abces cerebral, miocardită, meningită. În mod special periculos - forma latentă a bolii.
Prin urmare, dacă bănuiți că există o boală venerală sau apar primele simptome, trebuie să luați legătura cu un venereolog, un dermatolog. Un specialist poate fi consultat anonim. Numai medicul va prescrie tratamentul, după o examinare adecvată.
diagnosticare
După examinarea inițială, în funcție de plângerile pacientului și de suspiciunea unui anumit tip de boală venerală, medicul prescrie metode de diagnostic suplimentare, care includ:
- examinare bacteriologică, citologică,
- culturii
- analiza moleculară genetică,
- metoda imunologică
- examinare serologică.
Important de știut! Forma latentă a cursului bolii cu transmitere sexuală poate fi identificată numai prin efectuarea unui studiu serologic.
După stabilirea diagnosticului final, venereologul va prescrie tratamentul adecvat.
Acum, în grupul bolilor cu transmitere sexuală (VTS), venerologia include peste 20 de tipuri de boli cauzate de diverse infecții (bacterii, protozoare, fungice, virale, paraziți). Prin urmare, pentru diagnosticul și tratamentul diferitelor tehnici sunt utilizate, care sunt determinate de un dermatolog sau venerolog.
Trimiteți-vă munca bună în baza de cunoștințe este simplă. Utilizați formularul de mai jos.
Elevii, studenții absolvenți, tinerii oameni de știință care folosesc baza de cunoștințe în studiile și activitatea lor vor fi foarte recunoscători.
Postat pe http://www.allbest.ru/
DE INSTITUȚIA EDUCAȚIONALĂ A BUGETULUI DE STAT
ÎNVĂȚĂMÂNTUL SUPERIOR PROFESIONAL AL ORAȘULUI MOSCOV
"UNIVERSITATEA PEDAGOGICĂ DIN MOSCOVA CITY"
pe baza cunoștințelor medicale și a modului de viață sănătos pe tema:
Ce trebuie să știți despre bolile cu transmitere sexuală
Pregătit de un elev de primul an
2. Ce combină BTS și le distinge de multe alte infecții?
3. De ce sunt ITS periculoase?
6. Herpes genital
9. Prevenirea și controlul
Lista literaturii utilizate.
Bolile cu transmitere sexuală sau bolile cu transmitere sexuală reprezintă un grup de boli infecțioase, obținute în principal prin contact sexual cu un partener infectat. La început, cinci boli au fost clasificate ca venere: gonoree, sifilis, chancre moale, limfogranulomatoză inghinală și granulom veneric. În anii 1960, sa demonstrat că alte boli sunt transmise sexual. În prezent, există mai mult de 20 de infecții cu transmitere sexuală, prescurtat de ITS. Uneori, în literatura de specialitate, acestea se numesc BTS - boli cu transmitere sexuală.Dar termenul "infecții" este mai precis, deoarece pentru toate aceste boli este acum cunoscut agentul infecțios sau agentul patogen care le provoacă. ITS includ "Clasic" boli venerice: sifilis, gonoree, chancre moale sau chancroid, limfogranulomatoza venereala, numita si a patra boala venereala, granulom veneric - altfel donovanoza, granulom inghinal sau a cincea boala venereala. Un alt grup mare include boli cu transmitere sexuală cu o leziune primară a organelor genitale: chlamydia, trichomoniasis, candidoză vulvovaginală și balanopostită, micoplasmoză, herpes genital, vaginoză bacteriană. Cel de-al treilea grup poate fi atribuit Bolile care pot avea atât transmitere sexuală, cât și non-sexuală: infecții cu papilomavirus ale organelor genitale, molluscum contagiosum genital, șigeloză homosexuală urogenitală, păduchi pubian, scabie, hepatită B, giardioză, amebiasis, citomegalie. În ultimii ani, SIDA, numită și "ciuma secolului XX", datorită răspândirii rapide și complicațiilor foarte grave, sa alăturat acestor boli.
În timpul celui de-al doilea război mondial și imediat după aceasta, incidența bolilor cu transmitere sexuală a crescut în majoritatea țărilor. Apoi, din cauza utilizării penicilinei, aceasta a scăzut. Cu toate acestea, începând cu anii 1950, frecvența gonoreei și a sifilisului a început din nou să crească rapid, iar în anii 1970, în multe regiuni, a atins un nivel epidemic. În anii 1980, principala preocupare a fost răspândirea herpesului genital și a SIDA.
Bolile cu transmitere sexuală se găsesc la persoanele de orice vârstă și statut social. Mai mult de jumătate dintre cazurile raportate sunt adolescenții și tinerii, majoritatea cazurilor aparând la vârsta de 20-24 de ani. În America, aproximativ 1 din 10 locuitori sunt infectați anual cu o boală cu transmitere sexuală. Prevalența acestor boli crește din cauza mai multor factori. Unul dintre aceștia este că în prezent tinerii încep să aibă viața sexuală mai devreme și fac sex cu un număr mai mare de parteneri decât a fost acceptat anterior. Al doilea factor este schimbarea metodelor de protecție împotriva sarcinii, în special utilizarea în creștere a pilulelor contraceptive în loc de prezervative, ceea ce sporește libertatea relațiilor sexuale, dar în același timp și riscul de infecție.
2.Ce imbina STDs si le distinge de multe alte infectii?
Sifilisul gonoreei genitale infecțioase
Mai întâi de toate, este localizarea focarului principal al infecției - organele genitale. Acest lucru face ca pacienții să se întoarcă nu numai la un dermatovenerolog, ci, adesea, la un urolog și ginecolog. Acești medici vor trebui să facă un diagnostic primar și vor prescrie teste de laborator care vor face posibilă izolarea agentului cauzal. Dacă agentul patogen este izolat, pacientul va fi trimis la un dermatovenerolog.
Aceasta este a doua diferență între ITS și alte infecții: vizite obligatorii la un dermatovenerolog. Din diverse motive, bolile venerice sunt supuse înregistrării obligatorii, care este efectuată de un dermatovenereolog. Cu toate acestea, în ciuda măsurilor organizatorice luate, incidența acestor infecții continuă să rămână la un nivel inacceptabil de ridicat.
Diferența este metoda de transmitere a ITS. Principala cale de infectare este contactul sexual, deși pentru o "nouă" boală cu transmitere sexuală, o cale familială de infecție devine din ce în ce mai caracteristică.
Spre deosebire de "clasic" bolile cu transmitere sexuala, ITS moderne sunt mult mai dificil de diagnosticat si mai dificil de tratat. Mulți dintre agenții patogeni se găsesc în organisme sănătoase. Ele devin periculoase numai în condițiile în care imunitatea este redusă drastic. În această situație, ele pot fi activate și transmise altora.Potrivit OMS, 90% din populația adultă poartă cytomegalovirus, dar nu toate 90% sunt bolnavi, dar numai cei care au virus activat sau cei care s-au infectat cu un virus activat. Imunosupresia poate fi cauzată de expunerea la radiații, efectele negative ale stresului, otrăvirii alimentare și alți factori.
Dacă boala venoasă nu este dezvăluită și vindecată în timp, apar complicații serioase. Aceasta include infecția HIV cu aproape 100% decese și hepatitele asociate, funcția hepatică anormală și cancerul.
Complicațiile ITS sunt mult mai grave decât disconfortul și durerea cauzate de infecția primară. La femei, consecințele ITS pot fi creșterea infecțiilor care duc la infertilitate, cancerul de col uterin și rezultatele adverse ale sarcinii. Sifilisul, gonoreea și chlamydia pot fi transmise nou-născuților în timpul sarcinii și nașterii, provoacă o gamă largă de complicații, de la avorturi spontane și nașteri premature până la leziuni oculare acute și pneumonie la nou-născuți.
Incidența ITS are întotdeauna un model social luminos. Răspândirea lor rapidă în toate regiunile lumii este o chestiune de îngrijorare nu numai pentru venereologi. În 1994, conform OMS, numărul pacienților cu boli cu transmitere sexuală a fost de 250 milioane. Numai un an mai târziu, în 1995, datorită Programului Global pentru SIDA (GPA), această cifră enormă a crescut cu aproape 50%. Sa dovedit că incidența ITS este mult mai mare și se ridică la 333 milioane!
Bolile infecțioase ale organelor urinare duc la pierderi economice mari asociate cu tratamentul pacienților, reabilitarea lor, invaliditate temporară, măsuri preventive. Consiliul Național de Știință și Tehnologie din SUA consideră că țara cheltuie anual 5 miliarde de dolari pentru combaterea bolilor cu transmitere sexuală (fără SIDA). Potrivit OMS, numai SIDA și infecția cu HIV în ansamblu cauzează daune în valoare de 90 de miliarde de dolari pe an, din care 10 miliarde sunt costuri directe asociate tratamentului și 80 de miliarde nu sunt directe, din cauza costurilor de prevenire .
Infecțiile cu transmitere sexuală sunt periculoase deoarece pot fi ușor infectate. Dacă boala nu este recunoscută la timp, nu este tratată, atunci rezultatul poate fi o epidemie reală. În vremurile anterioare, epidemiile de boli venerice au apărut în diverse locuri, însoțind numeroase războaie și cataclismuri. Un exemplu mai recent este răspândirea de tip avalanșă a HIV în lume pe care o asistăm.
Cu multe ITS, simptomele timpurii sunt foarte greu de detectat și majoritatea oamenilor nu le acordă atenție până când apar leziuni mai severe. Acest lucru este valabil mai ales pentru femei și face dificilă diagnosticarea și tratamentul precoce.
ITS sunt periculoase deoarece afectează sistemul reproductiv uman, proiectat prin natură pentru conservarea și reproducerea speciilor. Aceste boli amenință nu mai puțin decât existența rasei umane de pe Pământ.
În cele din urmă, ITS sunt periculoase din cauza complicațiilor lor, care denaturează o persoană, perturba activitatea tuturor organelor sale și sunt adesea pur și simplu incompatibile cu viața.
Se poate întâmpla oricui. Dar cunoașterea face posibilă prevenirea problemei. Cele mai multe boli cu transmitere sexuală sunt tratate astăzi. În ciuda acestui fapt, merită să ne gândim că ORICE STD-uri sunt mult mai ușor de prevenit.
Gonoreea afectează de obicei membranele mucoase care alcătuiesc genitalele. Aceste membrane devin inflamate și încep să separe mucus și puroi. Gonoreea poate afecta membranele mucoase și alte părți ale corpului. De exemplu, un copil a cărui mamă la momentul nașterii suferă de gonoree a tractului genital poate dezvolta leziuni oculare gonoreice, așa-numitele. nou-născuți neonatali. Dacă nu îi acordați atenție la timp, boala poate duce la orbire.
Agentul cauzator al gonoreei este o bacterie Neisseria gonorrhoeaedenumită în mod obișnuit gonococ.În aproape toate cazurile, gonoreea este transmisă prin contact direct, de obicei prin contact sexual, și nu lasă în urmă imunitatea.
Tratamentul. În 1937, preparatele de sulfanilamidă au fost utilizate mai întâi pentru a trata gonoreea. După cel de-al doilea război mondial, au fost suplinite de antibioticul penicilină. În prezent, penicilina curează cel puțin 95% dintre pacienții cu gonoree, dar unele tulpini de gonococcus dezvoltă rezistență la penicilină. Una dintre aceste tulpini, producând penicilinază (o enzimă care descompune penicilina), sa răspândit foarte mult în rândul personalului militar american din Vietnam. Pentru combaterea acesteia, autoritățile sanitare au recomandat mijloace mai noi și mai eficiente. Din păcate, gonococii devin rezistenți la unele dintre noile antibiotice. Cu toate acestea, cu ajutorul antibioticelor, mai devreme sau mai târziu, este posibil să se vindece toate cazurile de gonoree.
Aspect istoric. Gonoreea este una dintre cele mai vechi boli umane. Autorii chinezi au menționat acest lucru cu mai mult de 5000 de ani în urmă. Hippocrates a descris această boală în anul 460 î.H. și un alt medic grec, Galen, în anul 200 d.Hr. ia dat numele actual, compus din două cuvinte grecești: gonos ("Semințe") și rheein ( "Efluent"). Gonoreea de comunicare cu contact sexual a fost descoperită abia în Evul Mediu. De ceva timp, sifilisul și gonoreea au fost considerate ca etape diferite ale aceleiași boli, și numai în 1838 medicul francez F. Ricore a împărțit aceste boli. El a injectat puroi la pacienții cu gonoree la câteva sute de oameni și niciunul dintre ei nu a dezvoltat sifilis. Un doctor german, A. Neisser, în 1879, a arătat că bacteria gonoreică este agentul cauzator al gonoreei.
Sifilisul afectează nu numai organele genitale, ci și alte organe - pielea, inima, vasele de sânge, măduva spinării și creierul. Agentul cauzal al sifilisului - bacterii Treponema pallidum, sau treponema palid, legate de așa-numita. spirochete. Are aspectul unei spirale strânse, ca un tirbușon. Pale treponema intră în corp prin piele sau mucoase și este transmis direct de la persoană la persoană. Calea principală de infectare este sexuală, dar sifilisul se poate răspândi și atunci când se sărute sau în contact cu o erupție cutanată sau un ulcer deschis al pacientului.
Simptome. Sifilisul trece printr-o serie de etape care sunt aproape la fel la bărbați și femei. În stadiul primar se formează o leziune mică, așa-numita. chancre greu, poate să semene cu un cos sau să ia forma unui ulcer deschis. De obicei apare la 3 săptămâni după infectare, dar uneori apare după 10 zile sau după 3 luni. Chancre este de obicei nedureroasă și o puteți trece cu vederea. Cel mai adesea apare la locul infecției, adică în zona genitală, dar se poate dezvolta pe piept, pe buze, pe limbă, pe față sau pe degete. Chancre detașabil este foarte contagios. Stadiul secundar începe de obicei 6-10 săptămâni după infectare. În acest timp, chancre dispare, chiar și fără tratament, iar treponema intră în sânge și se răspândește prin corp. O erupție cutanată apare în tot corpul sau numai pe brațe sau picioare. Uneori în gură sau în jurul vulvei (organele genitale externe feminine) există răni mici. Ca și chancre primar, ulcerele secundare și erupțiile cutanate sunt extrem de contagioase. La fel ca manifestările etapei primare, aceste simptome dispar în cele din urmă. La unii pacienți, la sfârșitul etapei secundare, orice simptome dispar pentru totdeauna. Cu toate acestea, cu alții, ei rămân ascunși de 1-20 de ani. În timpul perioadei latente (latente), treponemele sunt purtate de sânge și cad în diferite țesuturi ale corpului. Înfrângerea acestor țesuturi duce la consecințe grave caracteristice stadiului terțiar (târziu) al sifilisului.
În acest stadiu, unii pacienți dezvoltă leziuni mari, așa-numitele. gumma, care poate fi localizată în oase sau țesuturi moi, de exemplu în ficat. Posibile deteriorări ale inimii și vaselor de sânge.Cu toate acestea, cel mai mare pericol este dezvoltarea de leziuni ale creierului și măduvei spinării, de obicei, acestea provoacă o formă particulară de psihoză, așa-numitele. progresia paraliziei și poate duce la orbire sau paralizie, cum ar fi unul din membre sau o parte a corpului. Astfel de complicații ale sifilisului sunt fatale. Femeile gravide cu sifilis pot infecta un făt în curs de dezvoltare. Sifilisul nou-născuților se numește congenital.
Tratamentul. Începutul chimioterapiei moderne pentru sifilis a fost stabilit de bacteriologul germane P. Erlich, care în 1909 a descoperit salvarsanul "remediu miraculos". Acest compus de arsenic Ehrlich a numit medicamentul "606", deoarece a fost cel de-al 606-lea compus din cele pe care le-a experimentat ca agenți chimici împotriva sifilisului. În 1943, medicii au început să trateze sifilisul cu penicilină. Antibioticele s-au dovedit a fi un tratament eficient chiar și pentru etapele ulterioare ale sifilisului, dar deteriorarea creierului și a altor organe cauzate de acesta este ireversibilă.
Aspect istoric. Unii cred că sifilisul a fost adus în Lumea Nouă în 1492, când Columb a sosit din Spania. Alții cred că sifilisul sa răspândit în direcția opusă. Aderenții din primul punct de vedere se referă la faptul că sifilisul, cel puțin în forma sa ușoară, era cunoscut în Grecia antică și în Roma. Boala este numită după Sifilis, un păstor, cântat într-un poem mitologic Sifilis sau boala franceză (Sifilis sive morbus gallicus). În această lucrare, scrisă în 1530 de către medicul italian J. Fracastoro, apariția sifilisului este asociată cu influențe astrale și atmosferice adverse.
6. Herpes genital
Herpesul genital este o boală cu transmitere sexuală cauzată de virusul herpes simplex. Acesta aparține familiei herpesvirus, care include și varicela și virusurile mononucleozei infecțioase. Există două tipuri de virusuri herpes simplex: tip 1 și tip 2. Tipul 1 se găsește cel mai adesea în herpesul labial, care afectează membranele mucoase ale gurii și se numește de obicei "febră". Tipul 2 cauzează majoritatea cazurilor de herpes genital. Cu toate acestea, ambii viruși pot infecta orice parte a corpului. De la sfârșitul anilor 1960, frecvența herpesului genital în Statele Unite a început să crească. Există puține statistici privind prevalența acesteia înainte de 1966, dar deja la începutul anilor 1980, de la 5 la 20 de milioane de americani au suferit. Anual, există 300-500 de mii de cazuri noi de boală.
Simptome. La unii pacienți, herpesul genital este asimptomatic, în timp ce alții prezintă manifestări clinice care pot fi acute și recurente. De regulă, ca urmare a unei infecții virale, în vagin la femei și în penis la bărbați apar vierme sau vase cu lichid. Ele apar la 3-7 zile după infecție și sunt adesea însoțite de senzație de arsură sau senzație de furnicături. Apoi, fie dispar sau se deschid spontan, formand mici dureri dureroase, care sunt apoi inflamate si vindecate. Uneori, ganglionii limfatici inghinali se măresc și sunt dureroși. Manifestările inițiale persistă timp de 14-28 zile. Femeile au de obicei mai multă disconfort decât bărbații, dar infecția colului uterin sau a vaginului nu este întotdeauna însoțită de simptome dureroase. Chiar și după dispariția leziunilor primare, virusul este adesea stocat în țesutul nervos și, eventual, în piele. Ulterior, se poate multiplica și provoca un nou atac al bolii. Numărul de recăderi este complet imprevizibil. În unele cazuri, provocând factori sunt creșterea temperaturii corpului, expunerea la soare strălucitor, menstruație și stres emoțional. Mulți pacienți simt abordarea recidivei la astfel de semne timpurii cum ar fi furnicături, arsuri sau mâncărime la locul unei leziuni viitoare. Manifestările repetate ale bolii durează de obicei 7-14 zile
Nou-născuții cu o infecție activă a nașterii materne pot avea o formă severă de herpes. Pentru a evita acest pericol, livrarea se face prin operație cezariană. Herpesul genital la femei poate, de asemenea, să contribuie la dezvoltarea cancerului de col uterin, astfel că acești pacienți trebuie să efectueze un test Papanicolaou adecvat în fiecare an.
Tratamentul. Eficace înseamnă că ar împiedica reapariția herpesului genital sau le-a scurtat durata, nu există. Cu toate acestea, manifestările acestei boli pot fi reduse prin utilizarea medicamentului aciclovir (zovirax). Majoritatea medicilor recomandă monitorizarea curățeniei și uscării locurilor leziunilor și evitarea contactului sexual atunci când apar simptome, deoarece infecția apare, de regulă, în aceste perioade. Care este riscul infectării unui partener cu virusul herpesului în perioada asimptomatică (când nu există leziuni vizibile) rămâne necunoscut.
Aspect istoric. Menționarea unei boli asemănătoare infecției cu virusul herpes simplex este deja inclusă în Biblie. Virusul patogen a fost izolat în 1912. Înapoi în secolul al XVIII-lea. oamenii de știință au crezut că boala, a cărei descriere corespunde herpesului genital, este transmisă sexual, dar dovezile experimentale despre acest lucru au fost obținute abia în 1923.
Chlamydia este o infecție cu transmitere sexuală cauzată de chlamydia. Chlamydia este una dintre cele mai frecvente și periculoase boli venerice. Primele simptome apar la 1-3 săptămâni după infectare. Chlamydia se manifestă cel mai adesea la bărbați, sub formă de disconfort în timpul urinării, descărcări neobișnuite. Simptomele sunt ușoare. Cu chlamydia, femeile pot avea de asemenea descărcări neobișnuite, dureri abdominale inferioare. Principalele simptome ale chlamydiilor la bărbați și femei pot apărea periodic, după expunerea la factorii provocatori (alcool, sex activ, alimente picante).
Chlamydia afectează nu numai sistemul urogenital, ci și toate organele și sistemele corpului. Chlamydia sunt microorganisme intracelulare și, prin urmare, tratarea acestei boli este foarte dificilă și lungă.
Chlamydia conduce la dezvoltarea diferitelor tipuri de complicații, infertilitate masculină și feminină. Dacă copilul a fost născut de la o mamă infectată cu chlamydia, el poate dezvolta leziuni oculare grave și, uneori, pneumonie severă.
HIV- Acesta este virusul imunodeficienței umane. Penetrând în corpul uman, HIV provoacă distrugerea sistemului imunitar. Sistemul imunitar ne ajută să luptăm împotriva infecțiilor și bolilor. Atunci când organismul este aproape incapabil să reziste la cele mai simple boli, începe ultima etapă a infecției HIV - SIDA (sindromul imunodeficienței dobândite).
Anticorpii la HIV pot fi detectați în sânge numai după 1-6 luni sau mai mult din momentul infectării cu HIV, de aceea uneori o persoană care a fost infectată cu HIV timp de câteva luni are rezultate negative ale testelor de sânge.
În timpul bolii, o persoană poate să piardă dramatic în greutate cu 10% sau mai mult, să aibă o perioadă lungă de timp (mai mult de o lună), creșterea temperaturii corporale constantă, transpirații grele de noapte, oboseală cronică, ganglioni limfatici umflați, tuse persistentă și scaune lungi lichide. După aceasta, vine un moment când rezistența organismului este în cele din urmă pierdută și bolile devin atât de acute încât persoana moare.
Din momentul contractării HIV la stadiul SIDA, poate dura între 5 și 15 ani.
În prezent, nu există niciun medicament care să distrugă HIV în corpul uman. Nu există vaccin care să prevină infecția.
1. În timpul contactului sexual neprotejat cu HIV-infectați sau bolnavi de SIDA. Cele mai multe cazuri de transmitere a HIV apar în timpul actului sexual. Numai un contact sexual cu un purtător de virusuri este suficient pentru a fi infectat cu HIV.În timpul actului sexual, HIV poate fi transmis de la un bărbat la o femeie, de la o femeie la alta, de la bărbat la bărbat și de la o femeie la o femeie.
2. Când persoanele infectate cu HIV sau persoanele cu SIDA intră în corpul unei persoane sănătoase.
Acest mod de transmitere a infecției HIV este obișnuit în rândul consumatorilor de droguri intravenoase, deoarece adesea grupul de consumatori de droguri are o seringă comună și un ac, care nu sunt prelucrate în nici un fel. De la HIV la o mamă infectată sau suferă de SIDA. Acest lucru poate apărea în timpul sarcinii, în timpul nașterii și în timpul alăptării unui copil.
Lupta împotriva răspândirii bolilor cu transmitere sexuală include o serie de măsuri. Primul dintre acestea este tratamentul pacienților aflați în stadiile incipiente ale bolii, ceea ce nu numai că sporește șansele de vindecare completă, ci și previne infectarea altor persoane. Cea de-a doua măsură importantă este identificarea contactelor sexuale ale persoanelor infectate, ceea ce vă permite să începeți rapid tratamentul partenerilor și să stabiliți diagnosticul, în special la femei. Adesea, singura indicație a unei boli venerice la o femeie este boala partenerului ei sexual.
Prevenirea bolilor cu transmitere sexuală se realizează prin diverse metode. Cea mai eficientă dintre măsurile preventive existente este, probabil, educația pentru sănătate. Cunoștințele adecvate permit unei persoane să-și schimbe comportamentul sexual și practicile de igienă, astfel încât să minimizeze posibilitatea infecției și răspândirea infecției. Cea mai bună metodă mecanică pentru prevenirea bolilor cu transmitere sexuală este utilizarea corectă a prezervativelor. Metodele chimice constau în utilizarea imediată a unor astfel de mijloace (sau combinații ale acestora), care distrug bacteriile înainte de a putea intra în organism. Majoritatea programelor de prevenire sunt efectuate de autoritățile locale de sănătate, însă practicienii din sectorul privat suportă o parte semnificativă din responsabilitatea pentru implementarea lor.
Lupta împotriva bolilor cu transmitere sexuală nu ar trebui să fie doar medici, pentru că este o problemă a întregii societăți ca întreg. Este necesară creșterea nivelului economic și cultural al populației. Informați-vă despre bolile cu transmitere sexuală în timp ce sunteți încă în școală, astfel încât oamenii să fie educați și dacă aceștia fac o mișcare greșită, aceștia o pot remedia la timp.
Conform sondajelor de opinie ale tinerilor, se știe că mai mult de 98% dintre tineri și fete știu despre existența bolilor cu transmitere sexuală. Mai mult de 80% spun că puteți evita infecția și sarcina nedorită utilizând contraceptive barieră. Cu toate acestea, doar 47% dintre cei care sunt activi sexual le folosesc. De ce nu aplicăm mereu cunoștințele noastre în practică? La urma urmei, vă puteți infecta nu numai cu HIV, ci și cu alte boli cu transmitere sexuală (gonoree, sifilis, chlamydia etc.). Aceste boli sunt foarte frecvente. În Rusia, numărul persoanelor infectate cu aceste boli crește rapid. În 1992, numărul de noi cazuri de infecție cu sifilis a fost de 13,3 la 100 000 de persoane, iar în 1997, deja 277,3. Unele boli cu transmitere sexuală pot provoca pur și simplu inconveniente, în timp ce altele conduc la infertilitate sau la consecințe mai grave dacă nu sunt vindecate la timp.
Referințe
1. Zhilov Yu.D., Kutsenko G.I., Nazarova E.N. Fundamentele cunoștințelor biomedicale / Ed. YD Zhilova. Manualelor. - M .: Școala superioară, 2001.
2. Masculi V.I. Ghid pentru piele și boli cu transmitere sexuală. - L: Medicină, 1990
Această gonoree comună ...
Există o expresie de benzi desenate care spune că fiecare om care se respectă trebuie să aibă o bâlbâie cel puțin o dată în viața sa. De fapt, această expresie nu este departe de adevăr, deoarece gonoreea ocupă una din primele locuri în clasamentul STD. În rândul femeilor, această boală este, de asemenea, răspândită. Dar, spre deosebire de bărbații, care știu deja ce sa întâmplat cu ei la câteva zile după infecție, femeile sunt mai puțin norocoase.Gonoreea se referă la tipul de boli care sunt aproape asimptomatice și pot deveni mai târziu cronice, ducând la infertilitate.
Această boală poate intra în corpul feminin nu numai în timpul sexului tradițional sau neconvențional, ci și în timpul mesei normale. Dacă o femeie este gravidă în momentul infectării, copilul poate să-l primească de boală în timpul nașterii, trecând prin canalul de naștere. Durata perioadei de incubație a acestei boli este la femei de la o săptămână la trei săptămâni. Simptomele cele mai vizibile, care, cu toate acestea, reprezentantul sexului echitabil nu pot acorda importanță, sunt o senzație ușoară de arsură atunci când urină sau mâncărime vaginale și descărcare de gură albă groasă.
Dacă o femeie nu sa întors la un ginecolog la timp, boala se îndreaptă către o nouă etapă. Gonococii penetrează trompele uterine, ca rezultat, o femeie poate eșua în ciclul menstrual, durere în abdomenul inferior, creșterea temperaturii corpului. Când boala se varsă într-o formă cronică, simptomele ei dispar, transformând boala în vigilență. Dacă boala este foarte avansată, nu numai organele urinare, ci și inima, ficatul, creierul și pielea cu articulații pot fi afectate.
În cazul ejaculării unui bărbat cu biciul pe fața femeii, în special în zona ochiului, atunci simptomele gonoreei vor fi: conjunctivita, umflarea sau umflarea pleoapelor, descărcarea purulentă din colțurile ochilor, fotofobia. După contactul sexual oral, gâtul poate deveni inflamat, amigdalele devin inflamate, ganglionii limfatici se măresc. Consecințele sexului anal cu biciul bolnav - scaune dureroase și fisuri în anus. Astfel de semne evidente - un motiv imediat pentru a consulta un medic. La urma urmei, cu cât boala este identificată mai devreme, cu atât este mai ușor să scăpați de ea.
Câteva cuvinte despre afine
Cauzată de ciupercile asemănătoare drojdiilor din genul Candida, boala este denumită științific candidoză. Africa a fost acuzat de afectiune datorita caracteristicilor sale principale - evacuarea vaginala groasa si bruna. În plus, aftoasa este însoțită de mâncărime severă în organele genitale, durere în timpul actului sexual și urinare. Candidoza nu este o boală gravă, dar în forma sa avansată poate duce la procese inflamatorii. Boala este considerată tipic de sex feminin, deși unele dintre simptomele sale se manifestă la bărbații care sunt purtători ai aftoasă. Se crede că 70% dintre femeile de pe planetă au avut candidoză o dată în viață. 50% dintre aceștia s-au îmbolnăvit de boala.
Ce sunt trichomoniaza si chlamydia
Atât bărbații cât și femeile sunt familiarizați cu această boală. Un simptom caracteristic al trichomoniei este secreția spumoasă din canalul sau vaginul urinar, arzând în aceste locuri și în anus. Dacă trichomoniaza nu este tratată la timp, ovarele și trompele uterine pot fi afectate la femei. În unele cazuri, simptomele bolii sunt șterse, ceea ce face dificilă identificarea.
Chlamydia este cea mai secreta boala la femei. Doar 20% dintre pacienți pot înțelege că s-au infectat cu ceva, simțindu-se o ușoară mâncărime sau disconfort în vagin sau anus. Boala poate provoca eroziune cervicală. Infecțiile orale pot provoca dureri în gât.
În 80% din cazuri, chlamidia insidioasă este lipsită de simptome și este detectată numai de un medic specialist sau de un laborator. Boala poate trăi cu impunitate în corpul feminin timp de mai mulți ani, provocând daune ireparabile. Chlamydia poate provoca boli cronice ale organelor pelvine, duce la infertilitate, poate provoca avort spontan la femeile gravide. A vindeca această boală este foarte dificilă.
Cât de periculos este sifilisul
Una dintre cele mai grave boli venerice este sifilisul. În plus față de contactul sexual, este adesea transmis într-o manieră de uz casnic printr-un prosop, prosop, pieptene, periuță de dinți și feluri de mâncare.Este îngrozitor ca o femeie bolnavă să poată infecta accidental alți membri ai familiei, inclusiv copii, în acest fel.
Perioada de incubație a sifilisului durează o lună. Apare primul său semn - chancre solid. Este un ulcer mic, nedureros, strălucitor, cu un fundal roșu aprins. Situat pe uter sau pe pereții vaginului, poate trece neobservat de o femeie. La câteva zile după apariția chancre, ganglionii limfatici inghinali sau de col uterin sunt mult lărgiți în persoana infectată. După câteva zile, Shankr vindecă, dar boala nu dispare, dar intră într-o nouă fază.
În acest moment, treponemul palid, care este agentul cauzal al sifilisului, se înmulțește și prin limf și sânge se răspândește în corpul feminin. În a doua perioadă de dezvoltare a bolii, pe corpul uman apar pete roz și noduli roșii închise, cu o suprafață lucioasă. Nodulii pot crește în dimensiuni și se unesc unul cu celălalt, provocând disconfort femeii, mai ales dacă sunt situați în zona intercalării. Apărând în gură, limbă și corzi vocale, ele interferează cu vorbirea. Îndepărtarea părului și pierderea parului pot fi de asemenea observate. Micile pete albe - leukoderm - apar pe gâtul femeii și dispar din nou. Astfel, boala continuă să clipească, pentru o vreme, subțire și apărând cu o forță nouă.
În perioada terțiară a sifilisului, țesutul osos, sistemul nervos și organele interne sunt afectate. În acest moment apar gingii - inflamații sferice care distrug organul pe care s-au format. În secolele trecute, rezultatul cel mai frapant al muncii gingiilor și principalul simptom al sifilisului a fost colapsul nasului (nasul șa). Ultima perioadă a bolii este însoțită de incontinența fecalelor și urinei, durere severă a coloanei vertebrale. Există paralizie, orbire, demență, tulburări de vorbire și de memorie. În prezent, boala poate fi detectată în primele etape, ceea ce facilitează tratamentul acesteia.
Tulburări de la herpes
Această infecție venerală relativ nouă a reușit deja să se declare. În ultimii ani, numărul victimelor herpesului genital a crescut. Simptomele sunt blistere dureroase asupra organelor genitale externe și interne, care ulterior devin ulcere, vindecate treptat. În timpul bolii, femeia se simte rău. Herpesul este însoțit de migrene și febră, afectează negativ o femeie însărcinată, duce la o dezvoltare anormală a fătului sau a unui avort spontan, provoacă dezvoltarea bolilor postpartum.
Cum să scapi de bolile cu transmitere sexuală
Înainte de a începe tratamentul cu BTS, trebuie să știți exact ce fată specific infectată. Absența simptomelor este un lucru periculos, dar dacă o femeie conduce un stil de viață agitat sau are relații sexuale cu un străin, ar trebui să consulte întotdeauna un medic și să te testezi. Multe femei sunt stânjenite să meargă la clinică cu astfel de probleme, dar acum există mai multe instituții medicale unde le puteți face anonim. Din rușine, pacienții încep să fie tratați pe cont propriu, consumând antibiotice în mod haphazard și slăbind organismele lor.
Doar tratamentul profesional al bolilor venerice le poate depăși. Aceasta constă în terapia antibiotică inițială, distrugerea agenților patogeni, terapia locală (utilizarea lumanarilor vaginali sau anali) și restaurarea ulterioară a tăriei organismului de către imunostimulanți, vitamine și remedii pe bază de plante. Iar cea mai bună prevenire a STD-urilor va fi prezența unui partener permanent și a loialității față de el.
1. Solariu - focar de infecții

Data viitoare când prietenul tău decide să meargă la solariu, spune-i că, în căutarea frumuseții, poate să treacă linia de sosire foarte gresită. HPV, herpesul, verucile genitale - patul de bronzare reprezintă o adevărată bază de reproducere pentru infecții, din care este foarte dificil să vă protejați.Becurile, care ar trebui să beneficieze și să furnizeze bronz de ciocolată, creează, de asemenea, un mediu favorabil pentru dezvoltarea diferitelor ciuperci și boli, iar mitul potrivit căruia ultravioletul ucide multe boli este doar o invenție. Lasă prietena să fie albă, dar nu trebuie să-ți faci griji pentru sănătatea generală.
2. Multe boli nu au simptome.
Bolile venerești nu sunt întotdeauna însoțite de mâncărime și arsuri în timpul urinării. De exemplu, chlamydia se numește "infecție silențioasă", deoarece boala poate trece neobservată. Riscul este ca chlamydia poate duce la infertilitate si creste riscul de infectare cu HIV. Cel puțin o dată pe an, să fie testat și testat pentru infecții interne.
3. Unele boli cu transmitere sexuală nu pot fi vindecate
Cel mai probabil, știți că persoanele infectate cu HIV pot scăpa de simptome, dar nu și de virusul în sine. Dar, pe lângă această boală, există alte infecții care nu pot fi vindecate. HPV, care poate cauza negi sau cancer, herpes genital, hepatită cronică B și C va dura, de asemenea, o durată de viață în corpul purtătorului. Rețineți acest lucru și folosiți prezervative dacă aveți sex cu un partener netestat.
4. Organismul poate scăpa de unele infecții.
Acest lucru nu înseamnă că trebuie să vă liniștiți și să puneți prezervativul deoparte. Un astfel de capriciu îi este dat doar lui Logan, deși cheiul lui cu o coasă a revenit în lumea următoare. Si tot, din nou, din cauza fetei, sau mai degraba fata pe care a aparat-o, dar nu esenta. Corpul nostru este capabil să se recupereze de la hepatita A, pacienții cu HPV se pot recupera singuri în termen de doi ani, dar cu condiția ca sistemul imunitar să fie agresiv, ca un scolopendra furios.
5. La femei, riscul de infecție este mult mai mare decât la bărbați.

Și există motive pentru asta. În primul rând, vaginul este un mediu mai favorabil pentru bacterii și viruși, iar pereții interiori sunt mai subțiri decât pielea penisului - din acest motiv, bolile sunt mult mai ușor de penetrat în organism. De asemenea, organismul feminin este cauzat mai mult rău, deoarece simptomele apar mai târziu și, de regulă, în stadii avansate. Bărbații, pe de altă parte, găsesc foarte repede simptome de boli, deoarece orice descărcare neobișnuită din canalul urinar vorbește despre probleme majore.
6. Și ochii suferă
Gonoreea și chlamydia pot ajunge în ochii noștri, transformându-se în conjunctivită gonoreică sau chlamydială. Infecția ochilor este elementară: mâinile nespălate care au fost recent în contact cu bacteriile, este suficient să frecați ochii. Este necesar să se înceapă tratamentul la primele simptome, deoarece altfel aceste boli pot duce la orbire.
7. Aproximativ 50% pot merge la culcare cel puțin o dată în viața lor.
Persoanele cu activitate sexuală, cu o probabilitate de 50%, cel puțin o dată în viața lor, pot fi infectate cu o boală cu transmitere sexuală. Nu va fi neapărat ceva teribil și periculos, deși orice deversări nesănătoase sunt terifiante. De exemplu, păduchii pubiani sunt deja clasificați ca o boală venerică. Cu cât sexul este mai neprotejat, cu atât este mai mare riscul de a cădea în 50% din preferințele Venus.
8. Persoanele în vârstă prezintă un risc ridicat de a deveni infectate.
Ventilatoarele care scutura zilele vechi (în toate sensurile cuvântului) intră într-un grup de risc special datorită faptului că imunitatea slăbește odată cu vârsta. În 2000, numărul de cazuri mai vechi de 50 de ani a crescut de 2 ori, iar lista a fost suplimentată de pensionari. Vârsta elimină șansa de a rămâne gravidă - din acest motiv, bătrânii ignoră prezervativele, ceea ce este strict interzis.
9. "Haideți fără o bandă de cauciuc!" - uitați această frază

Dacă decideți să "împingeți la întâmplare" fără prezervativ și să credeți în puterea miramistinei omnipotent, atunci riscați în câteva zile într-o coadă la venereolog. Amintiți-vă că nu toate bolile sunt deschise, iar purtătorul în sine ar putea să nu fie conștient de SIDA până la un anumit timp.Nu încercați să vă așezați la o astfel de aventură dacă fetița pe care ați luat-o seara nu sugerează să utilizați prezervativul. Și, în general, merită să ne gândim dacă să dormim cu ea. Da, da. Da, are un piept rece. Dar o astfel de atitudine frivolă față de sex ar trebui să fie alertat.