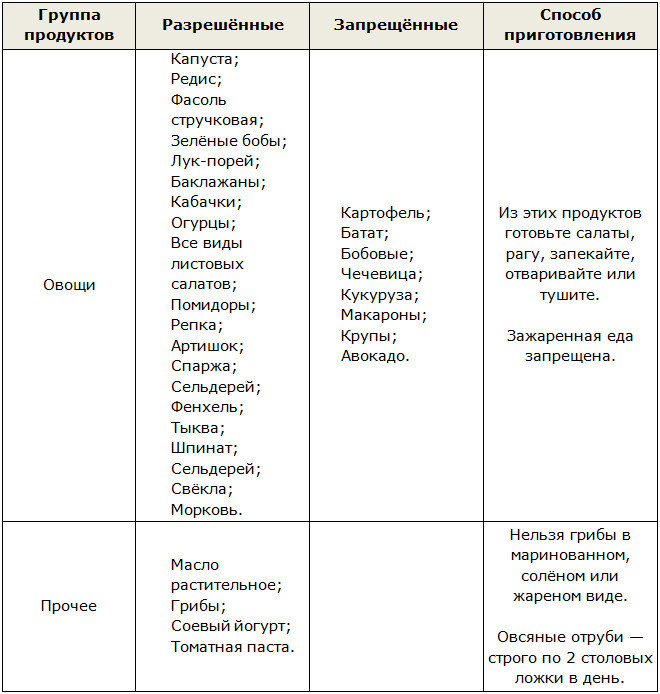
Îmbunătățirea durerii - luarea de măsuri pentru reducerea (analgezie) sau eliminarea completă (anestezia) a durerilor și durerilor la naștere.
În prezent, este evidentă necesitatea ameliorării durerii de travaliu, mai ales în cazurile de evoluție patologică și prezența patologiei extragenetice concomitente la femeia care a avut naștere. Cu toate acestea, aceasta nu înseamnă că toate femeile aflate în muncă au nevoie de anestezie medicală.
Durerea, frica și entuziasmul unei femei în timpul travaliului stimulează acea parte a nervilor care irită fibrele circulare ale mușchilor uterului, împiedicând astfel eforturile de împingere a fibrelor longitudinale ale mușchilor uterului și încălcând deschiderea colului uterin, ceea ce, la rândul său, duce la slăbiciune a travaliului. Doi mușchi puternici încep să se opună unii pe alții, ceea ce duce la mucoasa uterului în mare tensiune. Sarcina principală a ameliorării durerii de muncă este încercarea de a sparge acest cerc vicios și de a nu aduce mușchii uterului în exces.
Anestezie farmacologică (medicamentoasă) :
- analgezice opioide (promedol, fentanil, butorfanol, nalbufină, tramadol),
- analgezice non-opioide (ketamină),
- anestezice prin inhalare (un amestec de oxid de azot + oxigen)
- anestezie regională (epidurală sau spinală);
- anestezia generală.
Înainte de a utiliza orice anestezic, este necesară o consultare obligatorie a unui obstetrician-ginecolog și a unui anestezist.
Metode non-medicamente (efect psihofizioprofilactic):
- Tehnici de hipnosugare (vezi lucrările lui K. I. Platonov, I. Z. Velvovskogo, A. P. Nikolayev, A. Yu. Lurie),
- Metoda psihoprofilactică (metoda G. Dick-Read, metoda I. Z. Velvovsky, metoda F. Lamaz),
- Metode de decompresie abdominala ("sacul Heins"), etc.
În timpul nașterii, când uterul femeii în timpul travaliului este redus, bebelușul iese treptat prin colul uterin și vaginul deschis. Durerea în timpul nașterii poate să apară datorită întinderii colului uterin, a vaginului, perineului, compresiei și ruperii țesuturilor moi. Datorită durerii unei femei, activitatea inimii și respirația pot fi deranjate, durerea prelungită duce deseori la oboseală prematură, la întreruperea contracțiilor uterine, lipsa oxigenului în făt (hipoxie). Problema de atenuare a durerilor de muncă a fost ocupată de vindecători, moașe, vindecători și apoi de obstetricieni și oameni de știință de-a lungul întregii existențe a omenirii.
De ce durerea la naștere?
Durerea la naștere este o senzație subiectivă care este cauzată de iritarea receptorilor nervului în procesul de dilatare a colului uterin (contracțiile sale), contracțiile semnificative ale uterului (contracții), întinderea vaselor de sânge și tensiunea pliurilor uterosacrale și ischemia (deteriorarea alimentării cu sânge) a fibrelor musculare .
- Durerea în timpul contracțiilor se formează în cervix și uter. Odată cu întinderea și deschiderea gâtului uterin și întinderea segmentului uterin inferior, durerea crește.
- Durerile de impuls care se formează în timpul stimulării receptorilor nervilor din structurile anatomice descrise intră în rădăcinile maduvei spinării și de acolo în creier, unde se formează senzații de durere.
- Înapoi de la creier vine răspunsul, care se exprimă sub formă de reacții autonome și motorii (creșterea ritmului cardiac și a respirației, creșterea tensiunii arteriale, greață și excitația emoțională).
În perioada de nevoie, când deschiderea gâtului uterin este completă, durerea este cauzată de progresul fătului prin canalul de naștere și de presiunea părții care îl prezintă pe țesuturile canalului de naștere.Compresia rectului provoacă o dorință irezistibilă de a "mări" (acestea sunt încercările). În a treia perioadă, uterul este deja liber de făt și durerea dispare, dar nu dispare cu totul, deoarece încă conține ultima. Condițiile moderate ale uterului (durerea nu este la fel de pronunțată ca în timpul contracțiilor) permite placentei să se despartă de peretele uterin și să iasă în evidență.
Durerea de nastere este direct legata de:
- dimensiunea fetală
- dimensiunile pelviene, caracteristicile constituționale
- numărul nașterilor din istorie.
În plus față de reacțiile necondiționate (iritarea receptorilor nervilor), mecanismul formării durerii de muncă include și momente reflexive condiționate (starea de spirit negativă pentru naștere, frica de naștere, anxietate pentru sine și copil), ca urmare a eliberării adrenalinei, care constrictează vasele de sânge și fortifică ischemia miometrium, ceea ce duce la o scădere a pragului de durere.
În total, partea fiziologică a durerii de muncă reprezintă doar 50% din durere, în timp ce jumătatea rămasă se datorează factorilor psihologici. Durerea la naștere este falsă și adevărată: 
- Durerea falsă se spune atunci când disconfortul este provocat de frica de naștere și de incapacitatea de a controla reacțiile și emoțiile cuiva.
- Adevărata durere apare din orice încălcare a procesului de muncă, care necesită o anestezie.
Se clarifică faptul că majoritatea femeilor aflate în travaliu pot supraviețui nașterii fără anestezie.
Nevoia de naștere a durerii
Anestezia nașterii trebuie efectuată în cazul unui curs patologic și / sau a bolilor cronice extragenetice existente la femeia parturientă. Îmbunătățirea durerii la naștere (analgezia) nu numai că ameliorează suferința și ameliorează stresul emoțional la o femeie aflată în travaliu, dar întrerupe legătura uterului - măduva spinării - creierului, care nu permite organismului să formeze un răspuns creier la stimulii durerii sub formă de reacții vegetative.
Toate acestea conduc la stabilitatea sistemului cardiovascular (normalizarea presiunii și bătăilor inimii) și îmbunătățirea fluxului sanguin uteroplacental. În plus, anestezia eficientă a forței de muncă reduce costurile energiei, reduce consumul de oxigen, normalizează sistemul respirator (previne hiperventilarea, hipocapnia) și previne îngustarea vaselor uteroplacentale.
Dar factorii de mai sus nu înseamnă că anestezia medicală a muncii este necesară pentru toate mamele fără excepție. Anestezia naturală în timpul nașterii activează sistemul antinociceptiv, care este responsabil pentru producerea de opiacee - endorfine sau hormoni de fericire care suprima durerea.
Instruire psihoprofilactică
Această pregătire pentru naștere începe la clinica antenatală și se termină cu 1-2 săptămâni înainte de data preconizată de livrare. Educația în "școala mamelor" este condusă de un ginecolog care vorbește despre evoluția travaliului, posibile complicații și învață femeile la naștere și la ajutorul de sine. Este important ca o femeie însărcinată să primească o taxă pozitivă la naștere, să renunțe la temerile ei și să se pregătească pentru naștere, nu ca o încercare dificilă, ci ca un eveniment plin de bucurie.
În timpul contracțiilor, auto-masajul vă va ajuta să ușurați durerea. Aveți posibilitatea de a cursa suprafețele laterale ale abdomenului într-o mișcare circulară, zona gulerului, regiunea lombară sau presați cu pumnii în puncte paralele cu coloana vertebrală în regiunea lombară în timpul contracțiilor.
Durerea prezintă
Există mai multe poziții ale corpului, prin acceptarea acestora, presiunea asupra mușchilor și a perineului este redusă și durerea dispare într-o oarecare măsură:
- ghemuit cu genunchii largi în afară
- în genunchi, pre-răspândirea lor,
- stând pe toate patru, ridicând pelvisul (pe podea, dar nu pe pat),
- se apleacă pe ceva prin înclinarea corpului înainte (pe cap, pe perete) sau săriți în timp ce stați pe o minge de gimnastică.
Tratarea apei
Recepția unui călduros (nu fierbinte!) Dușul sau baia are un efect relaxant asupra mușchilor uterului și a mușchilor scheletici (spate, talie). Din păcate, nu toate spitalele de maternitate sunt dotate cu băi speciale sau piscine, astfel încât această femeie nu poate folosi această metodă de anestezie. Dacă contracțiile au început acasă, puteți sta sub duș până când ajunge ambulanța, se sprijină pe perete sau se ia o baie caldă (cu condiția să nu se fi mișcat apă).
Neurostimularea percutanată (CHENS)
Două perechi de electrozi sunt plasate pe spatele pacientului în zona lombară și sacrală, prin care curge un curent electric de joasă frecvență. Impulsurile electrice blochează transmiterea stimulilor durerii în rădăcinile măduvei spinării, precum și ameliorarea aportului de sânge în miometru (prevenirea hipoxiei intrauterine).
Anestezie fără inhalare
În acest scop, medicamentele narcotice și non-narcotice sunt administrate intravenos sau intramuscular femeii parturiente. Dintre medicamentele utilizate promedol, fentanilul, care ajută la normalizarea contracțiilor uterine discoordinate, are un efect sedativ și reduce secreția de adrenalină, ceea ce mărește pragul sensibilității la durere. În combinație cu antispasmodicii (no-spa, baralgin) accelerează dezvăluirea gâtului uterin, care scurtează prima perioadă de travaliu. Dar drogurile provoacă depresie a sistemului nervos central la făt și la nou-născut, deci este inadecvat să le introducem la sfârșitul contracțiilor de muncă.
De droguri non-narcotice pentru anestezie de muncă, tranchilizante (Relanium, Elenium) sunt utilizate, care nu numai că ameliorează durerea, dar ameliorează emoțiile negative și suprima frica, anestezice non-narcotice (ketamină, sombrevin) provoca confuzie și insensibilitate la durere, dar nu afectează funcția respiratorie, relaxează mușchii scheletici și mărește chiar și tonul uterului.
Anestezice prin inhalare
Această metodă de anestezie în timpul nașterii constă în inhalarea anestezicelor prin inhalare prin masca unei femei în travaliu. În prezent, această metodă de anestezie nu este suficientă în cazul în care este utilizată, deși nu cu mult timp în urmă au existat cilindri cu oxid de azot în fiecare spital de maternitate. Din anestezicele inhalatorii s-au folosit oxid de azot, ftorotan, trilen. Având în vedere consumul ridicat de gaze medicale și poluarea camerei de clan, au pierdut metoda de popularitate. Sunt utilizate 3 metode de anestezie prin inhalare:
- inhalarea unui amestec de gaz și oxigen în mod constant intermitent după 30 0 40 minute,
- inhalare numai cu începutul contracției și încetarea inhalării până la sfârșitul contracției:
- inhalarea gazelor medicale numai la intervalele dintre contracții.
Aspectele pozitive ale acestei metode sunt: recuperarea rapidă a conștiinței (după 1-2 minute), efectul antispasmodic și coordonarea activității de muncă (prevenirea dezvoltării anomaliilor forțelor de muncă), prevenirea hipoxiei fetale.
Efectele secundare ale anesteziei prin inhalare: insuficiență respiratorie, tulburări ale ritmului inimii, confuzie, greață și vărsături.
Anestezia regională
Anestezia regională constă în blocarea anumitor nervi, a rădăcinilor măduvei spinării sau a ganglionilor nervilor (noduri). La naștere se utilizează următoarele tipuri de anestezie regională:
- Blocada nervoasă sexuală (controversată) sau anestezia pudendală
Blocarea nervului genital constă în administrarea unui anestezic local (adesea se utilizează 10% soluție de lidocaină) prin perineu (metoda transpromezhnostnaya) sau prin vagin (metoda transvaginală) până la punctul unde se află nervul genital (mijlocul distanței dintre sfincterul rect). Este de obicei folosit pentru ameliorarea durerii în perioada de muncă, când nu se pot folosi alte metode de anestezie. Indicațiile pentru blocul pudendal sunt, de regulă, necesitatea impunerii forcepsului obstetric sau a unui extractor de vid.Dintre neajunsurile metodei se remarcă: anestezia se observă numai la jumătate dintre femeile gravide, posibilitatea de a intra în anestezie în arterele uterine, care, având în vedere cardiotoxicitatea acesteia, pot fi fatale, doar perineul este anesteziat, în timp ce spasmele din uter și spatele inferior rămân.
Anestezia paracervicală este permisă numai pentru anestezia primei etape a travaliului și constă în introducerea unui anestezic local în bolile vaginale laterale (în jurul colului uterin), blocând astfel nodele paracervicale. Se folosește atunci când farynxul uterin este deschis pentru 4-6 cm și când se ajunge la o descriere aproape completă (8 cm), anestezia paracervicală nu se efectuează datorită riscului ridicat de introducere a medicamentului în capul fetal. În prezent, acest tip de anestezie în timpul nașterii nu este practic utilizat din cauza procentului ridicat de bradicardie (bătăi cardiace lente) la făt (aproximativ 50-60% din cazuri).
- Spinal: anestezie epidurală sau epidurală și anestezie spinală
Alte metode de anestezie regională (spinală) includ anestezia epidurală (injectarea anestezicelor în spațiul epidural situat între dura mater (măduva spinării) și antezistul spinării (administrarea anestezicului sub membrana dura mater, arachnoidă spațiul dura mater - subarahnoid).
Anestezia cu EDA are loc după un timp (20 - 30 de minute), în timpul căruia anestezicul pătrunde în spațiul subarahnoid și blochează rădăcinile nervoase ale măduvei spinării. Anestezia în SMA are loc imediat, deoarece medicamentul este injectat tocmai în spațiul subarahnoid. Aspectele pozitive ale acestui tip de anestezie includ:
- procent ridicat de eficiență:
- nu provoacă pierderi sau confuzii,
- dacă este necesar, puteți extinde efectul analgezic (datorită instalării unui cateter epidural și introducerii unor doze suplimentare de medicamente);
- normalizează activitatea generică discoordinată,
- nu reduce puterea contracțiilor uterine (adică nu există riscul apariției unei slăbiciuni a forței de muncă);
- scade tensiunea arterială (care este deosebit de importantă atunci când hipertensiunea arterială sau gestația);
- nu afectează centrul respirator al fătului (nu există risc de hipoxie intrauterină) și femeia,
- dacă este necesar, blocul regional de livrare abdominală poate fi consolidat.
Cui se arată că oferă o ușurare a durerii la naștere?
În ciuda numeroaselor avantaje ale diferitelor metode de ameliorare a durerii la naștere, ameliorarea durerii la naștere se realizează numai dacă există indicații medicale:
- preeclampsie,
- operația cezariană
- mamele tinere de vârstă,
- nașterea a început mai devreme
- masa fetală estimată la 4 kg sau mai mult (risc crescut de traumă obstetrică și de naștere);
- nașterea durează 12 ore sau mai mult (prelungită, inclusiv cu o perioadă preliminară patologică anterioară);
- stimularea medicamentului indusă de medicamente (când se adaugă intravenos oxitocină sau prostaglandină, contracțiile devin dureroase)
- bolile extragenetice severe ale mamei (patologia sistemului cardiovascular, diabetul zaharat),
- necesitatea de a "opri" perioada de necesitate (grad ridicat de miopie, preeclampsie, eclampsie),
- discoordonarea forțelor generice
- naștere cu două sau mai multe fructe
- dystocia (spasm) a colului uterin,
- creșterea hipoxiei fătului în timpul nașterii,
- intervenții instrumentale în perioadele necesare și succesive,
- închiderea incizilor și lacrimilor, examinarea manuală a uterului,
- creșterea tensiunii arteriale în timpul travaliului
- hipertensiune arterială (indicație pentru EDA);
- poziția greșită și prezentarea fătului.
Ce metode de ameliorare a durerii sunt utilizate după naștere?
După separarea placentei, medicul face o examinare a canalului de naștere pentru integritatea lor. Dacă se detectează rupturi ale cervixului sau perineului și se efectuează o episiotomie, atunci este necesară închiderea lor sub anestezie. De regulă, se utilizează anestezia de infiltrare a țesuturilor moi ale perineului cu novocaină sau lidocaină (în cazul rupturilor / tăieturilor) și blocada pudendală mai puțin frecventă. Dacă a fost efectuată o EDA în prima sau a doua perioadă și a fost introdus un cateter epidural, atunci se injectează o doză suplimentară de anestezic.
Ce fel de anestezie se efectuează atunci când este necesară gestionarea instrumentală a celei de-a doua și a treia perioade de muncă (operația de rupere a fructelor, separarea manuală a nașterii, impunerea forcepsului obstetrician etc.)?
În astfel de cazuri, este de dorit efectuarea anesteziei spinale, în care femeia este conștientă, dar nu există sensibilitate a abdomenului și a picioarelor. Dar această întrebare este rezolvată de către anestezist împreună cu obstetricianul și depinde în mare măsură de posesia anesteziei de tehnica anesteziei, experiența și situația clinică (sângerare, necesitatea unei anestezii rapide, de exemplu, în timpul dezvoltării eclampsiei la masa de naștere etc.). Nu este o metodă de anestezie intravenoasă (ketamină). Medicamentul începe să acționeze după 30 - 40 de secunde după administrare, iar durata acestuia este de 5 - 10 minute (dacă este necesar, crește doza).
Pot pre-ordona un EDA în timpul travaliului?
Este posibil să discutați cu obstetricianul și anestezistul în prealabil cu anestezia în timpul travaliului folosind metoda EDA. Dar fiecare femeie trebuie să-și amintească faptul că menținerea anesteziei epidurale la naștere nu este o condiție prealabilă pentru asigurarea îngrijirilor medicale femeii și așteptarea mamei însărcinate de a preveni durerea la naștere nu justifică riscul posibilelor complicații ale oricărui tip de anestezie "ordonată". În plus, dacă EDA va fi efectuată sau nu, depinde de nivelul instituției medicale, de prezența specialiștilor în ea, de consimțământul dădătorului de obstetrician și, bineînțeles, de plata pentru acest tip de serviciu (cât mai multe servicii medicale care se desfășoară în mod intenționat pacient, sunt suplimentare și, respectiv, plătite).
Dacă ați făcut o EDA la naștere fără ca un pacient să solicite anestezie, ați mai trebui să plătiți pentru serviciu?
Nu. Dacă anestezia epidurală sau orice altă anestezie a travaliului a fost efectuată fără o cerere din partea femeii parturiente pentru ameliorarea durerii, au existat indicații medicale pentru a ușura munca, care a fost găsită de obstetrician și ameliorarea durerii în acest caz a acționat ca parte a tratamentului ).
Este posibil ca toată lumea să efectueze anestezia spinală (EDA și MCA) în timpul travaliului?
Nu, există o serie de contraindicații pentru care anestezia spinării nu poate fi efectuată:
- refuzul categoric al femeii de anestezie spinală,
- încălcări ale sistemului de coagulare a sângelui și un număr foarte mic de trombocite,
- care deține terapie anticoagulantă în ajunul travaliului (tratamentul cu heparină),
- hemoragii obstetricale și, ca rezultat, șoc hemoragic,
- sepsis,
- inflamația pielii la locul punții,
- leziuni organice ale sistemului nervos central (tumori, infecții, leziuni, presiune intracraniană ridicată);
- alergice la anestezicele locale (lidocaină, bupivacaină și altele);
- nivelul tensiunii arteriale este de 100 mm Hg. Art. și mai jos (orice fel de șoc)
- cicatricea uterului după dispozitivele intrauterine (risc crescut de a pierde o ruptură a uterului de-a lungul cicatricii în timpul travaliului);
- poziția anormală și prezentarea fătului, mărimea mare a fătului, pelvisul îngust anatomic și alte contraindicații obstetricale.
- deformarea coloanei vertebrale (cifoza, scolioza, spina bifida,
- obezitate (dificultate la puncție);
- boli cardiovasculare în absența monitorizării cardiace permanente,
- unele afecțiuni neurologice (scleroza multiplă),
- lipsa de conștiință în femeia parturientă
- placenta previa (risc crescut de hemoragie obstetrică).
Tipuri de anestezie în timpul nașterii naturale
Există metode de anestezie non-medicament (naturale) și medicale. Metodele naturale sunt complet sigure și eficiente. Acestea includ: tehnica respirației, masajul, acupunctura, aromoterapia, relaxarea etc. Dacă utilizarea acestora nu a adus rezultate, recurge la ajutorul anesteziei induse de medicamente.
Metodele de anestezie cu medicamente includ:
- anestezie epidurală
- anestezia spinării
- anestezie locală
- prin anestezie prin inhalare
- anestezia generală.
La nașterea naturală se recurge la utilizarea anesteziei epidurale și spinoase.
Anestezia epidurala
Anestezia epidurală elimină calitativ sensibilitatea din partea inferioară a corpului femeii în timpul travaliului, dar ea nu îi afectează conștiința. Stadiul travaliului, în care medicul recurge la anestezie epidurală, variază în funcție de pacient, în funcție de pragul durerii.
În timpul anesteziei epidurale, anestezistul și obstetricianul evaluează starea mamei și a copilului nenăscut, precum și istoricul anesteziei în trecut și nașterea anterioară, dacă există.
Prin anestezie epidurală, medicamentul este injectat în spațiul coloanei vertebrale, în care sunt localizate rădăcinile nervoase. Aceasta înseamnă că procedura se bazează pe blocarea nervilor. Acest tip de anestezie este de obicei folosit pentru livrare naturală pentru a facilita procesul de muncă. Mai multe despre anestezia epidurală

Tehnica de performanță:
- o femeie adoptă poziția "germ", aruncându-i înapoi cât mai mult posibil,
- zona de injectare este tratată cu un antiseptic,
- o injecție cu un medicament anestezic se face în regiunea spinării,
- după ce medicamentul începe să acționeze, se face o puncție cu un ac gros în spațiul epidural până când anestezistul simte dura mater,
- după aceea, este introdus un cateter prin care anestezicele vor fi administrate corpului femeii,
- acul este îndepărtat, cateterul este fixat cu o bandă adezivă pe spate și se efectuează o injecție de testare a medicamentului, în timpul căreia medicul monitorizează cu atenție starea femeii,
- pentru o vreme, femeia ar trebui să se așeze pentru a evita complicațiile. Cateterul rămâne în spate până la sfârșitul travaliului, periodic se injectează o nouă doză de medicamente prin el.
Procedura catheterizarea în sine durează nu mai mult de 10 minute, în timp ce femeia trebuie să mențină starea maximă imobiliară. Medicamentul își începe acțiunea la aproximativ 20 de minute după administrare. Pentru anestezie epidurală, medicamentele utilizate nu penetrează bariera placentară și nu pot dăuna unui copil: Lidocaină, Bupivacaină și Novocain.
Indicatii pentru anestezie epidurala:
- boli de rinichi
- miopie,
- vârsta tânără a mamei viitoare,
- prag de durere scăzut
- munca prematură,
- prezentarea greșită a fătului,
- toxicoza târzie,
- boli somatice severe, de exemplu: diabet.
Contraindicații:
- boli ale inimii și vaselor de sânge
- coagularea sanguină slabă,
- leziuni și deformări ale coloanei vertebrale,
- risc crescut de sângerare uterină,
- inflamația în zona de perforare,
- creșterea presiunii intracraniene
- scăderea tensiunii arteriale.
Aspecte pozitive:
- o femeie se poate mișca relativ liber în timpul nașterii,
- starea sistemului cardiovascular este mai stabilă în contrast cu anestezia generală,
- analgezia nu are aproape nici un efect asupra fătului,
- cateterul se introduce o singură dată pe o perioadă nedeterminată, așa că, dacă este necesar, medicamentele pot fi administrate prin acesta la momentul potrivit,
- o femeie va vedea și va auzi copilul imediat după naștere.
partea negativă:
- probabilitatea unei analgezii inadecvate (la 5% dintre femei, efectul anestezic nu este atins);
- procedura catheterizată complexă
- riscul administrării medicamentului intravascular, care este plin de dezvoltarea sindromului convulsiv, care este rar, dar poate provoca moartea mamei,
- medicamentul începe să acționeze numai după 20 de minute, astfel că, cu livrare rapidă și de urgență, utilizarea anesteziei epidurale nu este posibilă,
- dacă medicamentul este introdus prin arahnoid, apoi se dezvoltă blocul coloanei vertebrale, femeia necesită resuscitare de urgență.
Anestezia spinării

Anestezia spinării, cum ar fi epidurala, se realizează în același mod, dar cu un ac mai subțire. Diferența dintre anestezia spinală și epidurală este după cum urmează: cantitatea de anestezic pentru blocul coloanei vertebrale este substanțial mai mică și este introdusă sub marginea măduvei spinării în spațiul în care este localizat fluidul cefalorahidian. Sentimentul durerii după injectarea medicamentului vine aproape imediat.
Anestezic printr-un ac subțire este injectat o dată în canalul măduvei spinării. Durerile de impuls sunt blocate și nu intră în centrele creierului. Rezultatul adecvat al anesteziei începe la 5 minute după injectare și durează 2-4 ore, în funcție de medicamentul ales.
În timpul anesteziei spinale, mama rămâne, de asemenea, conștientă. Ea își vede copilul imediat după naștere și o poate atașa la pieptul ei. Procedura anesteziei spinale necesită cateterizare venoasă obligatorie. Prin cateterul din sângele unei femei se va primi soluție salină.
Indicatii pentru anestezia spinarii:
- preeclampsie,
- boli de rinichi
- boli ale sistemului bronho-pulmonar
- defecte cardiace,
- grad ridicat de miopie pe fondul detașării parțiale a retinei,
- prezentarea necorespunzătoare a fătului.
Contraindicații:
- procesul inflamator în zona puncției propuse,
- sepsis,
- hemoragie, hipovolemie,
- coagulopatia,
- toxicoza târzie, eclampsia,
- patologii acute de origine neinfecțioasă și infecțioasă a SNC,
- alergic la anestezia locală.
Aspecte pozitive:
- 100% anestezie garantată,
- diferența de anestezie spinală de la epidural implică utilizarea unui ac mai subțire, prin urmare, manipularea medicamentului nu este însoțită de durere severă,
- medicamentele nu afectează starea fătului,
- sistemul muscular al femeii care se relaxează în muncă, care ajută munca specialiștilor,
- femeia este pe deplin conștientă, așa că vede copilul imediat după naștere,
- nu există nicio probabilitate de efecte sistemice ale anesteziei,
- anestezia spinării este mai ieftină decât epidurala,
- Tehnica de injectare a anestezicului este mai simplificată comparativ cu anestezia epidurală,
- efect rapid de anestezie: la 5 minute după administrarea medicamentului.
partea negativă:
- efectul anesteziei nu este de dorit să se extindă mai mult de 2-4 ore,
- după anestezie, femeia ar trebui să se așeze timp de cel puțin 24 de ore,
- după puncție adesea apar dureri de cap,
- la câteva luni după puncție, pot apărea dureri de spate,
- efectul rapid al anesteziei se reflectă în tensiunea arterială, provocând dezvoltarea hipotensiunii severe.
efecte

Folosirea anesteziei în timpul nașterii poate provoca efecte pe termen scurt asupra nou-născutului, de exemplu: somnolență, slăbiciune, depresie respiratorie, refuzul de a lua sânul.Dar aceste efecte trec rapid, deoarece drogul folosit pentru durere, părăsește treptat corpul copilului. Astfel, efectele anesteziei medicamentoase asupra forței de muncă se datorează penetrării medicamentelor anestezice prin placentă la făt.
Este necesar să se înțeleagă că anestezia blochează durerea, dar acest efect nu este fără consecințe neplăcute. Pentru mamă, introducerea de anestezice în organism afectează activitatea uterului, adică procesul de dilatare naturală a cervixului devine lent. Aceasta înseamnă că durata muncii poate crește.
Activitatea uterină redusă este aceea că contracțiile sunt oprimate și se pot opri cu totul. În acest caz, specialiștii vor fi forțați să injecteze femei care au dat naștere unor medicamente pentru a stimula procesul nașterii, în unele cazuri, utilizați forcepsul obstetric sau efectuați o operație cezariană.
De asemenea, după folosirea anesteziei în timpul nașterii, se dezvoltă adesea efecte secundare cum ar fi dureri de cap, amețeli și greutăți la nivelul membrelor. Cu anestezie epidurală și spinală, tensiunea arterială este redusă. În general, efectul anesteziei se realizează cu succes cu toate tipurile de anestezie, dar în același timp poate exista o senzație de presiune în abdomenul inferior.
În țările dezvoltate, mai mult de 70% dintre femei recurg la anestezie în timpul travaliului. Din ce în ce mai mult, femeile insistă asupra ameliorării durerii în timpul nașterii pentru a reduce la minimum durerea contracțiilor, în ciuda faptului că nașterea este un proces natural care poate avea loc fără intervenție externă. În timpul nașterii naturale, organismul produce o cantitate de șoc de endorfine - hormoni care asigură anestezie fiziologică, promovează liftul emoțional, reduc senzația de durere și frică.
Autor: Olga Rogozhkina, medic,
în special pentru Mama66.ru
Indicatii pentru anestezie
Reduceți durerea în timpul nașterii, dacă există:
- munca prematură,
- durere puternică,
- lupte lungi,
- nașteri multiple
- fructe mari,
- operația cezariană
- activitate lentă a muncii
- hipoxie fetală,
- nevoia de intervenție chirurgicală.
Dacă nu se observă niciunul dintre cele de mai sus, atunci nu este necesară anestezia în timpul travaliului.
Tipuri de anestezie
Medicina moderna poate oferi urmatoarele tipuri de anestezie in timpul nasterii: droguri si non-droguri. În acest caz, medicul dumneavoastră trebuie să numească un tip de anestezie, care să nu dăuneze nici dumneavoastră, nici copilului dumneavoastră. Trebuie remarcat că femeia însăși nu poate prescrie anestezie pentru ea însăși dacă nu există dovezi directe în acest sens.
Metode non-de droguri de anestezie de muncă
Acest grup cel mai sigur de metode este deosebit de popular cu obstetricienii. Ce include asta? Exerciții eficiente și simple care pot fi inițiate în orice stadiu al activității de muncă: exerciții de respirație, masaj generic, terapie cu apă și reflexologie.
În ciuda disponibilității unor metode medicinale mai eficiente, mulți dintre ei îi abandonează în mod conștient în favoarea celor non-drog. Anestezia naturală în timpul nașterii include:
- activitate
- respirația corespunzătoare
- masaj,
- livrarea apei
- reflexoterapie.
Aspectul copilului este cel mai important eveniment din viața ta. Lăsând doar impresii pozitive ale acestei zile vă va ajuta să vă faceți metode non-de droguri de naștere anestezie, complet inofensive și de ajutor atât pentru tine și copilul dumneavoastră.
Activitatea în timpul travaliului
Este foarte important să alegeți o poziție activă în timpul luptelor, dar nu una pasivă. Ajutați-vă pe tine și pe copilul tău să se nască.  Dacă nu ați complicat nașterea, alegeți exercițiile pentru dvs. independent, atâta timp cât este mai ușor pentru dumneavoastră. Cu toate acestea, mișcările bruște sunt strict interzise. Luați act de următoarele:
Dacă nu ați complicat nașterea, alegeți exercițiile pentru dvs. independent, atâta timp cât este mai ușor pentru dumneavoastră. Cu toate acestea, mișcările bruște sunt strict interzise. Luați act de următoarele:
- de la toe la toc,
- îndoiți înainte și în lateral
- mișcare, mișcări circulare,
- arcuirea și îndoirea coloanei vertebrale,
- mersul activ
- bate la minge.
Exerciții de respirație
Merită să stăpâniți tehnicile respiratorii chiar înainte de naștere, în timpul sarcinii. Avantajul acestei metode este posibilitatea de combinare cu alte tipuri de anestezie. Nu este nevoie să urmați medicul, sunteți în stare să controlați procesul. Relieful pe care îl simțiți imediat și, cel mai important, luați-vă în mână. Există mai multe tehnici pentru gimnastica respiratorie. Dacă cineva apropiat de tine va fi prezent la tine la naștere, el ar trebui să fie familiarizat cu aceste exerciții pentru a vă ajuta în timpul procesului de naștere.
Cum funcționează? Trebuie să ne distrag atenția de durere, concentrându-ne atenția asupra respirației. Cu cât este mai adâncă și mai ușoară, cu atât este mai ușor pentru tine și copilul tău, pentru că primește mai mult oxigen. Și dacă această metodă este folosită împreună cu o mască de oxigen, efectul va fi mult mai bine, copilul dumneavoastră se va simți confortabil. Există mai multe perioade în care respirația ar trebui să fie diferită:
- primele contracții
- o creștere a intensității contracțiilor
- dilatarea cervicală,
- perioadă de încercări.
În timpul primelor lupte
Această specie se caracterizează prin faptul că este o respirație chiar și adâncă, care oxigenează sângele copilului și mamei. Concentrați-vă pe factură. Inspirați pentru patru contează cu nasul și expirați cu gura pentru șase. Buzele trebuie să fie pliate tub. Sunteți distrasi de durere, gimnastica dă un efect relaxant. Poate fi folosit chiar și în timpul unei panici sau a stresului puternic pentru a se calma.
Cu lovituri intense
În această perioadă, trebuie să vă liniștiți, acum este momentul să aplicați tehnica respirației câinilor. Acestea sunt respirații superficiale și superficiale și exhalări prin gură, limba trebuie să fie împinsă puțin din gură. Nu trebuie să te gândești la cum te uiți la moment, la un spital de maternitate - acesta este un loc în care trebuie să te gândești numai la sănătatea ta și la copil, mai ales, crede-mă, nu ești singurul!
Momentul dezvăluirii colului uterin
Acesta este vârful, mai dureros decât acum, nu veți fi! Dar trebuie să o suporți, dând naștere fără anestezie într-un mod de medicamente este încă preferabilă. Acum este necesar să accelerați respirația, să respirați rapid și exhalări superficiale. Îndoiți buzele cu paie, inhalați cu nasul și expirați cu gura. Când scrumul dă drumul, liniștește-te puțin, respira mai bine profund și în mod egal. Această metodă vă permite să ușurați ușor durerile ascuțite.
Încercări de epocă
Toate cele mai grave spate, se luptă mai mult. Copilul dumneavoastră se va naște foarte curând. Dacă nașterea nu este complicată, copilul va părea după 1-2 încercări. Este necesar să împingeți de 2-3 ori dorința. Nu intră în panică, pentru că acum este momentul final, aproape fără durere. Dacă vă pare rău pentru dvs. și nu respectați ordinele obstetricianului, va trebui să utilizați instrumente care sunt destul de dureroase. Când începe o încercare, trebuie să respirați adânc, să expirați, să respirați adânc și să vă mențineți respirația timp de 10-15 secunde, în timp ce trebuie să împingeți. Nu vă împingeți în anus sau vă întindeți ochii, astfel încât să puteți obține hemoroizi, vasele de sânge sparte în ochi, accident vascular cerebral și alte consecințe neplăcute și periculoase.
Un alt anunț important: perioada între contracții și încercări este necesară pentru a vă relaxa, relaxa și alinia respirația. Trebuie să te antrenezi în fiecare zi în timpul sarcinii pentru a te putea controla în timpul nașterii. Aduceți suflarea automatismului și vă veți controla și vă veți facilita nașterea.
Alte opțiuni
Metodele moderne de anestezie a muncii includ o mare listă a diferitelor proceduri, dar masajul, livrarea de apă și reflexologia sunt deosebit de eficiente (non-droguri).
Cum sa faci masaj in timpul contractiilor? Există puncte asupra corpului, care afectează pe care le puteți reduce semnificativ și calma durerea. În cazul nostru, zona sacră. Puteți face acest lucru ca și dumneavoastră și întrebați persoana care se află în apropiere.Această zonă poate fi mângâiată, modificată, masivă, ușor lovită. Pentru a evita roșeața și iritarea în zona de masaj, lubrifiați periodic zona cu cremă sau ulei.
Cum ajuta apa? Într-o baie caldă, durerea de contracții este mai ușor tolerată, iar apa are și un efect relaxant. O viitoare mamă își poate lua o poziție confortabilă pentru ea însăși și se poate relaxa, în timp ce evitați frisoanele, febra și transpirația, pielea uscată.
Ce este reflexologia? Anestezia moderna a nasterii include o metoda cum ar fi acupunctura. Aceasta ajută la îmbunătățirea forței de muncă și la reducerea durerii contracțiilor. După cum vedeți, există o mulțime de opțiuni, pe care o alegeți - aceasta este decizia dvs. personală.
Durerea de droguri
În plus față de metodele naturale de mai sus, există mai eficiente, dar, în consecință, mai periculoase. Metodele moderne de anestezie prin muncă prin metoda medicamentelor includ următoarele:
- epidurală
- blocul spinal,
- spin-epidurala combinatie
- medicamente
- anestezie locală
- blocul perineal,
- tranchilizante.
Aceste metode sunt prescrise numai în cazuri extreme, iar medicul dumneavoastră monitorizează în același timp progresul muncii, pentru a vă asigura că copilul se naște în viață și sănătos. Numai el are toate cunoștințele despre ameliorarea durerii și poate să o împărtășească cu dvs. Încercați să ascultați ceea ce spune medicul, numai el știe ce puteți și nu ar trebui să utilizați. Toate metodele medicale au efecte secundare. Și dacă decideți cu privire la o astfel de anestezie, sunt posibile unele consecințe neplăcute.
Bloc epidural
Toată lumea a auzit, dar nu toată lumea știe detaliile acestei proceduri. În primul rând, anestezia epidurală în timpul nașterii poate fi parțială sau completă. Dacă nașterea are loc într-un mod natural, atunci medicamentele sunt administrate pe baza faptului că acestea sunt suficiente numai pentru prima perioadă de muncă (adică, forța de muncă), în timpul încercărilor, efectul medicamentului se termină. În același timp, numai semnalele de durere din zona de sub ombilic sunt blocate, abilitatea motorului rămâne, persoana este conștientă și poate auzi primele țipete ale copilului său. Dacă doriți sau aveți indicații specifice, cea de-a doua perioadă de muncă (încercări) poate fi anesteziată, dar acest lucru este periculos, deoarece nu simțiți semnalele corpului și nașterea poate dura mult timp sau poate merge complet gresit. Dacă nu există o astfel de nevoie, atunci nu anesteziți încercările, în timpul cărora durerea este mai tolerabilă.
A doua opțiune este o secțiune cezariană. În același timp, doza este introdusă mai mult decât în varianta anterioară, activitatea motrică este, de asemenea, blocată. În plus, această anestezie este capacitatea de a vedea imediat copilul și de ao auzi.
Blocul spinării
Aceasta este, de asemenea, o injecție, care se face în partea inferioară a spatelui, în fluidul din jurul măduvei spinării. Aceasta este o metodă mai puțin costisitoare comparativ cu anestezia epidurală.
- rămâi conștient
- efectul durează două ore
- amorțit întregul corp din regiunea toracică și de dedesubt.
- poate provoca dureri de cap severe
- scade presiunea
- poate provoca dificultăți în respirație.
Spin-epidurală combinație
Aceasta este o tehnologie relativ nouă atunci când cele două metode enumerate mai sus sunt combinate. Această anestezie durează mult mai mult, în timp ce mama este conștientă. Primele două ore sunt anestezia spinării, apoi epidurala.
Indiferent cât de ciudat și contradictoriu s-ar părea, medicamentele sunt folosite și în timpul nașterii, dar extrem de rar, în cazuri speciale. Ce medicamente sunt folosite? Aceasta este:
Medicamentele narcotice pot fi administrate atât intramuscular cât și intravenos (prin intermediul unui cateter), a doua opțiune este cea mai de succes, deoarece este posibilă ajustarea dozei medicamentului. Această metodă este bună deoarece durerea este blocată timp de aproximativ șase ore și femeia poate să se odihnească. Efectul vine în câteva minute.Desigur, există, de asemenea, fețe negative: încetinirea respirației este posibilă atât la dumneavoastră, cât și la copil.
Anestezie locală
Nu este folosit pentru a ușura durerea în timpul contracțiilor, dar este foarte eficient dacă trebuie să faceți o incizie în vagin sau cusături după rupturi. O injecție se face direct în zona vaginală, efectul apare aproape instantaneu, durerea temporară în zona injecției este blocată. Nici tu, nici copilul tău nu pot avea efecte secundare rele.
Blocada perineală
Injecția se face direct în peretele vaginului, blocând durerea pe o singură parte. O astfel de injectare se face chiar înainte de nașterea bebelușului. Efectul medicamentului nu depășește o oră și nu are efecte secundare. Acest tip de anestezie nu este potrivit pentru perioada de contracții.
tranchilizante
Liniștii sunt folosiți pentru relaxare, injecțiile se fac în prima etapă, când contracțiile sunt rare și nu sunt atât de sensibile. Astfel de anestezie indusă de consumul de naștere devine conștientă și are un efect hipnotic, reducând activitatea copilului, dar nu ușurează complet durerea. Lichuanții pot fi fie sub formă de pilule, fie administrați intravenos sau intramuscular. Când se administrează intravenos, efectul este imediat.
Postoperator
Anestezia se efectuează și după naștere. De ce? Așa că o femeie se poate relaxa și câștiga putere. Ceea ce poate deranja:
- spasme cauzate de contracția uterină,
- locurile de pauze și tăieturi,
- dificultate de a merge la toaletă,
- durere toracică,
- crapaturi (cu hrănire necorespunzătoare).
Dacă durerea este cauzată de lacrimi și tăieturi, atunci sunt sugerate pastile de durere sau unguente, dar dacă nașterea a fost luată corect și dacă urmați igiena personală, atunci nu ar trebui să existe durere sau ar trebui să fie minime. În timpul suturii, medicul este obligat să anestezieze și cum se va întâmpla acest lucru trebuie discutat cu dvs. în avans.
Există mai multe modalități de a minimiza durerea:
- procedurile frecvente și scurte de apă,
- tampon special de răcire (ajută la evitarea edemelor);
- țineți tampoanele în frigider (ele vor păcăli durerea),
- ton de recuperare rapidă,
- vă faceți griji mai puțin despre tăieturi și lacrimi (evitați infecția, nu faceți mișcări bruște, acest lucru vă va ajuta să vă recuperați repede)
- așezat pe o pernă specială (exercită o presiune minimă asupra zonei problematice).
Durerea asociată cu contracția uterină, pleacă singură după o săptămână după nașterea bebelușului. Pentru a le reduce:
- efectuați exerciții speciale
- stați pe stomac
- face un masaj.
Următorul exercițiu vă va ajuta cu dureri de spate: Lie pe o suprafață tare, îndoiți genunchiul drept și țineți genunchiul cu mâna dreaptă. Utilizați mâna stângă pentru a îndrepta călcâiul piciorului drept spre vintre. Fiți în această poziție pentru câteva secunde, odihniți-vă și repetați exercițiul. Dacă spatele vă doare pe partea stângă, faceți totul la fel cu piciorul stâng.
Femeile care au suferit anestezie în timpul nașterii, revizuirile tuturor tipurilor de anestezie lasă atât pozitive, cât și negative. Întregul secret este că fiecare organism este individual, care este metoda potrivită pentru dvs., nimeni nu știe. Femeile care s-au apropiat responsabil de apariția unui copil spun că au ales în mod deliberat anestezie non-drog a nașterii: toate drogurile și manipulările au efecte secundare negative care afectează starea și sănătatea copilului și a mamei. Alte mamici susțin că anestezia efectuată în mod competent le-a ajutat să depășească mult mai ușor acest test.
Nașterea este un proces natural, noi înșine putem face față durerii în timpul travaliului, spun majoritatea femeilor.Aici, spun ei, este mai important să fii pregătit psihic, să cunoști tehnici de respirație, să fii activ, să asculți sfatul unui doctor.
Nașterea în apă
O baie caldă se relaxează, distrage atenția, acționează bine asupra muncii și chiar îmbunătățește alimentarea cu sânge a fătului. Starea în apă caldă poate reduce semnificativ durerea unei femei în timpul travaliului în timpul primei etape a travaliului, când are loc dilatarea cervicală. Cu toate acestea, înainte de umplerea băii, cântăriți serios toate avantajele și dezavantajele acestui tip de naștere.
Ameliorarea durerii medicamentoase
Pentru durerea nașterii încercată acum mulți ani. În acest scop, au fost utilizate droguri narcotice cum ar fi morfina, tinctura de opiu și oxidul de azot. Principalul dezavantaj al acestor metode a fost efectul negativ al analgezicelor narcotice asupra fătului. În special, ele pot provoca slăbirea respirației la un copil.
În obstetricile moderne de la analgezicele narcotice, promedolul este cel mai adesea folosit. Ea are un efect analgezic bun și mai puțin decât alte medicamente afectează copilul.
Adesea, datorită durerilor lungi, femeile care lucrează în muncă petrec o noapte fără somn. Acumularea oboselii poate interveni în momentul cel mai important. În astfel de cazuri, medicamente prescrise care cauzează somn.
Înainte de a da o femeie de îngrijire a durerilor, asigurați-vă că vă consultați cu obstetrician-ginecolog și anestezist.
Istoria îngrijirii obstetricale anestezice, secolul al XIX-lea
În 1847, obstetricianul scoțian James Simpson a propus anestezia contracțiilor (durere în engleză, adică "durere") prin inhalarea vaporilor de eter și cloroform. În 1853, obstetricianul englez englez John Snow a folosit cloroformul ca anestezie în timpul nașterii reginei Victoria. Într-o scrisoare către James Simpson, care raporta despre cum au mers familiile ei, moașa regală a spus: "În timpul luptelor, Majestatea sa a suflat în vapori de cloroform, nu a simțit durerea și a fost foarte mulțumită ..."
Cu toate acestea, în decursul următorului deceniu, s-a dovedit că anestezia cu cloroform duce deseori la sufocarea copiilor. Anestezia pe termen lung a fost utilizată pentru a ușura durerea în timpul nașterii viitorului președinte al Statelor Unite, Franklin Roosevelt, și, așa cum scria Sarah Delano Roosevelt în memoriile sale, tragedia a avut loc aproape în urmă: nou-născutul a fost readus la viață cu mari dificultăți. După multe astfel de cazuri adverse, anestezia prelungită pentru ameliorarea durerii la naștere a încetat.
Istoria îngrijirii obstetricale anestezice, ediția a XX-a
În 1902, Richard von Steinbuchel, profesor la Universitatea din Graz, a început să administreze scopolamina, o femeie larg răspândită în practica oculară și psihiatrică, și morfină. Atunci când efectul de ameliorare a durerii a fost atins, femeile însărcinate nu au pierdut conștiința, iar contracțiile lor nu s-au slăbit. Copiii s-au nascut sanatosi. Metoda Steinbusel a fost rafinată de Carl Gauss în Freiburg în 1906. Atunci a apărut termenul Daemmerschlaf (literal, "vis de amurg").
Până în 1913, Bernard Kronig (Bernard Kronig) și Carl Gauss (Carl J. Gauss) au dezvoltat o tactică mai rațională pentru utilizarea anesteziei scopolamină-morfină. Ulterior, scopolamina, în special cea mai sofisticată structură farmacologică (scopolamină + alcool cu șase atomi), a servit drept bază pentru crearea diferitelor modificări ale anesteziei scopolamină-morfină pentru naștere. Astfel de cocktailuri au fost folosite pe scară largă în lume până în 1960.
În 1933, medicul londonez Grantly Dick-Reed (Grantly Dick-Read) a descoperit un caz curios: una dintre femeile care au lucrat a refuzat să utilizeze o mască de gaz pentru anestezie, spunând: "Nu simt nici o durere, se întâmplă la naștere?". Interesat de comportamentul unui astfel de pacient, dr. Reid a ajuns la concluzia că anxietatea și frica de naștere ca temerea necunoscutului sunt principala cauză a durerii: ca urmare, apare o tensiune convulsivă a tuturor mușchilor (inclusiv uterin), în care vasele sunt comprimate. Ca rezultat, fluxul de sânge și oxigen în vasele uterului este întrerupt, motiv pentru care femeia care lucrează este în durere. Doctorul Reed a fost convins: este necesar doar să amelioreze excitarea psihologică negativă la femeile însărcinate (și, prin urmare, să elimine tensiunea musculară inutilă) și nu va exista nici un motiv pentru apariția durerii.Pentru prevenirea senzațiilor dureroase, Dick-Read recomandă ca femeile să fie informate despre procesul de naștere și să efectueze exerciții care determină relaxarea musculară încă din săptămâna a douăzeci de sarcină.
Cu toate acestea, până în 1952, pentru majoritatea absolută a femeilor din toate categoriile de viață, nu exista încă nicio alternativă la nașterile dureroase: ei fie au avut de a "naște copiii lor în agonie", fie de a accepta anestezie narcotică sau de droguri.
Cercetări ale oamenilor de știință sovietici Edit
În 1949, profesorul asociat al Spitalului Clinic Central din Kharkov I. Z. Velvovski a stabilit că cortexul cerebral joacă un rol principal în apariția durerii. Esența metodei lui Velvovsky este de a crea, prin influență verbală, relația corectă a mamei viitoare între cortexul cerebral și structurile subcortice ale creierului, pentru a reduce excitarea în centrele subcorticale. Această tehnică, bazată pe principiile condiționării clasice (Pavlovian), se numește metoda psiho-profilactică de anestezie a genurilor.
Metoda este un sistem de măsuri preventive împotriva apariției și dezvoltării durerii în familii (inovația abordării nu a fost aceea de a combate durerea însăși, înecând-o, ci și prevenirea și eliminarea cauzelor dezechilibrului fiziologic al sistemului nervos superior în care apare durerea).
Având în vedere sarcina și nașterea în lumina nervozității, autorii le-au prezentat ca acte definite de un lanț de reflexe necondiționate, complicate de instinct și apoi de activitate condiționată reflexă și conduse de cortexul cerebral în relațiile sale complexe cu subcortexul. Bazându-se pe teoria "durerilor corticogene" (adică a celor care rezultă din faptul că cortexul cerebral este excesiv "agitat" de însăși procesul viitor, de exemplu, generic), autorii fac o concluzie importantă pentru construirea unui sistem preventiv care fiziologice, în neurodynamics nu creează astfel de relații de inducție, care provoacă în mod inevitabil experiența durerii. Cu alte cuvinte, durerea în timpul nașterii nu este obligatorie, ceea ce înseamnă că poate fi prevenită și chiar evitată.
În 1950, dr. A. P. Nikolaev a prezentat un raport privind această metodă la Congresul Internațional al ginecologilor. Fernand Lamaz, care a fost prezent la congres, a devenit interesat de metodele oamenilor de știință sovietici și a făcut o excursie la Leningrad pentru a afla cât de reușit a fost folosit în URSS. La intoarcerea in Franta, el incepe sa-l introduca in mod activ in practica obstetrica, adaugand principiul "parteneriatului in nastere" si un program de relaxare.
Naștere fără durere: metode de ameliorare a durerii
 În corpul fiecărei persoane există sistem de durerecare este cumva activat. De-a lungul vieții, o persoană se întâlnește cu durere de altă natură. Durerea experimentată în timpul nașterii este considerată una dintre cele mai grave.
În corpul fiecărei persoane există sistem de durerecare este cumva activat. De-a lungul vieții, o persoană se întâlnește cu durere de altă natură. Durerea experimentată în timpul nașterii este considerată una dintre cele mai grave.
Corpul uman a dezvoltat mecanisme prin care se confruntă cu durere. La nivel biologic, aceștia sunt hormoni: endorfina, encefalina și oxitocina, care asigură o stare de conștiență puțin întunecată atunci când intră în contact cu durerea și lucrează ca factori analgezici naturali.
Pentru munca de înaltă calitate a sistemului natural de anestezie este necesar să se asigure condiții confortabile în timpul nașterii. În condiții de stres cauzate de frică, stres, prezența unor străini sau o lumină prea puternică, hormonii suprarenali sunt eliberați activ. Acești hormoni neutralizează acțiunea endorfinelor, enkefalinelor și oxitocinei.
În plus față de sistemul dureros natural există astfel de metode de reducere a durerii ca:
Exersați durerea de la psihologie
Puteți învăța să vă relaxați în momentele dureroase intense, cu respirație profundă și imagini vizuale.În momentul durerii acute, ar trebui să înceapă încet să-l expirați, să respirați adânc și să vă exprimați lung și să vă imaginați că, în loc de durere, corpul se umple cu lumină soarească caldă și strălucitoare (sau orice altă imagine liniștitoare și plăcută). Cel mai bine este să practică în avans, să meditați și să-ți studiezi corpul (în ce fel călătorește aerul inhalat și expirat, cum funcționează mușchii atunci când respiră etc.).
Anestezia se face în timpul nașterii?
Nașterea fără durere a părut recent imposibilă. Cu toate acestea, dezvoltarea medicamentului permite unei femei însărcinate să devină o mamă aproape fără durere. În același timp, se creează condiții de maximă confort, care minimizează dezvoltarea condițiilor stresante, elimină teama. Sindromul de durere este complet oprit și, împreună cu el, frica dispare la un nivel subconștient.
Este demn de remarcat faptul că ameliorarea durerii în timpul nașterii este uneori o condiție prealabilă. Anestezia nu administrează administrarea în prezența bolilor cronice. Deci, medicii atenuează suferințele femeilor în timpul travaliului, ameliorează complet stresul emoțional. Toate acestea au un efect pozitiv asupra vitezei perioadei de recuperare și a duratei acesteia.
Exerciții cu bastoane, frânghii și bare de perete
 Din ce în ce mai mult, pot fi văzute baloane în secțiile prenatale. Cu ajutorul lor, faceți diferite exerciții pentru a vă relaxa și a reduce durerea. De exemplu, puteți face acest exercițiu: Stați pe o minge de fitness cu o spate dreaptă și relaxați ușor umerii. Picioarele se odihnesc de podea și se disting foarte mult. Pelvisul începe să facă mișcări circulare netede: de la o parte în alta, în sens orar și în sens antiorar, înainte și înapoi. Mișcarea respirație sincronă - o respirație lentă într-un cerc, un excursie lungă de un cerc. Expirarea este întotdeauna prin gură. Buzele relaxate. Acest exercițiu poate fi efectuat acasă ca pregătire pentru naștere.
Din ce în ce mai mult, pot fi văzute baloane în secțiile prenatale. Cu ajutorul lor, faceți diferite exerciții pentru a vă relaxa și a reduce durerea. De exemplu, puteți face acest exercițiu: Stați pe o minge de fitness cu o spate dreaptă și relaxați ușor umerii. Picioarele se odihnesc de podea și se disting foarte mult. Pelvisul începe să facă mișcări circulare netede: de la o parte în alta, în sens orar și în sens antiorar, înainte și înapoi. Mișcarea respirație sincronă - o respirație lentă într-un cerc, un excursie lungă de un cerc. Expirarea este întotdeauna prin gură. Buzele relaxate. Acest exercițiu poate fi efectuat acasă ca pregătire pentru naștere.
În sălile tribale moderne pot fi găsite și frânghii. Pentru a vă întinde și a vă relaxa durerea inferioară, trebuie să efectuați următorul exercițiu: înfiptați strâns coarda cu mâinile, relaxați-vă ușor genunchii (cu mai multă atenție rămânând în mâinile dvs.). Va exista un sentiment de întindere a întregii spate. Același exercițiu se poate face la barele de perete.
În cazul în care secția prenatală a fost fără echipament suplimentar, apoi în loc de un suport puteți utiliza capul, scaunul, pervazul ferestrei sau perete.
Anestezia în timpul nașterii - "pentru" și "împotriva"
Departe de toate femeile gravide alegeți livrarea ușoară fără durere. Mulți vorbesc împotriva anesteziei în această perioadă. Riscurile acestora sunt asociate cu un impact negativ asupra componentei anestezice a fătului. În plus, astfel de femei însărcinate sunt convinse că un copil născut cu anestezie va fi mai în măsură să se adapteze la noile condiții de mediu. Cu toate acestea, metodele moderne de anestezie exclud în totalitate prezența acestor factori.
Studiile recente din domeniul obstetricilor au arătat că ameliorarea abilităților necesare în timpul livrării la timp, respectarea dozei, minimizează dezvoltarea complicațiilor. Spunând despre anestezie în timpul nașterii, medicii apelează la următoarele puncte pozitive:
- reducerea durerii,
- eliminarea stresului
- prevenirea hipoxiei fetale.
Dar, ca orice procedură medicală, o injecție anestezică în timpul nașterii are dezavantaje:
- dezvoltarea unei reacții alergice,
- slăbirea muncii.
Tipuri de dureri în timpul nașterii
Metodele de ameliorare a durerii în timpul nașterii, în funcție de mijloacele și metodele utilizate, pot fi împărțite în:
- metode non-drog
- medicamente,
- anestezie regională.
Alegerea tehnicii de anestezie este determinată de starea fătului și a femeii însărcinate. Medicii iau în considerare posibilitatea utilizării anesteziei, acordând atenție:
- vârsta gestațională
- numărul de fructe
- nu există contraindicații pentru femeile însărcinate.

Metode medicale de reducere a durerii la locul de muncă
După cum sugerează și numele, astfel de metode de anestezie implică utilizarea de droguri. Analgezice pentru naștere durere relief este selectat individual. Trebuie avut în vedere faptul că aceste medicamente sunt capabile să penetreze bariera placentară, astfel încât acestea să poată fi utilizate în mod limitat - într-o anumită perioadă de muncă și în doza prescrisă de un medic. Conform metodei de administrare a anestezicului se decide alocarea:
- Anestezie intravenoasă. Aceasta presupune introducerea directă a medicamentului în circulația generală, duce la o oprire completă a conștiinței. Pacientul este scufundat în somn, ceea ce exclude sensibilitatea.
- Anestezia epidurala. Aceasta implică introducerea medicamentului în măduva spinării. Ca urmare, transmiterea impulsurilor nervoase din părțile inferioare ale corpului este blocată.
- Prin anestezie prin inhalare. Anestezicul este administrat prin tractul respirator.
Anestezia medicală a forței de muncă are un efect pozitiv asupra reabilitării ulterioare a femeii. Viitoarea mamă nu simte teama, stresul emoțional asociat cu livrarea viitoare. Principiile moderne de ameliorare a durerii în timpul nașterii au multe avantaje, printre care:
- controlul complet al procesului de livrare,
- fără efecte secundare
- impact minim asupra fătului.

Metode moderne de ameliorare a durerii prin muncă
Anestezia modernă a nașterii elimină complet dezvoltarea complicațiilor asociate utilizării medicamentelor în timpul livrării. În același timp, efectul medicamentelor anestezice asupra fătului în sine este redus la minimum. Aceasta ajută la nașterea unui copil sănătos, accelerează procesul de recuperare a corpului feminin în perioada postpartum. Printre metodele moderne utilizate pe scară largă de anestezie:
- anestezie epidurală
- blocul pudendal (introducerea anesteziei în regiunea nervului limitat),
- introducerea de medicamente în țesuturile canalului de naștere (reduce sensibilitatea, reduce durerea când trece copilul prin canalul de naștere).
Îndepărtarea durerii în timpul anesteziei epidurale la locul de muncă
Anestezia epidurală în timpul nașterii este răspândită datorită eficienței sale înalte, a lipsei de efecte asupra nou-născutului. În același timp, este posibil ca femeia să beneficieze de un maxim de confort Medicamentul este administrat în regiune între vertebrele lombare 3 și 4. Îmbunătățirea transmiterii impulsurilor nervoase elimină senzația de durere. Femeia însăși este conștientă și poate auzi primul strigăt al copilului ei, ca și în nașterea naturală.
Cu toate acestea, această anestezie în timpul nașterii are dezavantajele sale. Printre cele mai importante:
- comportamentul necorespunzător al unei femei care se confruntă cu forța de muncă, care se simte rău în perioada de contracție,
- prelungirea perioadei de expulzare,
- riscul de a dezvolta hipoxie acută la sugari datorită unei scăderi puternice a tensiunii arteriale la mamă.
Îndepărtarea durerii intravenoase în timpul nașterii
Medicamente analgezice la nastere intravenos rareori. Acest lucru se datorează riscului ridicat de complicații. După utilizarea celor mai multe anestezice, există o scădere a activității, dezvoltarea inhibării, care afectează în mod negativ procesul de livrare. În plus, există posibilitatea reducerii tonusului structurilor musculare, ceea ce este rău pentru procesul de expulzare a fătului: contracțiile devin ușoare, au o durată scurtă și intensă.
Anestezie naturală în timpul nașterii
Gândindu-se la modalitățile de alinare a nașterii, femeile se confruntă deseori cu tehnici naturale de anestezie. Aceste metode exclud exclusiv utilizarea de medicamente, în condiții de siguranță pentru copil și mamă. Acțiunea lor vizează relaxarea. Printre acestea:
- utilizarea terapiei muzicale,
- masaj al regiunii lombare,
- activitatea motoarelor.
Cum să vă pregătiți pentru naștere fără durere?
Având în vedere metodele de ameliorare a durerii la locul de muncă, trebuie spus că auto-relaxarea este o metodă eficientă.După ce și-a stăpânit aceste abilități, o femeie va putea să-și elibereze starea de boală în timpul nașterii. Învățarea este necesară în avans, chiar și în timpul procesului de purtare a unui copil. Pentru a vă controla corpul aveți nevoie de:
- Luați o poziție orizontală.
- Respirația trebuie să fie lentă și concentrată.
- Ridicați un picior, apoi celălalt, simțind tensiunea.
- Pistă una, apoi mâna a doua.
Senzație de tensiune, trebuie să fixați mușchii timp de 5-10 secunde, apoi relaxați-vă. Acest lucru se face cu fiecare parte a corpului, folosind treptat muschii din spate, picioare, abdomen, brațe, pelvis. Aceste metode de ameliorare a durerii în timpul nașterii vor ajuta femeia să se relaxeze pe deplin între contracții, să ia o pauză și să continue procesul. Livrarea însăși va fi mai puțin dureroasă, iar complicațiile cum ar fi ruptura vaginală și perineală pot fi evitate.
Ce anestezie se efectuează la cezariană?
Metoda de anestezie in timpul operatiei cezariene este aleasa de obstetrician impreuna cu anestezistul si coordonata cu femeia in travaliu. În multe moduri, alegerea anesteziei depinde de modul în care se va efectua operația: în funcție de indicațiile planificate sau de urgență și de situația obstetrică. În majoritatea cazurilor, în absența contraindicațiilor absolute pentru anestezia spinării, femeile sunt oferite și au suferit EDA sau MCA (atât pentru o operație cezariană, cât și pentru o situație de urgență). Dar, în unele cazuri, metoda de alegere a anesteziei pentru administrarea abdominală este anestezia endotraheală (EDA). La efectuarea EDA, femeia este inconștientă, nu poate respira în mod independent, iar un tub de plastic este introdus în traheea prin care intră oxigenul. Preparatele pentru anestezie în acest caz sunt administrate intravenos.
Ce alte metode de anestezie nemedicală pot fi folosite la naștere?
În plus față de metodele de anestezie fiziologică descrise mai sus în timpul nașterii, se poate face auto-antrenament pentru a facilita contracțiile. În timpul contracțiilor uterine materne, discutați cu copilul, exprimați bucuria unei întâlniri viitoare cu el, ajustați-vă la un rezultat reușit al muncii. Dacă auto-antrenamentul nu ajută, încercați să scăpați de durere în timpul luptei: să cântați cântece (încet), să reciteți poezii sau să repetați tabela de înmulțire cu voce tare.
Exemplu din practică: Am născut o tânără cu o panglică foarte lungă. Livrările au fost primele, luptele păreau foarte dureroase și a cerut în mod constant o operație cezariană pentru a opri aceste "chinuri". Era imposibil să-i distrag atenția de durere, până când mi-a apărut un gând. I-am spus să-și împletească panglica, altfel era prea dezordonată, pieptănată și împletită din nou. Femeia a fost atât de fascinată de acest proces încât aproape că a ratat încercările.
Respirația la naștere
 O respirație adecvată poate facilita nașterea.. După ce stăpânește tehnica corectă de respirație, va fi mai ușor pentru o femeie să sufere senzații dureroase. O respirație corectă ajută o femeie să lucreze ca moașă, iar nașterea este ușoară.
O respirație adecvată poate facilita nașterea.. După ce stăpânește tehnica corectă de respirație, va fi mai ușor pentru o femeie să sufere senzații dureroase. O respirație corectă ajută o femeie să lucreze ca moașă, iar nașterea este ușoară.
Moașa vă îndrumă și vă spune când trebuie să respirați adânc și să vă îndreptați, și în acest caz - să întrerupeți încercările și să începeți să respirați mai repede.
Clinicile de femei cheltuiesc cursuri de maternitateunde vorbim tehnica de respirație și etapele muncii. Astfel de cursuri ajută și la pregătirea morală pentru procesul generic. Incertitudinea cu privire la modul în care va avea loc nașterea cauzează frecvent stres la femeile gravide. Și fiind pregătit și înțeleg ce se va întâmpla în diferite etape, dimpotrivă, se reduce nivelul stresului.
Anestezie medicală
Există cazuri în care medicamentul nu este necesar. La naștere se utilizează astfel de tipuri de anestezie cum ar fi:
 epidurală. Un anestezic este introdus prin cateter în spațiul epidural dintre vertebre. Medicamentul ameliorează durerea și relaxează mușchii. Grupul de nervi care duce la uter este blocat.
epidurală. Un anestezic este introdus prin cateter în spațiul epidural dintre vertebre. Medicamentul ameliorează durerea și relaxează mușchii. Grupul de nervi care duce la uter este blocat.- coloană vertebrală. Medicamentul este injectat în spațiul coloanei vertebrale a coloanei vertebrale și provoacă un efect anestezic asupra zonei măduvei spinării.
- intravenosanestezie. Metoda cea mai puțin populară, deoarece efectul asupra copilului are loc și medicamentul intră în circulația sistemică.
- trahealăanestezie. Se utilizează în livrarea de operație (secțiunea cezariană).
- combinate. Combinația dintre mai multe tipuri de anestezie medicală.
În concluzie
Dacă nu există contraindicații, atunci puteți merge la aqua aerobic sau yoga pentru femeile însărcinate. Cu ajutorul acestor exerciții, mușchii dobândesc ton și elasticitate, precum și rezistență la efort, ceea ce va facilita procesul de naștere.
Dacă este posibil, ar trebui să participați la un curs pentru femeile însărcinate sau să urmăriți o lecție de respirație. La cursuri, femeile însărcinate sunt învățate cum să dea naștere fără durere, cum să respire corect și, de asemenea, să povestească despre fazele nașterii. Femeile care respira corect în timpul nașterii și urmează instrucțiunile medicilor obstetricieni dau naștere mai rapidă și mai ușoară. Ei bine, nu vă bazați numai pe anestezie epidurală și amintiți-vă că este prescris în funcție de indicații. Alte modalități de relaxare ar trebui explorate, cum ar fi respirația, exercițiile fitball sau practicile psihologice. Toate acestea impreuna vor ajuta femeia sa nasca usor si fara durere.
""
 epidurală. Un anestezic este introdus prin cateter în spațiul epidural dintre vertebre. Medicamentul ameliorează durerea și relaxează mușchii. Grupul de nervi care duce la uter este blocat.
epidurală. Un anestezic este introdus prin cateter în spațiul epidural dintre vertebre. Medicamentul ameliorează durerea și relaxează mușchii. Grupul de nervi care duce la uter este blocat.