Astmul bronșic este o boală a naturii cronice a tractului respirator. Inflamația cronică determină hiperresponsivitatea căilor respiratorii, iar acest lucru provoacă tuse noaptea sau dimineața, dificultăți de respirație, respirație șuierătoare, disconfort toracic.
Recent, s-au făcut pași enormi în diagnostic și, ca rezultat, în tratamentul astmului bronșic. Cu toate acestea, tratamentul este complicat de faptul că simptomele sale sunt în multe feluri similare cu alte boli. Una dintre cele mai importante complicații în diagnosticare este natura nespecifică a simptomelor.
Există mai multe tipuri de astm.
- Aspirina astmă - particularitatea este că o persoană nu percepe și nu tolerează aspirina și alte medicamente, cum ar fi butadiona, analginul și altele. Adesea, împreună cu acest tip de astm, există polipi în nas.
Astmul, care este evidențiat de severitatea tratamentului (grele, moderate și ușoare).
dependente de Hormon - utilizarea constanta a hormonilor.
Cauzele astmului
- alergeni: păr de animale, praf, hrană, acarieni, polen, spori,
- infecții virale și bacteriene: bronșită, frig, gripa, sinuzită,
- iritarea mediului: fum de evacuare, spray-uri, parfumuri, fum de tutun,
- medicamente cum ar fi acid acetilsalicilic și medicamente antiinflamatoare nesteroidiene. Dacă aveți astmul aspirinei, ar trebui să evitați administrarea de acid acetilsalicilic și medicamente antiinflamatoare nesteroidiene, mai ales că acest tip de astm poate fi foarte sever și convulsiile apar foarte rapid,
- stres: anxietate, teamă,
- intensă efort fizic, în special în camerele reci.
Ce este
Astmul bronșic - prezența unui proces inflamator în căile respiratorii, care este într-o formă cronică. Boala manifestă dificultăți de respirație. Adesea merge în sufocare. Acest lucru se datorează supra-reacției tractului respirator la diferite tipuri de iritante.
Cauzele acestei boli sunt multe. Printre acestea: infecții virale cronice, contact constant cu alergeni, fumat lung, condiții climatice, predispoziție genetică, condiții profesionale de lucru.
Pe baza cauzelor astmului, categoriile sale se remarcă:
- alergic - crize ale bolii cauzate de acțiunea alergenilor. Forma cea mai comună. Poate apărea la o vârstă fragedă sau la vârstnici, de multe ori moștenit.
- non-alergic - Poate fi cauzată de infecții, medicație lungă, stres și anxietate constantă. Cel mai adesea detectat la pacienți după 30 de ani.
- mixt - factorii alergici și non-alergici îi influențează manifestarea.
Această boală este periculoasă pentru viața umană, deoarece provoacă distrugerea treptată a sănătății sale.
Când să te gândești la trecerea anchetei
Să ne gândim la anchetă este în cazul în care există atacuri de sufocare. De fiecare dată când un atac este însoțit de dificultăți de respirație (mai des la inhalare), tuse paroxistică și dificultăți de respirație severe.
Pentru a facilita respirația și a scuti un atac de sufocare, o persoană își asumă o anumită poziție a corpului. Adesea atacurile de astm se produc pe timp de noapte.
Înainte de începerea atacului se observă:
- respirația rapidă
- tuse
- apă nasolă
- frecvente strănut
- durere de cap severă
- durere sau durere în gât,
- lipsa de energie,
- schimbările de dispoziție.
Merită să luați în considerare examinarea cu reacții alergice frecvente la diferiți stimuli.La urma urmei, ele pot fi precursori ai bolii de tip alergic.
Prezența acestor semne ar trebui să încurajeze un studiu care să excludă (confirmă) boala.
studiu
Prezența atacurilor repetate este principalul criteriu în diagnosticarea bolii.
Principalele metode de diagnosticare a sondajului sunt:
- Examinarea inițială a pacientului - permite medicului să evalueze starea pacientului, să identifice manifestările bolii.
- radiografie - stabilește bolile cronice și acute existente ale sistemului respirator.
- electrocardiogramă - înregistrează indicatorii cardiaci, face posibilă identificarea bolilor de inimă. Modificările patologice din inimă sunt detectate în forme moderate și severe ale bolii.
- spirometrie - înregistrează volumul și viteza aerului expirat.
- Pikfluometriya - vă permite să setați rata de expirare.
- pneumotahograf - vă permite să identificați posibilele încălcări ale permeabilității în bronhii, înregistrează volumul de aer de intrare și ieșire în repaus și în condiții de stres.
- Teste de laborator - sunt efectuate pentru a detecta agenții patogeni și alergenii care provoacă convulsii.
- Testări ale pielii - sunt efectuate pentru a stabili o substanță care provoacă o reacție alergică a organismului.
Aceste metode de diagnostic ajută la obținerea și evaluarea informațiilor despre starea de sănătate a pacientului, pentru a determina severitatea bolii. În plus, fiecare pacient este examinat de specialiști înguste: alergolog, ENT, pulmonolog.
Ce este astmul? Aflați linkul.
Indicații pentru examenul de laborator
Numărul de pacienți diagnosticați cu astm este în continuă creștere.
Deja cu apariția tulburărilor respiratorii, a tusei și de asemenea:
- atunci când crizele sunt sezoniere,
- exacerbarea stării la contactul cu substanțele nespecifice
- dacă simptomele apar pe timp de noapte,
- după ce ați luat medicamente
- dacă tusea devine severă, iar boala infecțioasă durează mai mult de 10 zile
Puteți solicita un studiu pentru a clarifica motivele apariției lor.
Pentru orice durată a unui atac de astm, cu o creștere a simptomelor, în cazul în care afecțiunea nu se ameliorează în câteva zile, trebuie să consultați imediat un medic pentru examinare.
Diagnostic diferențial
Sufocarea nu este întotdeauna un simptom al astmului.
Bolile au o manifestare similară:
- sistemul respirator
- sistem cardiovascular
- starea de accident vascular cerebral hemoragic,
- epilepsie,
- sepsis,
- intoxicații cu medicamente,
- starea isteriei.
Cel mai adesea, medicii disting astmul bronsic de starea patologică a inimii și a sistemului vascular. Atacurile asociate cu afecțiuni cardiace acute sau cronice sunt mai frecvente la persoanele în vârstă.
În timpul unui atac, o persoană suferă de o lipsă severă a aerului, de multe ori este foarte dificil să se inhaleze. Tusea spută este lichidă, de multe ori roz (ușor înțepată de sânge).
În timpul examinării de către medic există o creștere a volumului inimii, ficatului, umflarea extremităților și respirația șuierătoare.
În bronșita cronică, obstrucția bronșică nu dispare nici după utilizarea medicamentelor care extind bronhiile. Închiderea cu o tumoare, obiectul străin al tractului respirator duce la sufocare, asemănătoare atacurilor de astm. Respirația este zgomotos, cu respirație șuierătoare, șuierătoare.
Multe femei, după tulburări psiho-emoționale severe, pot prezenta astm de tip isteroid. Respirația în această stare este însoțită de un strigăt gemeoc, convulsiv, râs isteric, mișcările respiratorii sunt active, inhalarea și expirarea sunt întărite, nu există șuierătoare.
Diagnosticul diferențial al astmului bronșic se efectuează prin bronhoscopie, biopsie, radiografie, combinată cu tomografie.
Cum sunt examinați copiii
Diagnosticarea astmului bronșic la copii se efectuează în departamentul de alergologie al spitalului pentru copii sau sub supraveghere medicală pe bază de ambulatoriu.
Atunci când faci un diagnostic, un punct important este o conversație cu părinții. Mai întâi de toate, medicul descrie mama în timpul sarcinii, nașterii, starea copilului după naștere și dezvoltarea acestuia.
Se dovedește prezența reacțiilor alergice la diverși stimuli, cât de des există atacuri și crize convulsive, care în același timp au consumat droguri.
Este necesar să se ajungă la sondaj cu ajutorul unui card al copilului, care reflectă rezultatele testelor și cercetărilor recente, există înregistrări ale bolilor din trecut.
Următoarea etapă a examinării copilului este de a determina tipul cauzal de alergen. Determinarea se efectuează prin efectuarea testelor cutanate. Printr-un astfel de studiu, puteți determina cu exactitate "vinovatul" atacurilor de respirație.
Detectați tipul de examinări de laborator disponibile pentru alergen. Frecventă și eficientă este analiza IF (imunotestare). Prelevarea de sânge se face și se determină prezența anticorpilor.
Copiii după 5 ani efectuează un studiu al respirației externe. Rezultatul acestui lucru face posibilă alegerea individuală a medicamentului.
Este posibil să se stabilească un diagnostic la domiciliu
La primele manifestări ale simptomelor bolii, cum ar fi scurtarea respirației, răgușeala, severă și fără tuse pentru o lungă perioadă de timp, sufocare, senzație de strângere a toracelui, mulți încearcă să se diagnosticheze și să înceapă tratamentul.
Simptomele nu indică întotdeauna în mod adecvat debutul astmului. Este insidiosă pentru că este destul de ușor să o confunde cu multe alte boli.
Este ușor de confundat cu bronșita acută (cronică), deoarece tusea, wheezingul și sufocarea însoțesc ambele boli.
Mulți oameni în vârstă au adesea tuse și șuierăi persistente, în special pentru cei care au o istorie lungă de fumat. Dar prezența acestor simptome nu înseamnă prezența bolii.
Paralizia corzilor vocale, a patologiei cardiace, a stării de accident vascular cerebral, a epilepsiei, a suprasolicitării psiho-emoționale apare și sub forma de astm bronșic.
Un atac de hiperventilație (scurtarea respirației în repaus), însoțită de amețeli, uscăciune a gurii, greață, durere toracică, mulți se confundă și cu astmul.
Pentru a stabili prezența acestei boli este imposibilă. Doar trecerea la o examinare completă va ajuta la determinarea cu precizie a prezenței astmului și severitatea acestuia.
Dacă metodele de inspecție depind de stadiul bolii
Severitatea bolii afectează metodele de examinare de laborator, care trebuie să treacă bolnav.
- Etapa I boală. Se efectuează teste de urină și sânge, se examinează funcția de respirație externă, se efectuează teste cutanate pentru a detecta tipul de alergen activ, se determină un indicator IgE, se efectuează o radiografie și se examinează sputa. La discreția medicului din departamentul spitalicesc se efectuează mai multe teste - provocatori cu constrictori bronși, alergeni, stres.
- Etapa a II-a boală. Se efectuează teste de sânge și urină, se efectuează cercetări de respirație externă, se efectuează teste cutanate, se analizează sputa, se determină valorile IgE și se iau raze X. Se recomandă efectuarea zilnică a debitului de vârf.
- Stadiul III boală. Testele de sânge și urină, respirația externă, măsurătorile zilnice de vârf, testele cutanate sunt efectuate, dacă este necesar, se determină nivelurile de IgE, se analizează raze X, sputa. Examinarea staționarului a componentelor gazului din sânge.
Atunci când facem un diagnostic de astm bronșic, toate rezultatele testelor și examinărilor efectuate, evaluarea corectă a istoriei și imaginii dezvoltării bolii.
Aveți astm bronșic? Metode de tratament, vezi pagina.
Ce este astm bronșic atopic? Este spus mai departe.
Numai astfel de metode complexe de examinare a pacientului îl vor ajuta pe medic să-și diagnosticheze și să prescrie tratamentul adecvat.
Simptome de astm
Pentru detectarea în timp util a astmului bronșic, trebuie să știți care sunt simptomele caracteristice ale acestei boli.
 Dispnee sau atacuri de astm. Un astfel de fenomen poate fi observat în timpul efortului fizic sau într-o stare de odihnă completă, dacă pacientul inhalează particule de alergeni. Chiar și o schimbare bruscă a temperaturii aerului poate provoca un atac. Astfel de atacuri sunt greu de prezis, acestea apar de obicei spontan.
Dispnee sau atacuri de astm. Un astfel de fenomen poate fi observat în timpul efortului fizic sau într-o stare de odihnă completă, dacă pacientul inhalează particule de alergeni. Chiar și o schimbare bruscă a temperaturii aerului poate provoca un atac. Astfel de atacuri sunt greu de prezis, acestea apar de obicei spontan.- Tusea. În cazul astmului bronșic, tusea este, de obicei, neproductivă, este foarte dificil pentru pacient să-i elibereze gâtul. Numai la sfârșitul atacului, astmul reușește să tuse o cantitate slabă de spută vitroasă. Atacul tusei se observă întotdeauna pe fundalul scurgerii respirației.
- Respirație dură și dificultate la respirație. Pacienții nu pot expira în mod normal aerul, acest lucru necesită eforturi mari.
- Fluieră în timp ce respiră. În cazul astmului bronșic, pacientul are o respirație zgomotoasă, care este însoțită de sunete fluieratoare. Puteți auzi fluierul chiar și la o distanță de pacient. Cu ajutorul unui stetoscop se aude chiar mai bine.
- În timpul unui atac astmatic, pacienții iau o poziție caracteristică, odihnindu-și mâinile pe o anumită suprafață stabilă. Acest lucru este necesar pentru a ușura respirația.
La începutul bolii numai pot apărea simptome individuale. Ele apar pe scurt, apoi trec și nu pot să deranjeze pacientul mult timp. Dar, în timp, imaginea clinică devine mai vie.
Este foarte important să vedeți un medic atunci când apar primele simptome de astm bronșic. Trebuie să se înțeleagă că cu cât mai devreme începe tratamentul, cu atât este mai bine prognosticul pentru pacient.
Alte simptome
Diagnosticul astmului la începutul bolii este foarte dificil, deoarece nu se observă încălcări critice în organism. Numai după ce boala progresează, simptomele cresc, iar diagnosticul este mult mai ușor de făcut. În astmul bronșic, următoarele simptome sunt aproape întotdeauna observate:
- Într-un atac acut, astmaticienii nu pot efectua mișcări active. Pacientul se apleacă pur și simplu pe masă sau pervazul ferestrei și încearcă să tuse. În afara unui atac, o persoană astmatică tolerează bine efortul fizic, dar numai cu o boală ușoară. Dacă astmul este sever, rezistența pacientului este mult redusă.
- Cu progresia astmului, pielea devine nuanta albastra. Acest lucru sugerează insuficiența respiratorie.
- În timpul atacurilor de astm se observă tahicardie severă, uneori inima este redusă la 130 bătăi pe minut. În afara atacului, tahicardia este mai puțin pronunțată și de obicei nu depășește 90 de batai.
- Există o schimbare a plăcilor de unghii, ele devin convexe, ca ochelarii de ceas. Există o îngroșare a falangelor superioare ale degetelor, ele iau forma de bastoane.
- Cu astm bronșic sever sau cu o istorie lungă de boală, pot exista semne de emfizem. Pacientul are o expansiune a pieptului, exfolierea părților supraclaviculare și o oarecare slăbire a respirației.
- În cazul astmului bronșic sever, pot fi detectate semne de boală cardiacă pulmonară. În acest caz, inima crește semnificativ datorită camerelor din dreapta.
- Pacientul are insuficiență respiratorie, care se manifestă prin migrene frecvente și amețeli.
Dacă pacientul are toate aceste simptome sau simptome individuale, acesta trebuie examinat pe deplin pentru a face un diagnostic corect. Pe măsură ce boala progresează, diagnosticarea nu mai provoacă dificultăți.
La pacienții cu astm bronșic, imunitatea este mult redusă, astfel încât adesea suferă de răceli și boli infecțioase. Adesea, acești pacienți au reacții alergice.
Diagnosticul astmului
 Dacă apar unul sau mai multe simptome de astm bronșic, un pulmonolog trebuie să apară cât mai curând posibil. Doctorul colectează inițial cu atenție istoria, în special, sunt interesați de astfel de întrebări:
Dacă apar unul sau mai multe simptome de astm bronșic, un pulmonolog trebuie să apară cât mai curând posibil. Doctorul colectează inițial cu atenție istoria, în special, sunt interesați de astfel de întrebări:
- cât timp pacientul a fost martor la semnele caracteristice ale astmului bronșic,
- care sunt condițiile de lucru și de viață ale pacientului,
- există obiceiuri proaste
- ce boli cronice suferă pacientul.
După colectarea informațiilor, medicul efectuează o examinare completă a pacientului. Activitatea inflamației bronhice este evaluată preliminar. Acest lucru se poate face prin analiza oxidului nitric, care este conținut în aerul expirat. Această tehnică este foarte precisă, dar nu este încă disponibilă unui cerc mare de specialiști. În plus, se poate efectua o analiză a lavajului bronhoalveolar și se poate lua o biopsie a mucoasei bronhiale. Ultima metodă este invazivă.
În diagnosticul de astm bronșic sunt luate în considerare și astfel de date:
- auscultation, care a dezvăluit sunete de fluierat în piept,
- datele de măsurare a debitului maxim
- testul bronhodilatator pozitiv, chiar și cu o expirație normală,
- datele spirometrice - astfel de rezultate sunt obiective numai dacă examinarea a fost efectuată corect,
- un test de sânge și spută expectorat sunt necesare pentru a completa imaginea. Din aceste două analize, este posibil să se determine dacă astmul nu are loc în prezența oricărei boli infecțioase,
- pentru a exclude alte patologii ale tractului respirator inferior pot fi atribuite radiografiilor sau tomografiei computerizate. Aceleași metode vă permit să determinați un corp străin în bronhii și alte organe respiratorii.
Diagnosticul se face în funcție de rezultatele testelor și anchetelor. Numai după ce le-a analizat medicul, poate fi prescris un tratament.
În cazul astmului bronșic, este necesară o examinare alergică. Acest medic prescrie teste cutanate care vă permit să identificați care dintre alergeni provoacă un atac.
Caracteristicile diagnosticului de astm la copii
Este dificil de diagnosticat astmul bronșic la copiii sub 2 ani. Deși unii medici susțin că patologia poate fi identificată pe baza unor astfel de metode de examinare:
 forță oscilometrică puls,
forță oscilometrică puls,- pletismografie - această metodă vă permite să determinați rezistența tractului respirator,
- spirometria forțată în care sunt oferite programe speciale pentru copii,
- măsurarea indicilor de schimbare a gazelor,
- bronchophonography,
- determinarea debitului maxim de aer.
La copiii cu vârsta sub 2 ani, este foarte dificil să se detecteze disfuncția plămânilor. Prin urmare, destul de des diagnosticul se face doar pe baza simptomelor și plângerilor specifice ale părinților.
Se poate suspecta astmul bronșic la un copil mic pe baza respirației specifice care apare în timpul respirației și atacurilor frecvente de tuse uscată. Dar rețineți că copii sub 3 ani suferă adesea de bronșită obstructivă datorită trăsăturilor structurale ale tractului respirator.
Caracteristicile tratamentului
Odată ce diagnosticul a fost finalizat, medicul prescrie tratamentul. În același timp, terapia în fiecare etapă a bolii are propriile caracteristici și este revizuită periodic. Majoritatea medicamentelor utilizate pentru a trata astmul au multe efecte secundare, deci trebuie să selectați cu atenție medicamentele.
Pentru tratamentul astmului bronșic la copii și adulți li se pot prescrie următoarele medicamente:
- glucocorticosteroizii sub formă de pilule. Cel mai adesea, medicii prescriu Singular și Accol. Aceste medicamente sunt indicate pentru astm bronșic ușor până la moderat,
- antagoniști ai leucotrienelor. Nevoia de astfel de medicamente apare atunci când astm bronșic sever sau cu bronșită obstructivă prelungită,
- anticorpi monoclonali.Necesare dacă atacurile de astm sunt declanșate de o reacție alergică,
- Cromone - prescris pentru astm bronșic ușor. Cele mai frecvent prescrise spray-uri sunt Intal și Tiled,
- anticolinergice - utilizate pentru ameliorarea rapidă a simptomelor caracteristice,
- glucocorticosteroizi în aerosoli. Aceste medicamente sunt necesare pentru ameliorarea rapidă a stării astmatice. Cel mai adesea, medicii prescriu Becotid și Becladon,
- Berodual - numit pentru eliminarea rapidă a bronhospasmului. Acest medicament face parte din mijloacele combinate.
Dacă atacurile de astm bronșic se dezvoltă pe fondul alergiilor, atunci antihistaminicele sunt incluse în regimul de tratament.
Diagnosticul de "astm bronșic" se face pe baza rezultatelor sondajului, precum și a plângerilor pacientului. La copiii sub 2 ani, diagnosticul poate fi foarte dificil, astfel încât diagnosticul se face doar pe baza simptomelor și plângerilor caracteristice părinților. Tratamentul acestei patologii este întotdeauna complex.
Metode pentru diagnosticarea astmului bronșic
Modul tradițional de a studia istoria este un element-cheie în diagnostic și, uneori, singurul. Prezența trăsăturii principale - un atac tipic în anumite condiții - chiar și în absența metodelor de verificare a cercetării sugerează probabilitatea de astm.
Studiul istoricului special, sugerând spectrul antigenului, se efectuează în conformitate cu schemele standard.
Aici este unul din schemele de sondaj scurt ale pacienților.
1. Bolile alergice din familie în trecut și în prezent:
a) tatăl și rudele sale,
b) mama și rudele ei,
c) frați și surori
g) la copiii pacientului.
2. Bolile alergice transferate anterior (listă).
3. Reacția la introducerea serului și a vaccinurilor (ce și când).
4. Reacția la introducerea diferitelor medicamente (care și când).
5. Sezonalitatea bolii (vara, toamna, iarna, primavara).
6. Influența climatului asupra evoluției bolii,
7. Influența factorilor climatici și fizici (răcirea, supraîncălzirea, etc.).
8. Efectul efortului fizic, emoțiilor negative etc.
9. Conectarea la raceli (infecții virale respiratorii acute, amigdalită, bronșită, pneumonie etc.).
10. Conectarea bolii la menstruație, hrănirea copilului, sarcină, naștere.
11. Unde și când cele mai frecvente atacuri ale bolii (sau deteriorarea) - acasă, la locul de muncă, pe stradă, în oraș, în pădure, în câmp etc., zi sau noapte.
12. Efectul asupra sănătății utilizării diferitelor produse alimentare:
a) pâine (grâu, secară),
b) legume (cartofi, roșii etc.);
c) boabe (căpșuni, zmeură etc.);
d) fructe (portocale, tangerine, lămâi etc.);
e) pești de diferite specii, raci, crabi, caviar,
f) ouă și vase de ouă,
g) produse lactate (lapte, smantana, brânză de vaci);
h) produse din carne de diferite tipuri, și) miere, ciocolată, nuci,
j) vin, bere, băuturi fructe, cafea, cacao, ceai.
13. Efectul asupra cursului bolii diferitelor produse cosmetice, infecțioase, praf, mirosuri etc., contactul cu diverse animale, îmbrăcăminte, lenjerie de pat.
14. Situația locuințelor (casa este de piatră, lemn, etc., temperatură, umiditate, prezența covoarelor, mobilier tapițat, animale, pești etc.).
15. Condițiile de muncă și schimbările pe parcursul vieții, pericolele profesionale.
Utilizarea acestei scheme oferă informații preliminare pentru a demonstra implicarea unei substanțe alergice la boală, pentru același scop sunt utilizate testele alergice ale pielii și ale inhalării.
Testări ale pielii. Cantități mici de alergeni cunoscuți neinfecțioși sunt aplicați pe suprafața interioară a antebrațului prin metoda de scarificare (de la scarificare lat - până la zero).
Reacțiile de tip imediat (metoda este evaluată conform metodei general acceptate) sunt "citite" în 20 de minute. Sunt luate în considerare mostrele cu o reacție pozitivă în conformitate cu criterii special acceptate. Deci este atacul "vinovat".
Dacă probele sunt discutabile sau negative, efectuați cercetări cu introducerea alergenului în piele (probe intracutanate). Dacă rezultatele testelor cutanate sunt ineficiente, utilizați mai multe studii aprofundate cu introducerea de mici concentrații ale alergenului prin nas sau prin inhalare. Testul în ultimele cazuri este evaluat ca fiind pozitiv, în cazul unor semne de bronhospasm. Uneori se utilizează teste alergice cu mediatori de alergie (acetilcolină, serotonină, bradikinină).
Pentru diagnosticarea reacțiilor de tip întârziat (cu astm alergic alergic), se utilizează prin tehnica specială probele intracutanate cu alergeni bacterieni (una sau două doze de piele) și testele de inhalare. Reacția cutanată la introducerea unui alergen tip întârziat (apariția de papule sau infiltrare), înregistrarea după 12, 24, 48 și 72 de ore.
Metode de laborator. În studiile de laborator speciale, pot fi identificate reacții de tip imediat (reacția lui P. Kuustner, testul Shelley), caracteristice reacțiilor atopice și diferite reacții de tip întârziat, pentru astm alergic alergic. Aceste metode sunt un plus de valoare pentru screening-ul pentru alergii. Realizarea în acest domeniu este introducerea unui test de sorbent radio (PAST), care permite determinarea nivelului unui anumit 1 g E în sângele uman. Implementarea acestei metode facilitează diagnosticarea astmului cu un mecanism de reactiv. O direcție promițătoare a fost și determinarea nivelului diferiților mediatori ai alergiei (serotonină, acetilcolină, histamină, kinină) implicați în bronhospasm. Aceste date servesc drept bază pentru selecția medicamentelor care neutralizează acțiunea lor (inhibitori).
Să ne oprim la alte metode de cercetare a indicatorilor imunitari.
Diferitele defecte ale sistemului de imunitate umorală și celulară, așa cum s-a menționat deja, sunt baza susceptibilității la astm bronșic și sunt adesea factori patogenitici ai apariției acestuia. Sunt recomandate următoarele metode de cercetare:
- determinarea diferitelor clase de imunoglobuline în sânge (metoda radiodifuzării radiologice conform lui Mancini);
- determinarea imunoglobulinei A în spălările bronșice (metoda de imunodifuzare radială în conformitate cu Mancini);
- determinarea conținutului de limfocite T (reacția rozete),
- determinarea numărului de celule B (rozetizarea reacției);
- testul intradermic cu autolimofite conform G. B. Feodoseyev.
În ultimii ani, se recomandă investigarea factorilor de imunitate locală: activitatea funcțională a macrofagelor alveolare, sistemul T de limfocite, 1 g A etc. Informațiile privind starea tulburărilor de imunitate locală sunt necesare pentru efectuarea tratamentului local (endobronchial) cu imunocorrectori.
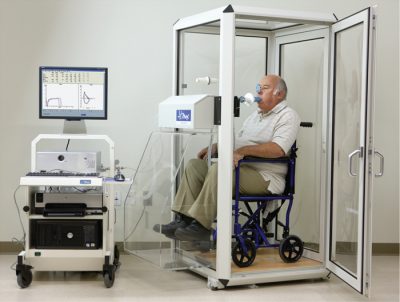
Pe lângă cele de mai sus, clinicile utilizează pe scară largă diferite metode de diagnosticare instrumentală (raze X, fibrobronchoscopie, spirografie, pneumotachometrie). Metoda de spirografie poate evalua funcția respirației externe, determină capacitatea vitală a plămânilor (VC), volumul minutelor de respirație, volumul mare, frecvența respiratorie, capacitatea vitală forțată (FVC), ventilația maximă a plămânilor, volumul pulmonar rezidual. Metoda permite evaluarea capacității funcționale a plămânilor și a tipurilor de tulburări de ventilație (caracterizarea restrictivă reducerea volumului, încălcarea tipului obstructiv a permeabilității bronhice).
Se știe că îngustarea bronhiilor duce la o scădere a vitezei fluxului de aer în timpul expirării. Acest fenomen, caracteristic astmului, poate fi înregistrat prin măsurarea FVC (în mod normal FVC este de 70% din VC), precum și prin metoda pneumotachometriei (PTM). Metoda PTM a fost dezvoltată de E. B. Votchal și înregistrează debitul de aer (l / s) la cea mai rapidă posibilă inhalare și expirare.La evaluarea rezultatelor PTH, ele sunt ghidate de puterea de expirație adecvată (valoarea calculată), care este egală cu CASE real înmulțită cu un factor de 1,2. Permeabilitatea bronșică este considerată normală dacă procentul raportului dintre valoarea reală și cea datorată nu este mai mic de 85. Se determină, de asemenea, coeficientul respirator (raportul dintre durata fazelor de inhalare și expirație în milimetri), care în mod normal este egal cu 1: 2.2. În astmul bronșic, faza de expirare devine de 1,5-2 ori mai lungă decât faza de inhalare.
Într-o examinare cuprinzătoare a pacienților cu astm, utilizați și metode tradiționale de laborator. Dintre acestea, informații valoroase pot fi obținute în studiul sputei pentru eozinofile, helix Kurshman, cristale Charcot-Leiden (elemente de astm bronșic). Prezența acestor elemente în spută indică caracterul alergic al procesului. Acest indicator este întotdeauna pozitiv atît la pacienții cu astm bronșic, cît și la pacienții aflați în stare preastmică. Studiul corticosteroizilor în urină și sânge vă permite să evaluați activitatea cortexului suprarenale.
Metode de examinare diagnostice
Diagnosticarea modernă în dezvoltarea astmului bronșic este o sarcină importantă pentru medic, deoarece tratamentul adecvat poate asigura controlul complet al bolii, neutralizând pe deplin simptomele la copii și adulți. Pentru aceasta, sunt evaluate toate criteriile de astm bronșic, cu excepția BPOC și a unui diagnostic preliminar.
Protocoalele de diagnosticare se desfășoară în mai multe etape:
Clarificare istorie
Astmul bronșic, în funcție de gradul de morbiditate, este determinat cel mai adesea în copilărie și adolescență. De regulă, există o predispoziție genetică pentru dezvoltarea bolilor astmatice. În plus, dezvoltarea sa este posibilă pe fundalul BPOC.

Atacul bronșic este adesea asociat cu expunerea la anumiți factori, provocând simptome caracteristice (scurtarea respirației, tusea, respirația șuierătoare, slăbiciunea etc.). Atacul poate apărea brusc. Acesta poate fi oprit folosind bronhodilatatoare inhalatoare. Dacă, după utilizarea inhalatorului, atacul nu este îndepărtat, sunt necesare protocoale de diagnosticare suplimentare, precum și eliminarea BPOC.
Inspecție vizuală
În stadiul inițial al bolii, diagnosticarea profesională nu este capabilă să determine protocoalele specifice în determinarea astmului, cu excepția BPOC. În timpul unui atac prelungit, poate apărea un simptom al "toracelui", care este asociat cu dificultăți la expirație. Ca urmare, este posibilă dezvoltarea treptată a emfizemului, criteriile și protocoalele acestuia depinzând de severitatea simptomelor și stadiul morbidității. Tratamentul ulterior poate depinde de rezultatele inspecției vizuale.
Auzul și percuția
O modalitate importantă de diagnostic profesional este percuția (percuția) și auscultarea (ascultarea) plămânilor. Pe măsură ce se dezvoltă un atac, pot fi auzite șuierăturile și șuierăturile din plămâni. Percuția este eficientă pentru boala pe termen lung și pentru emfizem.

Metode de diagnostic de laborator
Diagnosticul de laborator implică numirea unui alt tip de analiză, incluzând:
- test biochimic de sânge - determină numărul de eozinofile, care sunt markeri ai procesului alergic. În plus, această analiză, împreună cu testul alergic, permite identificarea unui alergen specific la care organismul reacționează cel mai acut.
- numărul total de sânge - vă permite să identificați procesele inflamatorii, BPOC și intoxicația în corpul pacientului. Prelevarea de probe de sânge se efectuează pe stomacul gol
- analiza generală a sputei - prezintă markeri astmatici caracteristici cu spirale Kurshman caracteristice și cristale Charcot-Leiden. În același timp, este definită sputa vâscoasă și densă care poate fi stratificată de două straturi. Examinarea microscopică determină eozinofilele,
- analiza fecalelor - ajută la identificarea invaziei parazitare, care provoacă adesea dezvoltarea astmului. De exemplu, ascarizii, cu dezvoltarea lor ciclică, sunt capabili să pătrundă prin sistemul pulmonar, provocând intoxicație generală a corpului, slăbirea sistemului imunitar, alergia crescută a pacientului,
- test de alergie (inclusiv scarificare) - criteriile pentru efectuarea unui test de alergie determină prezența unui declanșator în sânge care provoacă un lanț de răspuns al reacțiilor în sânge, ceea ce duce la bronhospasm. Dacă răspunsul este pozitiv, pot exista semne locale de inflamație (mâncărime, înroșire, umflare etc.).

Este foarte dificil să se diagnosticheze astmul în prezența bronșitei obstructive (COB). Acest proces se manifestă ca boală pulmonară obstructivă cronică (BPOC).
radiografie
Radiografia profesională este capabilă să detecteze aerisirea crescută a țesutului pulmonar (emfizem) și a modelului pulmonar îmbunătățit datorită fluxului sanguin activ în țesutul pulmonar. Cu toate acestea, trebuie avut în vedere că uneori chiar și o radiografie nu poate dezvălui schimbări. Prin urmare, este general acceptat faptul că metodele cu raze X sunt profund nespecifice.
spirometrie
Această metodă servește la determinarea funcției respiratorii (funcții ale activității respiratorii externe) și este destul de eficientă. Spirometria profesională este capabilă să identifice o serie de indicatori-cheie ai activității respiratorii.
Diagnosticul spirometriei este după cum urmează:
- pacientul este invitat să respire printr-un dispozitiv special (spirometru), care este sensibil și captează toate schimbările de respirație,

- analiza studiului este comparată (medic sau pacient) cu indicatorii recomandați pentru funcția respiratorie,
- Pe baza caracteristicii profesionale comparative a respirației externe, medicul face un diagnostic preliminar (pentru 100% încrederea în diagnosticul de spirometrie nu este suficientă),
- dacă pacientul are tulburări bronho-obstructive (cu excepția BPOC), aceasta poate indica o manifestare a astmului bronșic.
În plus, datele privind spirometria pot determina severitatea atacului de astm și eficacitatea tratamentului în cazul în care a fost utilizat.
Culoarea flowmetriei
Această metodă de diagnostic se referă la inovații pentru monitorizarea și determinarea dezvoltării astmului la un pacient adult. Protocolul de monitorizare cu un debitmetru are următoarele avantaje:
- vă permite să determinați reversibilitatea obstrucției bronhice,
- capacitatea de a evalua severitatea bolii,
- protocoalele de vârf ale fluxmetriei permit prezicerea perioadei în care survine un atac de astm, în funcție de gradul de morbiditate,
- posibilitatea identificării astmului ocupațional,
- monitorizarea eficacității tratamentului.

Măsurarea debitului trebuie efectuată zilnic. Acest lucru permite obținerea unor rezultate mai precise ale diagnosticului.
pneumotahograf
Folosind această metodă de diagnosticare profesională, se determină volumul vârfului și rata volumetrică maximă la diferite niveluri, ținând cont de raportul procentual al FVC (capacitatea vitală forțată a plămânilor). Măsurați rata maximă la 75%, 50% și 25%.
Protocoalele cele mai dificile pentru determinarea astmului ocupațional, ca atac pot provoca unii compuși chimici prezenți în aer. Pentru a confirma astmul ocupațional, este necesar să se clarifice istoricul unui pacient adult, precum și analiza activității respiratorii externe. În plus, este imperativ să treceți în timp util teste (spută, urină, sânge etc.) și să efectuați tratamentul necesar.
Determinarea stării alergologice
Concomitent cu indicii de respirație externă și în funcție de severitatea simptomelor, se efectuează testele de inimă (injectare) și testul de zgâriere pentru detectarea etiologiei alergice.Cu toate acestea, trebuie avut în vedere faptul că imaginea clinică a unor astfel de examinări poate, în unele cazuri, să dea un răspuns negativ pozitiv sau fals negativ. De aceea se recomandă efectuarea unui test de sânge pentru prezența anticorpilor specifici în ser. În diagnosticarea profesională, este deosebit de important să se stabilească starea alergică la copii.
Diagnosticul bolii în copilărie
Diagnosticarea astmului bronșic la copii este adesea însoțită de mari dificultăți. Acest lucru se datorează în primul rând simptomelor bolii la copii, care este similar cu multe alte boli din copilărie. Prin urmare, depinde mult de aflarea istoricului cu tendința de a avea boli alergice. Mai întâi de toate, este necesar să se bazeze pe repetarea unui atac de noapte de astm bronșic, care confirmă dezvoltarea bolii.

În plus, protocoalele de diagnosticare prevăd efectuarea funcției respiratorii (studiu funcțional de respirație externă) cu bronhodilatatoare pentru numirea unor tactici adecvate de tratament. Este firesc ca este necesar să se treacă teste de spută, sânge și fecale, precum și să se efectueze teste spirometrice și teste alergice.
Diagnosticul bolii la bătrânețe
Trebuie remarcat faptul că este dificil să se diagnosticheze un atac astmatic la vârstnici. Acest lucru se datorează în primul rând abundenței bolilor cronice care însoțesc astmul bronșic, "ștergând" imaginea ei. În acest caz, este necesar să se ia o istorie amănunțită, sputa și sânge, să se efectueze teste specifice pentru eliminarea bolilor secundare. În primul rând, diagnosticul de astm cardiac, detectarea bolii coronariene, însoțită de simptome de insuficiență ventriculară stângă.

În plus, se recomandă efectuarea unor metode funcționale pentru detectarea astmului bronșic, incluzând ECG, radiografia, măsurarea debitului maxim (în 2 săptămâni). Doar după ce toate măsurile de diagnosticare au fost finalizate este tratamentul simptomatic al astmului bronșic.
Diagnosticul astmului bronșic este posibil cu aceste simptome.

- Astmul atacuri cu exhalare grele, însoțite de rasele uscate ale plămânilor, care sunt auzite fără mijloace speciale (rales distant).
Atacurile tuse noaptea, care tulbura somnul.
Șuierături recurente.
Tuse șuierătoare și contactul cu un fel de iritant (fum de evacuare, fum de tutun, animale, parfumuri etc.).
Piepteni.
Deci, vom lua în considerare principalele metode de diagnosticare.
Spirografie - examinare și măsurare în timpul respirației volumului pulmonar cu sisteme informatice moderne cu afișare grafică. Semnele caracteristice ale diagnosticului sunt:
- reducerea volumului pulmonar
Ancheta trebuie efectuată de 3 ori. Datele obținute sunt comparate cu referința. Pe lângă modificările de mai sus cu exacerbarea astmului, această metodă înregistrează o creștere a volumului, precum și o capacitate pulmonară reziduală.
pneumotahograf - metoda de diagnostic constă în înregistrarea în sistemul cu două coordonate (debit - volum). Această metodă vă permite să diagnosticați o încălcare a patenței în bronhiile mici, medii și mari. Pentru obstrucția în principal în căile respiratorii centrale, adesea în bronhii mari, este posibilă o scădere a debitului expirator (afișată în partea inițială a curbei flux / volum).
Culoarea flowmetriei - măsurați viteza maximă a aerului atunci când expirați după inhalare (PSV). Astăzi, debitmetrele portabile sunt utilizate pe scară largă. Această metodă trebuie efectuată de trei ori pe zi după ce pacientul a luat bronhodilatatoare. Principala măsurare a PSV se efectuează dimineața după trezirea pacientului.Debitmetria de vârf poate fi efectuată ca într-un spital sub supravegherea unui specialist, precum și la domiciliu pentru pacienți. Acest lucru vă permite să monitorizați modul în care se desfășoară boala și ce cauzează exacerbarea bolii.
Acuratețea confirmării diagnosticului este caracterizată de următorii indicatori ai HRP (rata de ieșire de vârf):
- Creșterea cu 15% după 20 de minute la sfârșitul stimulanților beta pentru inhalare.
Date de laborator. Constatările laboratorului afectează în mare măsură confirmarea diagnosticului de astm (mai ales dacă boala este alergică în natură). Parametrii cei mai caracteristici de laborator sunt:
Analiza biochimică a sângelui - arată o creștere a nivelului de globule alfa și gamma, haptoglobină, seromucoid, acizi sialici și fibrină.
Analiza sputei - când se vor arăta eozinofilele, așa-numitele cristale Charcot-Leiden (cristale incolore incolore, formă ortorombică sau octaedrică pronunțată), spirale Kurshman (bucăți de spirală mucus, care sunt amprente ale bronhiilor reduse mici).
Diagnosticul >> astmul bronșic
Astm bronșic (astmul - respiratie grea, asfixiere) - este o boala cronica a sistemului respirator uman. Incidența astmului este de aproximativ 5% din populația totală a planetei. În Statele Unite, aproximativ 470.000 de spitalizări și peste 5.000 de decese asociate astmului bronșic sunt înregistrate anual. Incidența în rândul femeilor și bărbaților este cam aceeași.
Mecanismul bolii este stabilirea hipersensibilității bronhiilor pe fundalul unui proces inflamator cronic localizat la nivelul tractului respirator. Dezvoltarea astmului poate fi cauzată de diferiți factori: infecția persistentă a tractului respirator, inhalarea alergenilor, predispoziția genetică. Inflamația prelungită a căilor respiratorii (de exemplu, în cazul bronșitei cronice) conduce la modificări structurale și funcționale ale bronhiilor - îngroșarea stratului muscular, creșterea activității glandelor care secretă mucus etc. De alergeni, cel mai adesea provocând astm bronșic, praful acasă se poate acumula în covoare și perne chitinous shell microleschas și gândaci, păr de companie (pisici), polen de plante. Predispoziția genetică determină o sensibilitate crescută a bronhiilor la factorii descriși mai sus. Atacurile de astm pot fi declanșate de inhalarea aerului rece sau cald, de efort fizic, de situații stresante, de inhalare a alergenilor.
În ceea ce privește patogeneza, distingem două tipuri principale de astm bronșic: astmul alergic infecțios și astmul atopic. De asemenea, sunt descrise câteva forme rare de astm: astmul cauzat de efort fizic, astmul "aspirinei" cauzat de utilizarea cronică de aspirină.
În cazul astmului alergic, distingem două tipuri de răspuns de inhalare alergen: un răspuns imediat (imaginea clinică a astmului bronșic se dezvoltă la câteva minute după ce alergenul a intrat în bronhii) și un răspuns tardiv în care simptomele astmului se dezvoltă la 4-6 ore după inhalarea alergenului.
Metode suplimentare pentru diagnosticarea astmului bronșic
Este posibil un diagnostic preliminar de astm bronșic pe baza datelor clinice colectate utilizând metodele descrise mai sus. Determinarea unei forme specifice de astm bronșic, precum și stabilirea unor aspecte patogenetice ale bolii necesită utilizarea unor metode de cercetare suplimentare.
Cercetarea și diagnosticarea funcției respiratorii (funcția respiratorie, spirometrie) în cazul astmului bronșic, ele ajută la determinarea gradului de obstrucție a bronhiilor și a reacției lor la provocarea histaminei, acetilcolinei (substanțe care cauzează bronhospasm), a activității fizice.
În special, ele efectuează determinarea volumului expirator forțat într-o secundă (FEV1) și capacitatea vitală a plămânilor (VC). Raportul dintre aceste valori (indicele Tiffno) ne permite să judecăm gradul de permeabilitate bronșică.
Există dispozitive speciale care permit pacienților să determine volumul expirator forțat acasă. Controlul acestui indicator este important pentru tratamentul adecvat al astmului bronșic, precum și pentru prevenirea apariției convulsiilor (dezvoltarea unui atac este precedată de o scădere progresivă a FEV). FEV este determinat dimineața înainte de a lua bronhodilatatorul și după prânz după administrarea medicamentului. Diferența mai mare de 20% dintre cele două valori indică prezența bronhospasmului și necesitatea modificării tratamentului. FEV inferior sub 200 ml. dezvăluie bronhospasmul pronunțat.
Radiografia toracică - O metodă suplimentară de diagnosticare permite detectarea semnelor de emfizem (creșterea transparenței pulmonare) sau pneumoscleroza (proliferarea țesutului conjunctiv în plămâni). Prezența pneumococrozei este mai caracteristică astmului infecțios. În astmul alergic, modificările radiologice din plămâni (din atacurile de respirație) pot să lipsească mult timp.
Diagnosticul astmului alergic - este de a determina sensibilitatea crescută a organismului în raport cu anumite alergeni. Identificarea alergenului corespunzător și excluderea acestuia din mediul pacientului, în unele cazuri, poate vindeca complet astmul alergic. Pentru a determina starea alergică, se efectuează determinarea anticorpilor de tip IgE în sânge. Anticorpii de acest tip determină apariția simptomelor imediate în astmul alergic. O creștere a nivelului acestor anticorpi în sânge indică o reactivitate crescută a organismului. De asemenea, astmul se caracterizează printr-o creștere a numărului de eozinofile sanguine și în special a sputei.
Diagnosticul bolilor concomitente ale sistemului respirator (rinită, sinuzită, bronșită) ajută la obținerea unei idei generale despre starea pacientului și prescrie un tratament adecvat.
Prevenirea astmului

- Primar. Este potrivit doar pentru oamenii sănătoși. Sunt luate măsuri pentru a preveni dezvoltarea bolilor respiratorii și a alergiilor.
Secundar. Potrivit pentru cei care se află într-o stare de preajmă. Dacă aveți alergii sau părinți au astm, atunci această prevenire este pentru dvs.
Exercițiu pentru a îmbunătăți starea inimii și a plămânilor.
O modalitate foarte bună de a vindeca astmul și de a vă relaxa mintea și corpul este un tratament spa. Pentru a alege stațiunea potrivită, adresați-vă medicului dumneavoastră.
Video despre astmul bronșic - simptome, diagnostice și consecințe:
Diagnosticul astmului: studii de laborator și instrumentale
Astmul bronșic este un diagnostic clinic, adică medicul îl pune pe baza primelor plângeri, istoricului medical și a datelor examinării și cercetării externe (palpare, percuție, auscultare). Cu toate acestea, metodele suplimentare de cercetare oferă valoroase și, în unele cazuri, definirea informațiilor de diagnosticare, astfel încât acestea sunt utilizate pe scară largă în practică.
Diagnosticarea astmului bronșic utilizând metode suplimentare include teste de laborator și studii instrumentale.
Indicatori de laborator pentru astmul bronșic
Următoarele teste pot fi atribuite unui pacient cu astm:
- numărul complet de sânge
- test biochimic de sânge,
- analiza generală a sputei
- un test de sânge pentru a detecta IgE total,
- teste cutanate
- determinarea IgE specifică alergenului în sânge,
- puls oximetrie,
- test de sânge pentru gaze și aciditate,
- determinarea oxidului de azot în aerul expirat.
Desigur, nu toate aceste teste sunt efectuate pe fiecare pacient. Unele dintre ele sunt recomandate numai în cazul unei afecțiuni grave, altele - în cazul dezvăluirii unui alergen semnificativ și așa mai departe.
Numărul total de sânge este efectuat la toți pacienții. În astmul bronșic, ca și în orice altă boală alergică, se observă o creștere a numărului de eozinofile (EOS) din sânge de peste 5% din numărul total de leucocite. Eozinofilia în sângele periferic poate să apară nu numai la astm. Cu toate acestea, definiția acestui indicator în timp (din nou) ajută la evaluarea intensității unei reacții alergice, determină începutul unei exacerbări, eficacitatea tratamentului. Leucocitoza ușoară și o creștere a ratei de sedimentare a eritrocitelor pot fi detectate în sânge, dar acestea sunt semne opționale.
Analiza biochimică a sângelui la un pacient cu astm deseori nu evidențiază anomalii. La unii pacienți, există o creștere a nivelului de a2- și γ-globuline, seromucoide, acizi sialici, adică semne nespecifice ale inflamației.
Necesită efectuarea analizei sputei. Un număr mare de eozinofile se găsesc în el - celule implicate într-o reacție alergică. În mod normal, acestea sunt mai puțin de 2% din toate celulele detectate. Sensibilitatea acestui simptom este ridicată, adică se găsește la majoritatea pacienților cu astm, iar specificitatea este medie, adică, în plus față de astm, eozinofilele din spută se găsesc și în alte boli.
În sputa, spiralele Kurshman sunt adesea definite - tubule convoluate formate din mucusul bronșic în timpul bronhospasmului. Acestea sunt intercalate cu cristalele Charcot-Leiden - formațiuni care constau dintr-o proteină formată în timpul defalcării eozinofilelor. Astfel, aceste două semne indică o scădere a permeabilității bronhice provocată de o reacție alergică, observată adesea în astm.
În plus, prezența celulelor atipice caracteristice cancerului și Mycobacterium tuberculosis este evaluată în spută.

Un test de sânge pentru IgE total indică nivelul sanguin al acestei imunoglobuline, care este produs în timpul unei reacții alergice. Acesta poate fi îmbunătățit în multe boli alergice, dar cantitatea sa normală nu exclude astmul bronșic și alte procese atopice. Prin urmare, este mult mai informativ să determinăm în sânge anticorpii IgE specifici pentru alergenii specifici.
Pentru analiza IgE specifice, se folosesc așa-numitele panouri - seturi de alergeni, cu care reacționează sângele pacientului. Eșantionul în care conținutul de imunoglobulină va fi mai mare decât în mod normal (la adulți este de 100 U / ml) și va arăta un alergen semnificativ cauzal. Panourile folosite din lână și epiteliul diferitelor animale, alergene domestice, fungice, polen, în unele cazuri - alergeni de droguri și alimente.
Testele cutanate sunt, de asemenea, utilizate pentru identificarea alergenilor. Acestea pot fi efectuate la copii de orice vârstă și la adulți, nu sunt mai puțin informativi decât determinarea IgE în sânge. Testele cutanate s-au dovedit a fi în diagnosticul astmului ocupațional. Cu toate acestea, există riscul unei reacții alergice severe (anafilaxie) bruscă. Rezultatele probelor pot varia în funcție de medicamentele antihistaminice. Acestea nu pot fi efectuate cu alergii cutanate (dermatită atopică, eczeme).
Oximetria cu puls este un studiu efectuat cu ajutorul unui dispozitiv mic - un puls oximetru, care se pune de obicei pe degetul pacientului. Aceasta determină saturația arterială a oxigenului (SpO2). Cu o scădere a acestui indicator cu mai puțin de 92%, ar trebui efectuat un studiu al compoziției gazului și al acidității (pH) al sângelui. O scădere a nivelului de saturație a oxigenului din sânge indică insuficiență respiratorie severă și o amenințare la adresa vieții pacientului.Scăderea presiunii parțiale a oxigenului și creșterea presiunii parțiale a dioxidului de carbon, determinată la studierea compoziției de gaze, indică necesitatea ventilației artificiale a plămânilor.
În cele din urmă, definiția oxidului nitric în aerul expirat (FENO) la mulți pacienți cu astm arată o creștere a acestui indicator deasupra normei (25 ppb). Cu cât inflamația este mai puternică în căile respiratorii și cu atât este mai mare doza de alergen, cu atât este mai mare rata. Cu toate acestea, aceeași situație apare și în cazul altor boli pulmonare.
Astfel, metode speciale de laborator pentru diagnosticarea astmului sunt testele cutanate cu alergeni și determinarea nivelelor specifice ale sângelui din sânge.IgE.
Instrumente de cercetare instrumentale pentru astm
Metodele de diagnosticare funcțională a astmului bronșic includ:
- studiul funcției de ventilare a plămânilor, adică capacitatea acestui organism de a furniza cantitatea necesară de aer pentru schimbul de gaze,
- determinarea reversibilității obstrucției bronhice, adică reducerea permeabilității bronhiilor,
- detectarea hiperreactivității bronșice, adică tendința lor de spasm sub acțiunea stimulilor inhalatori.
Principala metodă de cercetare pentru astmul bronșic este spirometria sau măsurarea volumelor respiratorii și a debitelor de aer. Căutarea diagnostică începe, de obicei, cu aceasta chiar înainte de începerea tratamentului pacientului.
Principalul indicator analizat - FEV1, adică volumul expirator forțat într-o secundă. Pur și simplu puneți-vă, aceasta este cantitatea de aer pe care o persoană o poate expira rapid în decurs de o secundă. Cu bronhospasm, aerul părăsește tractul respirator mai încet decât într-o persoană sănătoasă, indicele FEV1 scăpând.

Examinarea funcției respiratorii
Dacă în timpul diagnosticului inițial nivelul FEV1 este de 80% sau mai mult din valorile normale, ceea ce indică un ușor curs de astm. Indicele, egal cu 60-80% din normă, apare în astm moderat, mai puțin de 60% - în cazuri severe. Toate aceste date sunt aplicabile numai situației de diagnostic primar înainte de începerea tratamentului. În viitor, ele nu reflectă severitatea astmului, ci nivelul controlului său. Persoanele cu astm controlat au spirometrie în intervalul normal.
Astfel, indicatorii normali ai funcției respiratorii nu exclud diagnosticul de "astm bronșic". Pe de altă parte, o scădere a permeabilității bronșice se găsește, de exemplu, în boala pulmonară obstructivă cronică (BPOC).
Dacă se detectează o scădere a permeabilității bronșice, atunci este important să aflați cât de reversibilă este. Natura temporară a bronhospasmului este o diferență importantă între astm bronșic și bronșită cronică și BPOC.
Deci, cu o scădere a FEV1 Testele farmacologice sunt efectuate pentru a detecta reversibilitatea obstrucției bronșice. Pacientului i se administrează medicamentul cu ajutorul unui inhalator cu aerosol cu doză măsurată, cel mai adesea 400 μg de salbutamol, iar spirometria este efectuată din nou după un anumit timp. Dacă FEV1 după utilizarea bronhodilatatoarelor a crescut cu 12% sau mai mult (în termeni absoluți, 200 ml sau mai mult), prezintă un test pozitiv cu un bronhodilatator. Aceasta înseamnă că salbutamolul eliberează eficient bronhospasmul într-un anumit pacient, adică are o obstrucție bronșică non-permanentă. Dacă FEV1 crește cu mai puțin de 12%, este un semn al îngustării ireversibile a lumenului bronhial și, dacă scade, aceasta indică un bronhospasm paradoxal ca răspuns la utilizarea unui inhalator.
Creșterea FEV1 după inhalarea salbutamolului de 400 ml și mai mult oferă încredere aproape totală în diagnosticul de "astm bronșic". În cazurile îndoielnice, poate fi prescrisă tratamentul cu glucocorticoizi inhalatori (beclometazonă, 200 mcg de 2 ori pe zi) timp de 2 luni sau chiar comprimate de prednison (30 mg / zi) timp de 2 săptămâni. Dacă se vor îmbunătăți indicii de permeabilitate bronșică după aceasta - aceasta este în favoarea diagnosticului de "astm bronșic".
În unele cazuri, chiar și cu FEV normală1 utilizarea salbutamolului este însoțită de o creștere a valorii acestuia cu 12% sau mai mult. Acest lucru sugerează o obstrucție bronșică ascunsă.
În alte cazuri, valoarea normală a FEV1 Pentru a confirma hiperreactivitatea bronșică se utilizează un test de inhalare cu metacolină. Dacă este negativ, acesta poate fi motivul excluderii diagnosticului de astm. În timpul studiului, pacientul inhalează doze crescânde ale substanței și se determină concentrația minimă, ceea ce determină o scădere a FEV1 cu 20%.
Alte teste sunt, de asemenea, utilizate pentru a identifica hiperresponsivitatea bronșică, de exemplu, cu manitol sau exerciții fizice. FEV toamna1 ca rezultat al utilizării acestor probe, 15% sau mai mult cu un grad ridicat de încredere indică astm bronșic. Exercitarea cu exercițiu (care durează 5-7 minute) este utilizat pe scară largă pentru a diagnostica astmul la copii. Utilizarea testelor provocatoare prin inhalare este limitată.
O altă metodă importantă de diagnosticare instrumentală a astmului și controlul tratamentului său este debitul maxim. Fiecare pacient cu această boală trebuie să aibă un debitmetru maxim, deoarece autocontrolul este baza unei terapii eficiente. Cu acest dispozitiv mic, determinați debitul de vârf expirator (PSV) - rata maximă la care pacientul poate expira aerul. Acest indicator, precum și FEV1, reflectă direct permeabilitatea bronhiilor.

Debitmetru maxim - aparatul necesar pentru fiecare pacient
PSV poate fi determinat la pacienții cu vârsta de 5 ani. La determinarea HRP, se fac trei încercări, cel mai bun indicator fiind înregistrat. Măsurați valoarea indicelui dimineața și seara din fiecare zi și, de asemenea, evaluați variabilitatea acestuia - diferența dintre valorile minime și maxime obținute în timpul zilei, exprimată ca procent din valoarea maximă pe zi și măsurată în medie pe 2 săptămâni de observații regulate. Pentru persoanele cu astm, variabilitatea sporită a PSV este mai mare de 20%, cu patru măsurători în timpul zilei.
Indicele PSV este utilizat în principal în cazul persoanelor cu un diagnostic stabilit. Ajută la menținerea astmului sub control. În timpul observațiilor, se determină indicatorul maxim optim pentru acest pacient. Dacă există o scădere la 50 - 75% din cel mai bun rezultat - aceasta indică o agravare crescândă și necesitatea de a crește intensitatea tratamentului. Cu o scădere a PSV la 33-50% din cel mai bun rezultat pentru pacient, se diagnostichează o exacerbare severă și, cu o scădere mai semnificativă a ratei, există o amenințare la adresa vieții pacientului.
Indicatorul PSV, determinat de două ori pe zi, trebuie înregistrat într-un jurnal, care este adus la fiecare întâlnire cu un medic.
În unele cazuri, se efectuează examinări instrumentale suplimentare. Radiografia plămânilor se efectuează în astfel de situații:
- prezența emfizemului sau a pneumotoraxului,
- probabilitatea de pneumonie
- exacerbare, care prezintă pericolul pentru viața pacientului,
- eșecul tratamentului,
- necesitatea ventilației artificiale a plămânilor,
- diagnosticul neclar.
Copiii sub 5 ani folosesc bronhofonografie computerizată, o metodă de cercetare bazată pe evaluarea zgomotului respirator și permit detectarea unei scăderi a permeabilității bronșice.
Dacă este necesar, diagnosticul diferențial cu alte boli efectuează bronhoscopie (examinarea arborelui bronșic cu un endoscop pentru cancerul bronșic suspectat, corp străin al tractului respirator) și tomografia computerizată a toracelui.
Cum se efectuează studiul funcției respiratorii:
""
 Dispnee sau atacuri de astm. Un astfel de fenomen poate fi observat în timpul efortului fizic sau într-o stare de odihnă completă, dacă pacientul inhalează particule de alergeni. Chiar și o schimbare bruscă a temperaturii aerului poate provoca un atac. Astfel de atacuri sunt greu de prezis, acestea apar de obicei spontan.
Dispnee sau atacuri de astm. Un astfel de fenomen poate fi observat în timpul efortului fizic sau într-o stare de odihnă completă, dacă pacientul inhalează particule de alergeni. Chiar și o schimbare bruscă a temperaturii aerului poate provoca un atac. Astfel de atacuri sunt greu de prezis, acestea apar de obicei spontan. forță oscilometrică puls,
forță oscilometrică puls,

