
Cancerul de col uterin este unul dintre cele mai frecvente neoplasme maligne la femei, cauzând mai mult de o jumătate de milion de cazuri noi de boală în fiecare an în lume. În Rusia, astfel de cazuri, potrivit statisticilor, aproximativ 14-16 la 100.000 de locuitori. Din păcate, adesea, tumora este detectată în etapele ulterioare, când șansele de recuperare sunt mici. În timp ce în arsenalul medicinii moderne există toate mijloacele pentru a nu diagnostica doar cancerul uterin în timp, ci pentru a face față bolii.
Ce este cancerul de col uterin? Korolenkova LI: Cancerul uterin este o boală a tractului genital feminin, care se caracterizează prin apariția unei tumori maligne pe nivelul colului uterin (partea care se află între vagin și corpul uterului). Cancerul uterin, din păcate, un cancer destul de frecvent în rândul femeilor tinere cu vârste cuprinse între 15 și 39 de ani. Trebuie remarcat faptul că formarea cancerului de col uterin este un proces lung care progresează în timp. Acest lucru vă permite să diagnosticați boala în stadiile incipiente, înainte de cancerul uterin invaziv, în care celulele alterate cresc adânc în țesutul cervical și chiar în organele vecine. De regulă, acest lucru este precedat în decurs de 8-10 ani de dezvoltarea condițiilor precanceroase - neoplaziile intraepiteliale cervicale (CIN), care nu afectează bunăstarea și soarta unei femei. Dacă ne imaginăm gradările de formare a tumorii, atunci mai întâi există plămânii precanceroși și leziunile intraepiteliale moderate (CIN I și II), iar acum gradul III (CIN III) este forma zero a cancerului de col uterin. Dacă nu este tratată, procesul de mai mulți ani se ridică prin faltele canalului cervical și adânc în colul uterin, capturând din ce în ce mai multe zone noi. Creșterea dimensiunii, tumora poate să germineze dincolo de uter în organele vecine (vezică, rect), precum și să metastazeze prin limf și sânge ("proiecții" de cancer în ganglionii limfatici și în alte organe). Tratamentul în aceste cazuri este mult mai dificil și ineficient.
Și care este cauza principală a cancerului de col uterin? Korolenkova LI: Astăzi se știe că infecția papilomavirusului uman (HPV) cu un risc oncogen ridicat contribuie la dezvoltarea cancerului uterin. De regulă, acestea sunt cele 16 sau 18 tipuri care sunt cele mai comune. Pe "conștiința" lor, mai mult de 70% din toate cazurile de cancer de col uterin. Dar aceasta nu înseamnă că dacă se detectează o infecție, atunci femeia se va îmbolnăvi. Cancerul de col uterin se poate dezvolta numai în unități pe fundalul unei infecții virale persistente, adică dacă virusul este redeterminat mai mult de 2-3 ani după detectarea inițială. Majoritatea cazurilor de infecție cu HPV (aproximativ 90%) se termină în auto-vindecare din cauza funcțiilor de protecție ale corpului. Cu persistență, numai 10% dezvoltă CIN în grade diferite, dintre care majoritatea leziunilor ușoare se regresează în mod spontan. Infecția cu papilomavirus, care cauzează adesea cancer uterin la femei, este transmisă sexual în procesul de contact direct al organelor mucoase. În sângele acestui virus nu se întâmplă. În organismul masculin, virusul nu poate provoca nici o boală și nici condilomul, dar rămâne timp de ani și infectează femeile sănătoase.
Pentru a înlătura îndoielile și pentru a se asigura de sănătatea proprie despre cancerul uterului, este mai înțelept ca o femeie să treacă așa-numitul test de zi. Testul Digen (Daigen) este o analiză cantitativă pentru 13 tipuri de HPV cu risc ridicat. În ciuda prezenței unor urme ale virusului în colul uterin, acesta este pozitiv numai la concentrații clinice semnificative ale virusului.Folosind testul, puteți exclude, în primul rând, pacienții care au suferit singură infecția fără a provoca neoplazie severă (au un test negativ) și, în al doilea rând, evaluați eficacitatea tratamentului prin schimbarea încărcării virale (cantitatea de virus în țesutul colului uterin). La pacienții de sex feminin cu cancer de col uterin preinvaziv și microinvaziv, testul daygen este întotdeauna pozitiv și are o încărcătură virală semnificativă. Dacă operația de îndepărtare a cancerului uterului are succes, testul va fi negativ.
Care sunt principalele simptome ale cancerului uterin? Korolenkova LI: viclenia bolii este că cancerul de col uterin este asimptomatic și pentru o lungă perioadă de timp practic nu se manifestă, nu este detectat atunci când este văzut în oglinzi sau arată ca o pseudo-eroziune obișnuită. Perioada precanceroasă poate dura până la 10 ani înainte ca procesul să intre în etapa invazivă (canceroasă). În stadiul inițial, boala poate fi detectată numai prin rezultate anormale ale frotiurilor, un test pozitiv pentru HPV (papilomavirus uman) sau colposcopie. Cu toate acestea, trebuie să fiți atenți dacă a apărut descărcare sângeroasă sau leucoree cu un mic amestec de sânge din vagin în timpul contactului sexual. O tumoare în creștere poate stoarce plexul nervos al pelvisului și poate provoca dureri în sacrum, partea inferioară a spatelui și partea inferioară a abdomenului, precum și în spate și picioare. O creștere suplimentară a tumorii este însoțită de dezintegrarea ei cu apariția unui lichid abundent mai alb, cu un miros neplăcut.
Se pare că în primele etape este posibilă detectarea cancerului uterin doar întâmplător? Korolenkova LI: În multe țări există un screening organizat de stat care permite detectarea bolii la etapa CIN. În acest scop, se utilizează citologie, adesea combinată cu testarea HPV. Studiile sunt efectuate în număr mare și acoperă majoritatea absolută a femeilor de la 20 la 65 de ani: până la 50 de ani - la fiecare 3 ani, după 50 de ani - la fiecare 5 ani. Testarea simultană pentru HPV poate crește șansa de a detecta o boală.
Examinarea colului uterin și mucoasei în oglinzi. 2 Obținerea unui examen citologic pentru a căuta celule anormale și canceroase sub microscop. Unul dintre testele comune este testul Papanicolaou sau PAP. Este important ca frotiu să nu fie reprezentat numai de mucus, ci să conțină celule epiteliale, deci materialul trebuie luat cu perii speciale. Astăzi, există o nouă tehnologie de cercetare citologică - lichidă, când mai multe frotiuri pot fi obținute dintr-o "răzuire" simultan pentru studii suplimentare de HPV și markeri tumorali în ele. 3Colposcopie (simplă) - examinarea membranei mucoase a vaginului și a colului uterin, utilizând un dispozitiv optic. Cu versiunea extinsă a studiului, partea vaginală a colului uterin este tratată cu o soluție 3% de acid acetic, care provoacă edemul epiteliului anormal (devine alb vitros). Ceea ce contează este rata la care se produce umflarea și durata. Cu cât trece mai mult timp după expunerea la acidul acetic, cu atât este mai gravă deteriorarea. 4 O biopsie limitată este folosită din ce în ce mai puțin frecvent - o examinare histologică a unei zone mici, care nu reflectă întotdeauna în mod corect gradul de deteriorare obținut. În întreaga lume, se extinde din ce în ce mai mult excizia electrosurgicală a întregii zone în care se dezvoltă procesul tumorii sau conizarea, fiind cea mai completă măsură diagnostică și terapeutică cu studiul întregului epiteliu anormal. Destul de des, procesul neoplazic se găsește în timpul sarcinii dorite, când mama în așteptare vine la clinica antenatală pentru a se înregistra.
Cauzele cancerului de col uterin și tipurile acestora
Știința modernă a demonstrat în mod fiabil că cancerul de col uterin este cauzat de prezența virusului papilomavirus uman în corpul femeii.Desigur, acest lucru nu înseamnă că absolut orice femeie care se îmbolnăvește de HPV trebuie să se confrunte cu cancer de col uterin. De regulă, prezența tipurilor de papilomavirus uman 16, 18 și 31 duce la dezvoltarea bolilor oncologice.
De altfel, acest act a constituit baza teoriei că cancerul de col uterin poate fi transmis sexual. Faptul este că în timpul actului sexual neprotejat, papillomavirusul uman poate fi transmis, inclusiv tipul care poate duce la apariția cancerului de col uterin. De aceea, femeile care sunt active sexual, cu schimbări frecvente de parteneri sexuali, sunt mult mai predispuse decât altele.
Doctorii - ginecologi și oncologi știu astăzi două tipuri de cancer de col uterin. În cele mai multe cazuri - aproximativ 80% - neoplasmul malign de cancer se dezvoltă din epiteliul scuamos al cervixului. În restul de 20% din toate cazurile de cancer de col uterin, un neoplasm malign se dezvoltă din acele celule care sunt responsabile pentru producerea mucusului cervical. Acest fenomen se numește adenocarcinom cervical.
Cum se dezvoltă această patologie a colului uterin?
Cancerul de col uterin are o caracteristică caracteristică - dezvoltarea acestuia necesită boli anterioare ale colului uterin, o femeie cu gât sănătos nu va avea niciodată un neoplasm malign. Apropo, cel mai bun mod de a preveni dezvoltarea cancerului de col uterin astazi este prevenirea diferitelor afectiuni ginecologice. Există mai multe boli ale colului uterin care conduc cel mai adesea la dezvoltarea unui neoplasm malign:
- Eroziunea colului uterin. Această boală este una dintre cele mai frecvente boli ale colului uterin. Din fericire, această patologie rareori duce la apariția cancerului de col uterin. Cu toate acestea, în cazul în care eroziunea nu este tratată, există un anumit risc.
- Neoplazie intraepitelială cervicală. În formă abreviată, această boală la doctori se numește CIN. Doctorii se referă la acest termen ca o condiție a unei femei în care există celule anormale în colul uterin care încep să se dividă necontrolat, astfel încât există un risc foarte mare ca acestea să se transforme în timp într-o tumoare malignă.
Doctorii disting trei etape ale acestei patologii. Primele două etape pot fi tratate cu succes - de aceea este atât de important să solicitați asistență de la un medic, un ginecolog, la timp. Dacă se pierde timpul, boala va intra în a treia etapă, care, în esența sa, nu este altceva decât stadiul inițial al cancerului de col uterin. După terminarea celor trei etape ale stării precanceroase, tumora malignă va începe să crească profund în cervix, afectând treptat toate zonele sale noi.
Dacă maligna cervicală nu este diagnosticată în timp util, neoplasmul va crește în mod constant, germinând în organele vecine - cel mai adesea în rect și vezică. Dar chiar și acest lucru nu este toate pericolele - celulele canceroase tind să penetreze sângele, și cu răspândirea actuală în organism. Astfel, metastazele pot apărea în aproape orice organ, în funcție de locul pe care îl iau celulele canceroase.
Desigur, întregul proces nu are loc într-o săptămână sau o lună - de regulă, durează câțiva ani, deși, desigur, apar uneori excepții. Dar chiar și în aceste cazuri, de la stadiul inițial până la dezvoltarea cancerului de col uterin durează cel puțin șase luni. Acesta este motivul pentru care examenele preventive regulate cu un ginecolog sunt cel mai bun mod de a vă proteja sănătatea.
Această măsură va contribui la detectarea acestei patologii în primele etape ale dezvoltării acesteia, ceea ce înseamnă că șansele de recuperare completă a unei femei vor fi foarte, foarte ridicate.La urma urmei, diagnosticul precoce și tratamentul la timp sunt aliați fideli ai medicului în lupta împotriva tumorilor maligne.
Simptome ale bolii cervicale
Adesea, neoplasmul malign al cervixului are loc fără nici o manifestare externă și simptome ale bolii pentru o perioadă foarte lungă de timp. În acest stadiu, este posibil să se detecteze întâmplător un neoplasm malign, în timpul unei examinări de rutină sau în cazul în care femeia a mers la un ginecolog din orice alt motiv. Cu toate acestea, în cazul în care boala nu este diagnosticată pentru o lungă perioadă de timp, tumora malignă continuă să crească în dimensiune și, în consecință, deja în mare măsură perturbă funcționarea normală a sistemului reproducător și a corpului femeii ca întreg. Și femeia are următoarele simptome de col uterin:
- Sângerări de la organele genitale
Unul dintre primele simptome pe care o femeie le prezintă un neoplasm malign al colului uterin în corpul unei femei este apariția unei secreții sângeroase din vagin. Și să acorde o atenție - nu este vorba despre secrețiile uterine, ci despre așa-numitul contact. Sângele este eliberat după actul sexual, din cauza rănirii colului uterin, ale cărui țesuturi sunt afectate de o tumoare malignă și sunt foarte sensibile la cea mai mică atingere. Cu toate acestea, în unele cazuri extrem de rare, sângerarea de la organele genitale ale unei femei poate începe brusc, fără influențe externe. Cu toate acestea, în acest caz, ele nu sunt aproape niciodată excesiv de abundente.
- Descărcări vaginale specifice
În plus față de sângerarea în cazul cancerului de col uterin, pot apărea secreții foarte specifice care au o culoare galbenă transparentă. Partea principală a acestui lichid excretat este leucocitele, care sunt produse de corpul femeii pentru a lupta împotriva celulelor maligne. În mod corect, trebuie remarcat faptul că este puțin probabil ca femeia să le distingă de secreția vaginală normală, dar le va fi ușor pentru ginecolog să le recunoască.
- Senzații de durere
În unele cazuri, femeile care au un neoplasm malign la nivelul colului uterului, notează durerea în sacrum și coloanei vertebrale, în abdomenul inferior. În plus, o durere foarte puternică în timpul actului sexual este observată de aproape toate femeile bolnave. Cu toate acestea, sindromul durerii nu poate fi unul dintre principalele simptome ale cancerului de col uterin, deoarece însoțește un număr foarte mare de alte boli, uneori chiar fără profil ginecologic.
- Umflarea vulvei și a extremităților
În cazul în care boala continuă să progreseze, de multe ori o femeie se plânge la doctor despre edemul regulat al extremităților inferioare și organelor genitale externe. Aceste edeme apar datorită faptului că tumorile maligne formează metastaze, care se află în ganglionii limfatici pelvieni și vasele de sânge mari și blochează vasele de sânge mari ale extremităților inferioare.
- Formarea fistulei
Pe măsură ce boala progresează, fistulele formează adesea găuri între vezică, vagin și rect, care comunică între ele. Această patologie afectează uneori funcționarea tuturor organelor din pelvisul mic.
- Întârzierea în fluxul normal de urină
În cazul în care metastazele unei tumori maligne comprimă uretele și ganglionii limfatici mari pot opri parțial sau complet rinichii, ducând la hidronefroză. Din cauza acestei patologii, în absența asistenței medicale de urgență, otrăvirea generală a corpului cu deșeuri, care nu sunt îndepărtate din corpul unei femei bolnave, se dezvoltă foarte repede.
- Infecții purulente ale tractului urinar
În plus față de retenția urinară, complicațiile descrise mai sus duc adesea la faptul că o femeie bolnavă dezvoltă o infecție bacteriană severă a tractului urinar. Pacientul apare în sânge cu un amestec de sânge și puroi. Având în vedere că în această etapă a bolii sistemul imunitar al femeii este aproape suprimat, în absența asistenței medicale imediate, riscul decesului unei femei este foarte mare.
- Umflarea unui membru
În unele cazuri, există o umflare a membrelor inferioare pe o parte. Aceasta se întâmplă în ultimele etape ale bolii, datorită prezenței metastazelor în ganglionii limfatici ai pelvisului, care stoarcă vasele mari de sânge.
Diagnosticul cancerului de col uterin
Așa cum sa afirmat mai sus de mai multe ori, cancerul de col uterin este cel mai adesea diagnosticat fie în timpul unei examinări de rutină, fie dacă o femeie se întoarce pentru ajutor unui ginecolog cu plângeri asupra simptomelor de mai sus. Pentru a diagnostica cancerul de col uterin, medicii folosesc următoarele metode de diagnosticare:
- Examen ginecologic cu ajutorul oglinzilor
De regulă, pentru prima dată, medicul atrage atenția asupra modificării stării membranei mucoase uterine, care este tipică pentru cancer, în timpul examinării colului uterin, cu ajutorul oglinzilor. De fapt, această metodă de diagnostic este cea mai simplă și fără durere, în plus, este absolut disponibilă pentru fiecare medic, chiar dacă biroul său nu este echipat cu echipament suplimentar.
- Testul Papanicolau
Un alt nume pe care această metodă de diagnosticare îl are este testul Papanicolau. Consta in studierea sub microscop a frotiurilor luate din doua zone - din canalul cervical si din membrana mucoasa a colului uterin. Acest test este foarte popular datorită informativității sale - vă permite să identificați nu numai prezența sau absența celulelor canceroase în cervix, ci chiar și o afecțiune precanceroasă - neoplazia intraepitelială cervicală, care a fost deja menționată mai sus.
Acest test aparține grupului de screening și, prin urmare, trebuie făcut cu toate femeile, fără excepție, indiferent de ce a determinat vizita la ginecolog. Prin urmare, în nici un caz nu ar trebui să refuzi să-l țineți, dacă medicul vă oferă acest lucru. O femeie nu simte nici un sentiment dureros sau chiar neplăcut în timp ce ia frotiuri.
- colposcopie
În cazul în care un medic are îndoieli, cel mai probabil va efectua o examinare suplimentară a membranelor mucoase ale cervixului și vaginului, utilizând un dispozitiv optic special - un colposcop. Acest tip de cercetare se numește colposcopie. În timpul acestui studiu, medicul va examina cu atenție starea membranei mucoase a colului uterin, acordând o atenție deosebită acelor zone care îi par să fie cele mai suspecte.
- Biopsie de col uterin
Ultima etapă finală de diagnosticare a cancerului de col uterin este o biopsie. Esența acestui studiu este de a colecta o cantitate mică de țesut cervical, care este ulterior studiat cu atenție sub microscop. Acest studiu este efectuat tuturor femeilor, fără excepție, în care medicul suspectează cancerul de col uterin.
- Urografia intravenoasă
Urografia intravenoasă este prescrisă femeilor care suferă de cancer de col uterin pentru a determina utilitatea sistemului urinar și, în special, a rinichilor. O tumoare maligna a colului uterin, pe masura ce creste, adesea stoarce ureterele in mare masura. Ca rezultat al acestei compresii, rinichii pot fi afectați.
- Rectoscopie și cistoscopie
Aceste tipuri de studii ale rectului și vezicii urinare sunt necesare pentru a investiga în continuare starea rectului și a vezicii urinare, care sunt cel mai adesea afectate de metastaze.
Etapele cancerului de col uterin
Deci, în cursul diagnosticului primar, medicul a determinat prezența unui cancer de col uterin la femeie.După aceea, pentru a găsi regimul optim de tratament, medicul trebuie să stabilească cu exactitate stadiul de dezvoltare a cancerului de col uterin. Acest lucru va necesita o serie de studii suplimentare, cum ar fi examinarea cu raze X a pieptului, examinarea cu ultrasunete a organelor situate în cavitatea abdominală și cavitatea mică pelviană. În unele cazuri, poate fi necesară tomografie computerizată.
Medicii clasifică cancerul de col uterin al mamei în funcție de gradul de dezvoltare a bolii în funcție de mai multe etape:
- Prima etapă a bolii. În prima etapă a cancerului de col uterin, un neoplasm malign este localizat exclusiv în cervixul unei femei. Tratamentul inițiat în acest stadiu al bolii este cel mai eficient. Aceasta permite un prag de supraviețuire de cinci ani la aproximativ 90% din toți pacienții de sex feminin.
- A doua etapă a bolii. În cea de-a doua etapă a cancerului de col uterin, neoplasmul malign este mai mare decât în primul, dar încă nu ajunge la pereții micului pelvis. În acest stadiu al bolii, tratamentul este, de asemenea, destul de eficient, dar, desigur, șansele unui prag de supraviețuire de cinci ani sunt puțin mai mici - aproximativ 60% din toate femeile care se îmbolnăvesc.
- A treia etapă a bolii. Această etapă a cancerului este caracterizată prin prezența unei tumori maligne, care afectează nu numai cervixul în sine, ci și cea mai mică treime a vaginului. În această etapă a bolii, supraviețuirea de cinci ani apare la doar 35% din toate femeile.
- A patra etapă a bolii. Această etapă a cancerului de col uterin este ultima și cea mai gravă. În această etapă de dezvoltare a bolii, regiunea malignă părăsește pelvisul, afectând rectul sau vezica urinară. În plus, în această etapă a bolii, apar adesea metastaze, care afectează alte organe ale corpului, situate la o distanță considerabilă de concentrarea imediată - colul uterin. Din păcate, dacă tratamentul bolii începe doar în această etapă, pragul de supraviețuire de cinci ani este minim - nu mai mult de 10% din toate femeile.
Mai sus, sa menționat în mod repetat noțiunea de "supraviețuire pe cinci ani". Acest termen este utilizat de oncologi. Acesta indică prognosticul pentru tratamentul unei tumori maligne. Această prognoză se bazează pe una credibil stabilită că în cazul în care, timp de cinci ani de la terminarea tratamentului, o persoană bolnavă nu are recidivă, are toate șansele de a nu fi nevoit să se confrunte cu reapariția acestui cancer. La expirarea acestei perioade, persoana bolnavă le consideră pe deplin recuperate.

Tratamente pentru cancerul de col uterin
Metodele și tehnicile pentru tratarea cancerului de col uterin depind de mai mulți factori majori. În primul rând, depinde mult de starea individuală a corpului și de caracteristicile de sănătate ale fiecărei femei bolnave specifice. Pacientul trebuie să fie pregătit pentru faptul că este puțin probabil să se întâlnească cu medicul - oncolog.
Împreună cu un examen ginecologic, o femeie bolnavă va trebui să se supună unei întregi serii de examinări și teste care le vor oferi medicilor o imagine completă și cea mai exactă a stării lor generale de sănătate, prezența și amploarea leziunilor altor organe interne. Fără o imagine completă, alegeți un tratament adecvat și eficient, care va fi, de asemenea, cel mai benign pentru alte organe.
În al doilea rând, o mare măsură în determinarea metodei de tratament depinde de stadiul de dezvoltare a tumorii maligne. În primele două etape ale cancerului de col uterin, medicii se limitează, cel mai adesea, la îndepărtarea completă a corpului uterului și a apendicelor acestuia și a colului uterin. Adesea, această măsură este suficientă pentru a elimina complet boala. Cu toate acestea, aș dori să reamintesc încă o dată că acest tratament este eficient numai în primele două etape.
În același caz, în cazul în care tumoarea malignă este mai mare și boala se află în faza a treia-a patra, pe lângă îndepărtarea completă a colului uterin, corpul și accesoriile uterului, oncologii efectuează chimioterapie, care este concepută pentru a suprima creșterea și activitatea vitală a celulelor canceroase.
Este, probabil, lipsit de sens să vorbim în detaliu despre modul în care este efectuată chimioterapia, precum și despre principiile efectului acesteia asupra organismului. Doctorii studiază la institut timp de șase ani, deci este puțin probabil ca această problemă să fie rezolvată în cadrul acestui articol. Principalul lucru pe care o femeie trebuie să-l amintească este că cancerul de col uterin este detectat mai devreme, cu atât sunt mai mari șansele de a supraviețui femeii și de a-și continua viața.
Prevenirea cancerului de col uterin
Desigur, ginecologii aud de multe ori o femeie care întreabă dacă este posibil să prevină dezvoltarea cancerului de col uterin. Și aceasta este o întrebare destul de rezonabilă, pentru că pentru a preveni boala sau pentru a fi vindecată în primele etape ale dezvoltării este mult mai ușor decât să tratezi o formă neglijată de malignitate.
Doctorii numesc trei metode principale pentru prevenirea dezvoltării cancerului de col uterin:
- Vizite regulate la ginecolog. O femeie aflată în vârstă reproductivă ar trebui să efectueze o examinare ginecologică preventivă de două ori pe an. Iar o dată pe an, trebuie să se efectueze un test de tip pap. Astfel de măsuri preventive vor ajuta la identificarea în stadiile incipiente ale bolii nu numai a unei tumori canceroase a colului uterin, ci și a unui număr suficient de mare de alte boli ale sistemului reproducător feminin, care, din păcate, există un număr destul de mare.
- Protecția împotriva sarcinii nedorite. Conform numeroaselor observații ale ginecologilor și oncologilor, printre femeile care au prezentat cancer de col uterin, două din trei femei au avut o istorie de două sau mai multe avorturi artificiale de sarcină. De aceea este atât de important să se protejeze în mod fiabil pentru a preveni apariția unei sarcini neplanificate și nedorite. Și rețineți că fiecare avort ulterior crește riscul de apariție a unei tumori maligne de col uterin cu aproximativ 8%.
- Vaccinarea împotriva infecției cu papilomovirus. După cum sa menționat deja, una dintre cele mai frecvente cauze ale cancerului de col uterin este papilomavirusul. Astăzi, ginecologii recomandă ca toate fetele, fetele și femeile tinere să fie vaccinate de la el. Această vaccinare va reduce riscul de complicații cu aproximativ 8 ori.
Sperăm că, după citirea acestui articol, aveți o cunoaștere de bază a simptomelor cancerului de col uterin, care sunt principiile de bază ale tratamentului acestei patologii și cum puteți reduce riscul dezvoltării acestei patologii. La urma urmei, îngrijirea sănătății este în primul rând sarcina femeii însăși. Și medicii - numai asistenți și aliați în lupta pentru sănătatea și viața femeilor.
15 posturi
Statisticile arată că, printre tumorile maligne la femei, cancerul de col uterin se situează pe locul patru (după stomac, piele și cancer la sân), iar în ceea ce privește mortalitatea, este al doilea. Se întâmplă la vârsta de 40-60 de ani, dar în ultimul timp, cancerul de col uterin a început să apară la femei sub 40 de ani care au suferit o sarcină.
Principalele metode de tratare a cancerului de col uterin sunt chirurgicale și combinate, iar ultima este cea mai eficientă. Dependența rezultatelor asupra secvenței de aplicare (înainte sau după operație) și modul de fracționare a dozei nu a fost clarificată. Volumul limfadenectomiei iliace, una dintre etapele de histerectomie pentru Wertheim, nu este justificată clinic.
Utilizarea unei metode pur chirurgicale în tratamentul acestei boli este limitată numai de stadiile incipiente ale bolii, ceea ce este rar întâlnit în practica clinică.De obicei, cancerul apare în stadiul de invazie a tumorii profunde în stroma, ceea ce face ca metoda chirurgicală să fie ineficientă.
Radioterapia permite evitarea traumatizării inerente metodei chirurgicale, care este deosebit de importantă pentru tratamentul bolii la femeile tinere.
Cu toate acestea, eficacitatea tratamentului bolii depinde nu numai de metoda utilizată, ci și de diagnosticarea completă în timp util a acestei boli.
Diagnosticul și tratamentul cancerului de col uterin vor fi discutate schematic mai jos.
Etiologie și patogeneză
In aparitia cancerului de col uterin acordă o mare importanță pentru așa-numitele boli care stau la baza, care includ vsegiperplasticheskieprotsessy la nivelul colului uterin: diskeratoza (leucoplazie, akantopapillomatoz, erythroplakia), hiperplazie glandulară-musculară (papilar sau follikulyarnayaeroziya, hipertrofie foliculară). Displazia este considerată o boală precanceroasă. Etapa inițială este displazia minimă a epiteliului cervical, în care proliferarea anormală a celulelor epiteliale apare în a treia treime a epiteliului. În majoritatea cazurilor, astfel de modificări sunt reversibile spontan și epiteliul revine la normal, dar displazia mai severă cu proliferare anormală, acoperind 2/3 din adâncimea epiteliului, se dezvoltă cel mai adesea în carcinom in situ, unde toate straturile de celule au deja o structură anormală. După ce celulele canceroase trec membrana de bază și încep să se prolifereze în stria organului, începe etapa invazivă a cancerului.
Astfel de semne ca proliferarea atipică a elementelor țesutului, cursul cronic, constanța simptomelor, rezistența la metode conservative de tratament, recurența după excizia chirurgicală sunt caracteristice bolilor precanceroase.
Cancerul de col uterin se dezvoltă cel mai adesea din epiteliul părții vaginale a canalului cervical. În acest sens, există două forme histologice - carcinomul cu celule scuamoase (planocellulare carcinom) și carcinomul glandular (adenocarcinom).
Clasificarea propusă de A. I. Serebrov (1962) se bazează pe principiul genetic, conform căruia primul grup include cancer epidermal, al doilea - cancer de epiteliu mullerian, în al treilea - cancer de la rudimente embrionare (cursul lui Gartner). K. cancerul epidermic se referă la keratinizări, non-keratinizări și slab diferențiate. Din epiteliul Muller apare adenocarcinom sau formă glandulară solidă.
Țara noastră a adoptat clasificarea clinico-anatomică internațională a cancerului de col uterin pe etape:
Etapa I: tumora este limitată la colul uterin,
a) tumoarea infiltrează parametrul din una sau ambele părți, fără a se deplasa la peretele pelvian (varianta parametrică);
b) cancerul infiltrează vaginul fără a trece la cea de-a treia (varianta vaginală)
c) cancer endotelial, rulare pe corpul uterului (varianta uterina).
a) infiltrarea tumorală unilaterală sau bilaterală a pereților pelvieni Nu există spațiu liber între tumoare și peretele pelvin (varianta rectală), la examenul rectal,
b) infiltrarea tumorală a treimii inferioare a vaginului (varianta vaginală);
c) metastazele izolate în apropierea peretelui pelvin cu cancer de col uterin primar relativ mic sunt palpate (etapa III - metastaze pelvine izolate).
a) tumora invadează vezica urinară, confirmată prin cistoscopie sau fistula (stadiul IV - vezica urinară):
b) tumora creste in rect (stadiul IV - rect),
c) tumora merge dincolo de zona pelviană, există metastaze îndepărtate.
În 1950, Congresul Internațional de Obstetrici și Ginecologi a inclus etapa "O" în clasificarea sistemului circulator - așa-numita etapă pre-invazivă a cancerului (cancer in situ). Din punct de vedere morfologic, acesta este un proces malign al epiteliului scuamos al colului uterin, fără invazie în organele și țesuturile adiacente.În cazul cancerului in situ, apar modificări în celulele tuturor straturilor epiteliului (întreruperea locului celular, pierderea polarității, hipercromatoza nucleului, o relație anormală între nucleu și citoplasmă, creșterea numărului de mitoză cu celule atipice, modificări ale formei și dimensiunii nucleului). Epiletul modificat poate invada stratul glandular și chiar îl poate înlocui, dar niciodată nu se rupe prin membrana de bază. Carcinomul in situ poate să nu se manifeste mult timp. Cu toate acestea, poate intra în stadiul de infiltrare, rămâne neschimbată pentru o lungă perioadă de timp și, în cele din urmă, poate dispărea spontan. Cancerul chaschevsegopreinvazin este detectat la femeile cu eroziuni, endoceriocite, leucoplazie. În mod deosebit, este necesar să se facă un diagnostic în timpul sarcinii, când cancerul epiteliului datorat influențelor hormonale poate fi luat pentru cancer. Ultima clasificare a Federației Internaționale a Obstetricienilor și Ginecologilor (FIGO) din 1987 include trepte puțin diferite (vezi tabelul 1).
Tabelul nr. 1. Clasificarea clinică a carcinomului cervical pentru prognoza și alegerea tratamentului.
Carcinom in situ, cancer intraepitelial
Carcinomul strict limitat la colul uterin (răspândit în corpul uterului trebuie neglijat)
Carcinom preclinic (diagnosticat numai microscopic)
Invazia stroma minimă vizibilă într-un microscop
Modificări microscopice care pot fi măsurate (adâncimea invaziei nu este mai mare de 5 mm față de membrana bazei, răspândirea în direcția orizontală nu este mai mare de 7 mm)
Modificările sunt mai importante decât în cazul IA2, pentru a alege o metodă de tratament, este necesară înregistrarea modificărilor în țesuturile din jur.
Carcinomul se extinde dincolo de cervix, dar nu ajunge la pereții cavității pelvine, pereții vaginului sunt implicați în proces, dar fără a se răspândi la nivelul celui de-al treilea
Cancer fără implicare explicită a parametrilor
Cancer cu implicare explicită a parametrilor
Cancerul se răspândește pe pereții bazinului, cu examinare rectală, nu există spațiu liber între tumoare și peretele bazinului, tumora afectează treimea inferioară a vaginului, cu includerea tuturor formelor de hidronefroză sau rinichi nefuncționali
Răspândiți-vă pe pereții bazinului
Extinderea pereților din pelvian, hidronefroza și / sau rinichiul nefuncțional
Carcinomul se extinde dincolo de pelvisul mic sau afectează membrana mucoasă a vezicii urinare sau a rectului (singurul edem bullos nu servește ca bază pentru clasificarea unei tumori în stadiul IV)
Răspândirea tumorii la organele vecine
Răspândirea țesutului tumoral la organele îndepărtate
Cancerul de col uterin deseori (40-50% din cazuri) afectează vaginul. Răspândirea tumorii în vagin are loc prin intermediul vaselor limfatice și prin implantarea de contact. Corpul uterului este rar afectat de implantarea de contact. Se observă adesea răspândirea procesului la ganglionii limfatici cu fibră parametrică și regională. Vezica urinară și rectul sunt afectate în principal pe continuitate. Tuburile și ovarele sunt, de asemenea, rareori implicate în proces, iar uretersul este foarte rar afectat.
TNM clasificare
Principala sarcină a clasificării conform sistemului TNM este evaluarea obiectivă a specificității metastazelor locale, regionale și îndepărtate ale cancerului de col uterin (precum și pentru alte tipuri de cancer) pentru alegerea metodei optime de tratament și compararea rezultatelor tratamentului realizat în diferite clinici.
T (tumoră) - tumora primară
T1 - carcinom, limitat doar de colul uterin.
Tis - carcinom in situ.
T1a - carcinom preclinic invaziv.
T1b - carcinom clinic invaziv.
T2 - carcinom care se extinde dincolo de cervix, dar nu ajunge la pereții bazinului sau carcinomul care implică pereții vaginali în procesul tumoral până la cea de-a treia, fără a afecta ultimul.
T2a este un carcinom care se răspândește numai în vagin sau în corpul uterului.
T2b - carcinomul care infiltrează parametrii cu sau fără implicarea vaginului sau a corpului uterului în procesul tumoral.
T3 - carcinom care se extinde până la treimea inferioară a vaginului sau ajunge la pereții bazinului.
T4 - carcinom care se extinde dincolo de pelvis sau se extinde până la vezică și rect.
N - ganglioni limfatici regionali
În condiții normale, este dificil să se evalueze starea ganglionilor limfatici, deși crește brusc și infiltraturile fixe pot fi palpate la pereții bazinului cu spațiu liber între ele și tumora. Prin urmare, sunt posibile două categorii: NX + sau NX-.
N2 - infiltrații dense fixe sunt palpate pe peretele pelvin în prezența spațiului liber între ele și tumora
M - metastaze distal
M0 - metastazele distal sunt absente.
M1 - metastaze distale sunt disponibile.
Tabelul 2. Compararea clasificărilor clinice și TNM
T3 NX M0, T1 N2 M0, T2a N2 M0, T2b N2 M0
T4 NX M0, T1b NX M1, T2a NX M1, T2b NX M1, T3 NX M1, T4 NX M1
Clinica și manifestări
Manifestarea clinică a cancerului de col uterin este caracterizată de triada clasică de simptome: leucoree, durere și sângerare. Este adevărat că sunt semne întârziate și nu au valoare diagnostică. Din păcate, în stadiile incipiente ale bolii, simptomele sunt foarte slabe. Potrivit lui A. I. Serebrov (1962), durerile apar în 25-30% dintre pacienți, sângerare: 55-60%, durere la 10-12% dintre pacienți. Sângerările la nivelul cancerului de col uterin pot fi sub formă de secreții mici sau grele: ele pot apărea dintr-o ușoară vătămare (curățare, scaune dure, examen intern cu deget sau oglinzi, coitus etc.). Așa-numita sângerare de contact este o consecință a ruperii vaselor fragile ale tumorii. Atunci când zonele necrotice sunt respinse, se deschid vasele limfatice și crăpăturile, ceea ce va duce la evacuarea albului apoasă sau colorat de sânge, care are aspectul de slops de carne, inodor sau ofensator.
Durerea în cancerul de col uterin este un simptom târziu și indică implicarea în procesul tumoral a ganglionilor limfatici și a fibrei pelvisului cu formarea de infiltrate care comprima trunchiurile nervoase și plexul pelvin.
Localizarea și natura durerii sunt diferite. Cel mai adesea, pacienții se plâng de dureri în partea inferioară a spatelui, abdomenul inferior, în sacrum și rect. Atunci când o tumoare se infiltrează pe pereții pelvieni, durerea poate apărea în membrele inferioare.
Durerea, sângerarea și durerea în cancerul de col uterin sunt persistente și durează. Atunci când o tumoare germinează în vezică sau rect, apare o imagine clinică asociată cu aceste organe (disurie, tulburare urinară, aton intestinal, constipație, sânge în urină și fecale, fistule).
În ciuda faptului că tumori maligne ale cervixului uterului sunt disponibile pentru control vizual, aproximativ 70% dintre pacienți sunt admiși în spitalele cu stadiul II și etapa III a procesului tumoral. Cauzele neglijării bolii în unele cazuri se datorează lipsei pregătirii oncologice adecvate a unora dintre ei.
Diagnosticul cancerului de col uterin în stadiile inițiale este foarte dificil. Pacienții cu tumora suspectată ar trebui să fie sub supravegherea unui medic și să fie examinați periodic de către un ginecolog. Complexul de examinare clinică a pacienților cu cancer de col uterin include un test de sânge, examen vaginal bimanual, examinare cu oglinzi, examen rectal-abdominal și recto-vaginal, teste diagnostice, colposcopie, frotiuri vaginale și biopsie.
Pentru mai puțină traumatizare a tumorii, A.I. Serebrov (1962) recomandă efectuarea examinării vaginale cu un deget arătător. În stadiile inițiale ale cancerului, este posibilă cercetarea infiltrației (întăririi) fără limite clare, rigiditatea colului uterin. În stadiile tardive, se determină forma tumorii (exofitice, endofite, mixtă, ulcerativă), mobilitatea uterină, starea apendicelui, pereții vaginului, țesutul circulator și organele din jur (rect și vezica urinară). 1962), dă 58,3% din diagnozele incorecte.
În cazurile în care cervixul se simte neschimbat la atingere, examinarea bimanuală vaginală trebuie completată cu o examinare cu oglinzi. Acest lucru vă permite să determinați tipul de tumoare.O tumoare exotică are o culoare de varză, este acoperită cu cruste întunecate (zone de dezintegrare) și are sânge chiar și cu o atingere ușoară. Cervixul tumorii este o membrană mucoasă densă, umflată, închisă și purpurie, cu o rețea de vase mici și ușor sângerânde. Odată cu dezintegrarea tumorii se formează.
Studiul oglinzilor are o valoare deosebită în stadiile incipiente ale bolii, în timp ce eroziunea, creșterea nodulară și papilară pot fi văzute. Inspecția prin oglinzi, conform lui A. I. Serebrov, reduce procentajul erorilor de diagnosticare la 12.
Examenul rectal permite determinarea stării ligamentelor sacro-uterine, gradul de implicare în procesul tumoral al rectului (infiltrarea pereților, fixarea intestinului și a tumorii).
Pentru detectarea precoce a cancerului și a condițiilor precanceroase, un scop foarte valoros este un studiu foarte valoros. Sistemul optic conceput de Ginselman în 1925 ne permite să considerăm zona afectată a organelor sexuale feminine cu o creștere de 10-15 ori. Colposcoapele binoculare sunt folosite în țara noastră. În prezent, colposcoapele sunt mărite de 200 de ori. Este mai util să efectuați colposcopie prin andocare și alte studii care cauzează sângerare. Colposcopia permite distingerea mucoaselor normale și a ectopiei membranei mucoase a canalului cervical, zona de transformare, baza leucoplakiei, leucoplazia, formarea câmpurilor. Colposcopia vă permite să stabiliți diagnosticul corect în 70-80% din cazuri (Schmitt, 1959).
Printre numeroasele teste diagnostice (strobe Hrobak, Shaba-Dasha, recepție Syreday), testul lui Schiller (1928) a primit cea mai mare recunoaștere. Aceasta constă în aplicarea unui tampon de bumbac înmuiat într-o soluție în vrac la colul uterin. În același timp, epiteliul normal al mucoasei este vopsit într-o culoare maro închis, iar eroziunea, leucoplazia, hiperkeratoza, epiteliul carcinomatos nu percepe colorarea și apar pete palide cu granițe clare pe fond maro închis. Probele lui Schiller sunt recomandate pentru a fi efectuate înainte de biopsie și biopsie luată din site-uri negative cu iod.
Biopsia în toate cazurile este o metodă crucială de diagnosticare. Aceasta permite nu numai dezvăluirea structurii histologice a tumorii, ci și determinarea gradului malign al procesului, infecția tumorii, reacția țesuturilor sănătoase din jur. Biopsiile repetate în timpul radioterapiei pot determina eficacitatea metodei. În cazurile suspecte de cancer, o biopsie luată dintr-o bucată de tumoare trebuie să conțină țesuturi sănătoase (pentru a determina infiltrarea). În cazuri clinic evidente, studiul este efectuat pentru a determina structura histologică a tumorii și, prin urmare, este suficient să luați cu un conchotome o bucată de tumoare fără țesuturi sănătoase.
Pentru diagnosticarea precoce a cancerului de col uterin, metoda citologică este utilizată pe scară largă - examinarea frotiurilor vaginale. Au fost propuse numeroase metode diferite pentru obținerea celulelor epiteliale respinse de pe suprafața tumorii și colorarea acestora (K. A. Petrovskaya și Yu G. Koval, 1952, E. Y. Stavskaya, 1952, Friedman 1950, Lajos, Puli, 1951 etc.) . Studiul frotiurilor vaginale are o mare valoare practică și, potrivit multor autori (E. L. Lerner, 1950, V. A. Mandelstam, 1950, A. I. Serebrov, 1962 și alții), permite stabilirea diagnosticului corect în 90- 96% din cazuri.
Tratamentul eroziunilor, leucoplacilor și eritroplacticilor, endocervicitelor, condiloamelor și deformărilor cicatrice, care contribuie la apariția proceselor proliferative în colul uterin, trebuie să fie radical. Se efectuează prin extirpare diathermo sau diatermocoagulare, precum și chirurgical (amputarea colului uterin) și radioterapia.
Se recomandă utilizarea diathermocoagulării în cazul leucoplaziei și eritroplacii superficiale, eroziunea desquamativă rezistentă la medicamente.
Diathermocoagularea și diathermoxionia nu trebuie efectuate în timpul sarcinii și în procesele inflamatorii acute în organele genitale feminine.Diathermocoagularea se desfășoară de obicei fără sânge. O scabie formată la locul de coagulare dispare în 2 săptămâni, iar recuperarea completă are loc în 5-6 săptămâni.
În cazul deformărilor cervicale postpartum, prezența membranei mucoase ectropnon, ulcerații, cicatrici, dacă nu este prezentată diatermocoagularea, se poate aplica un tratament chirurgical. Dintre cele mai multe intervenții chirurgicale din plastic, operația Sturmdorf este cel mai adesea efectuată.
Tratamentul intravaginal este prescris de metodele de radiații. Un aplicator cu sursă de radiație (radium sau cobalt) este alimentat în zona afectată și fixat cu o tamponadă vaginală. În funcție de puterea sursei, expunerea este setată astfel încât doza de pe membrana mucoasă să fie 1500-2000 bucuroasă. Mai des, această doză este suficientă pentru a distruge excesul de țesut, dispariția infiltrării cu celule mici fără reacții radiative pronunțate de la organele și țesuturile sănătoase din apropiere.
Eficiența ridicată a tratamentului bolilor precanceroase a dus la utilizarea pe scară largă a acestor metode în întreaga lume (M.M. Abramova, 1953, M.G. Arsen'eva, 1953, A.I. Serebrov, 1962, Cachman, 1945 și alții).
Înainte de iradierea intracavitară, pacienții, de 2-3 ori pe zi, produc soluție de dezinfectare prin injecție (rivanol sau permanganat de potasiu). Tumora este tratată cu o soluție de antibiotice. Intestinele sunt curățate cu o clismă, vezica este golită. Pentru suprimarea durerii se prescriu supozitoare cu belladona sau morfină. Tamponarea vaginului, care este necesară pentru fixarea sursei de radiații, este făcută astfel încât să asigure evacuarea cavității uterine. În caz contrar, pot apărea complicații (piometrita).
Expunerea în timpul radioterapiei intracavitare este de 24-48 de ore, timp în care pacientului îi este atribuită o odihnă strictă de pat într-o sală de gardă specială așa-numită. Intracavitariile se repetă după 3-7 zile, în medie de 4-5 ori, în funcție de stadiul bolii și de doza focală necesară.
În 1938, Tod și Meredith au sugerat calcularea dozelor de radioterapie pentru cancerul de col uterin în două zone acceptate condiționat, punctele A și B, situate la nivelul osului intern. Punctul A este situat la 2 cm deasupra fornixului lateral al vaginului și este 2 cm lateral față de axa mediană a canalului uterin, adică aproximativ la intersecția arterei uterine cu ureterul. Punctul este situat la același nivel și la 5 cm de axa uterului, adică în zona diviziunilor laterale ale celulei parametrice și a ganglionilor limfatici ai peretelui lateral pelvian.
Cunoscând doza în aceste puncte, puteți avea o idee despre distribuția energiei radiației în pelvis. Doza focală totală în timpul iradierii intracavitare în regiunea de 7.000 rad, în a treia etapă - 7500-8000 rad.
În acest caz, doza din regiunea punctelor B este egală: în etapa 1 - 1200-1300 mă bucur, în etapa a II - 1500-1600 mă bucur, în etapa III - 1700-1800 mă bucur.
Calcularea dozelor în timpul iradierii intracavitare este efectuată conform tabelelor matematice, compilate de V. A. Petrov (1955), V. P. Tobilevich și A. A. Gabelova (1952), A. I. Șramenko (1965). Cu toate acestea, aceste tabele vă permit să determinați doza la punctele A și Vlish aproximativ.
S-a stabilit acum că metoda combinată de tratare a cancerului de col uterin este cea mai eficientă. Conform majorității medicilor, în stadiul 1 al bolii, tratamentul chirurgical cu radioterapie ulterioară trebuie să includă:
1. Pacienții cu vârsta sub 30-35 de ani, în care procesul tumoral este cel mai malign. Utilizarea unei singure terapii prin radioterapie în aceste cazuri este inadecvată, deoarece stenozele și stricturile apar cu formarea ulterioară a excoriațiilor, a ulcerului, a colitei.
2. Pacienții cu radiorezistență, forme de cancer.
3. Pacienți cu recăderi după radioterapie (în stadiul 1 al bolii).
4. Pacienți cu deformații, atrofie, stenoză vaginală, atrezie.
5. Pacienții cu cancer de col uterin în asociere cu tumori adiționale și salpingooforite cronice.În a doua etapă a bolii (limită în sensul operabilității), ar trebui să se efectueze o terapie avantajoasă.
În stadiile III și IV, numai radioterapia este indicată. Astfel, așa cum scrie A. I. Serebrov (1962): ". Se poate considera ferm că utilizarea energiei radiante a cancerului de col uterin nu poate fi tratată, adică, pentru majoritatea pacienților, această metodă de tratament este singura metodă radicală ".
Radioterapia poate fi efectuată în termeni de tratament preoperator sau postoperator. Principiul de bază al tratamentului chirurgical ar trebui să fie natura radicală a operației.
"Cancerul mic necesită operațiuni mari și mari - cel mai adesea, fără sau doar mici operații paliative"
Extirparea extinsă a uterului. Odată cu îndepărtarea celulozei și ganglionilor limfatici (panichisterectomia) se poate efectua prin metode abdominale și vaginale. Calea abdominala este mai convenabila, deoarece creeaza acces liber la tumora si ganglionii limfatici localizati de-a lungul vaselor majore ale pelvisului. Deoarece ganglionii limfatici regionali sunt adesea afectați chiar și în stadiul 1 al bolii, ele trebuie îndepărtate împreună cu fibra pelvisului.
Radioterapia pentru cancerul de col uterin este o combinație de radiații intracavitare și îndepărtate. Tehnica intracavitară permite introducerea directă a medicamentelor radioactive în tumora primară și crearea unei doze necesare pentru distrugerea completă a acesteia.
Iradierea de la distanță este utilizată pentru a afecta zona metastazelor regionale pentru a se infiltra în fibra parametrică.
Contraindicațiile la radioterapie sunt malformații ale organelor genitale externe, atrezie, stenoză vaginală, procese inflamatorii purulente inflamatorii în apendice, sarcină, cicatrizare a pielii care urmează a fi iradiată, leucopenie (mai puțin de 3.000 leucocite la 1 mm), boală cardiovasculară într-o stare de decompensare , hepatită acută, nefrosonefrită, generalizare a procesului tumoral, cașexie.
Înainte de radioterapie, fiecare pacient trebuie să fie supus unei examinări clinice detaliate. Este necesar să se clarifice amploarea procesului tumoral, starea țesutului parametric și a ganglionilor limfatici pelvieni, determină poziția uterului în raport cu organele pelvine și axa mediană, determină adâncimea tumorii, aduce proiecția pe piele, realizează o secțiune transversală la nivelul tumorii cu harta isodoză plan de tratament acceptat.
În cazurile în care axa mediană a uterului coincide cu axa mediană a bazinului. În lumina acestui fapt, trebuie amintit faptul că boala din stadiul II și III al uterului este deplasată în partea laterală, unde infiltrarea se află în Opțiuni. Prin urmare, distribuția dozelor în pelvis variază. Potrivit lui A. Staikevich, atunci când uterul este deplasat la 2 cm spre stânga, doza la punctul corect scade la 50%, iar la punctul B la 58%. În același timp, doza din punctul stâng este mărită cu 295%, iar la punctul B până la 176%. Deplasarea uterului anterior sau posterior duce la o creștere a dozei pe peretele posterior al vezicii urinare sau în peretele anterior al liniei drepte, respectiv cu 168-450 și 215-240%. Prin urmare, atunci când se determină doza, punctul A trebuie considerat mobil.
Dacă determinați poziția punctelor A la o distanță de 2 cm de medicamentele radioactive introduse în uter (controlate de radiografi), în funcție de deplasarea uterului, acestea ocupă o poziție diferită în pelvis, în timp ce poziția punctelor B rămâne constantă - 5 cm de la mijlocul vasului.
În absența medicamentelor radioactive, iradierea intravaginală poate fi efectuată pe dispozitivele de terapie cu raze X de apropiere. Cu toate acestea, această metodă este eficientă numai în cazul formelor exofitice ale fazei 1 a cancerului de col uterin. În cazul cancerului de canal cervical și a formei endofile, radioterapia transvaginală nu este indicată.
Deoarece, la iradierea intracavitară, rata dozei la distanțele cele mai apropiate de sursă scade brusc, regiunea punctelor este iradiată în doze insuficiente. Prin urmare, pentru a afecta zona metastazelor regionale și infiltrate în celuloza parametrică, este utilizată iradierea de la distanță, care poate fi efectuată pe betatroni, acceleratori liniari și metode statice sau rotaționale bazate pe gamma.
Iradierea de la distanță are loc în zilele libere de iradiere intracavitară. Distribuția energiei radiațiilor în pelvisul mic depinde de numărul și locația câmpurilor de iradiere în raport cu linia mediană a corpului. Cel mai adesea, iradierea este efectuată din patru câmpuri (două ileale și două sacrale) cu direcția perpendiculară a fasciculului de radiații la planul orizontal. Câmpurile de iradiere trebuie să fie situate la o distanță de 2-3 ori mai mare decât linia mediană a corpului. În același timp, fasciculul de radiații trece în zonele din punctele B, excluzând partea centrală a corpului și capul coapsei. Tratamentul se desfășoară astfel încât câmpurile sacre iliacale și drepte dreapta să fie iradiate într-o zi, în timp ce câmpurile sacre iliac și stânga stânga sunt iradiate. Doza de expunere pe piele a fiecărui câmp trebuie calculată astfel încât la punctul dozei de contact să fie 200-250 ppm Doza focală săptămânală cu o combinație de iradiere intracavitară și de la distanță trebuie să fie între 2000-230 Urad la punctele A și 1000-11100 fericite la punctele B.
În stadiul 1 cancerul de col uterin, o distribuție favorabilă a energiei radiațiilor în zona tumorii se realizează prin iradierea a patru câmpuri de 5 x 12 cm. Înălțimea câmpului de 12 cm (limita inferioară la marginea superioară a canulei) permite ganglionilor limfatici regionali de prim ordin să fie incluși în zona de iradiere. O lățime de câmp de 5 cm este suficientă pentru iradierea zonei de puncte B, excluzând partea centrală a corpului și capul coapsei.
În stadiul 1 de cancer, doza focală la puncte ar trebui să fie 3500-3700 fericită, și la punctele A - 900-1000 fericit. Acest lucru se realizează cu o doză pe pielea fiecăruia dintre cele patru câmpuri 4000 bucuroși.
În stadiile II și III ale cancerului de col uterin, se recomandă iradierea câmpurilor de 6x16 cm. Baza internă a câmpului nu trebuie să fie mai mică de 2,5-3 cm de linia mediană a corpului. O astfel de lățime a câmpului face posibilă aducerea unei doze de 48% în zona punctelor A și B la 100%. Organele situate în linia mediană a corpului reprezintă 20-30% din doză. . O înălțime a câmpului de 16 cm (limita inferioară la nivelul marginii superioare a înclinărilor) permite includerea în iradiere a întregii zone de metastaze regionale cu ganglioni limfatici de ordinul doi. Prin urmare, atunci când există suspiciune de metastaze în ganglionii limfatici para-aortici, câmpurile de iradiere trebuie să fie amplasate la un unghi unul față de celălalt, astfel încât marginea superioară a câmpului să fie la o distanță de 1 cm, iar marginea inferioară să fie la 3 cm de linia mediană. În cancerul de stadiul III, doza focală la punctele B ar trebui să fie de 4.500-5.000 bucuroși, un punct ib A - 2.000 - 2.300 bucuros. Acest lucru se realizează cu o doză de 4.800-5.000 rad pe pielea fiecărui câmp de iradiere.
În radioterapia combinată pentru cancerul de col uterin, dozele absorbite la punctele A și B din iradierea intracavitară și îndepărtată ar trebui să fie rezumate.
Observațiile clinice (A. V. Kozlova, 1970, K. N. Kostromina, 1964 și altele) arată că aceste doze sunt suficiente pentru distrugerea tumorii primare, se infiltraază în țesutul parametru și în metastazele din ganglionii limfatici.
Radioterapia asociată nu trebuie să depășească 8-9 săptămâni. Cauzele ritmului neregulat pot fi rectitele radiațiilor, cistita, hipertensiunea, defectele cardiace, tromboflebita, reacția generală la radiații, leucopenia (sub 3000 mm în 1 mm).
În ceea ce privește auto-tratamentul, expunerea la distanță se efectuează în cazurile în care, datorită prevalenței procesului, nu este posibilă iradierea intracavitară. La acești pacienți, iradierea la distanță ar trebui să ofere doza necesară atât pentru tumorile primare, cât și pentru zonele metastazelor parametrice sau limfogene.
Iradierea este efectuată cu 4-5 câmpuri, ale căror dimensiuni sunt stabilite în funcție de gradul de propagare a procesului (6x16 și 8x16 cm). Cu o doză de expunere de 4000-4500 P pe pielea fiecărui câmp, o doză de 7.000-7.500 rad este creată în centrul pelvisului și 4.500-5.000 rad în părțile laterale ale pelvisului. Atunci când o tumoare se extinde în fibre parametrice și parametrice, radiația din patru câmpuri este localizată la o distanță de 4 -5 vederi ale liniei mediane a corpului cu unghiuri de înclinare a fasciculului de radiație 35-40 ° față de planul orizontal. În acest caz, curbele de izodoză sunt situate în direcția față-spate sub forma unei elipse.
În cazul apariției de infiltrate în fibra parametrică, o distribuție favorabilă a dozei este obținută prin iradiere. Unghiurile de înclinare a înclinării sunt de 60 ".În acest caz câmpurile de dozare sunt extinse în direcții laterale și toată celuloza parametrică este iradiată uniform
Utilizarea blocurilor formate cu ecranele de despicare duce la creșterea eficacității terapiei gamma la distanță. Iradierea se efectuează cu două câmpuri opuse de 15x15 și 17x18 cm, separate de blocuri de plumb. Dimensiunile și forma piesei de despicare sunt stabilite pe baza câmpului de dozare creat de sursa de radiație intracavitară. Grosimea blocului de plumb trebuie să fie de așa natură încât doza de la punctul A să fie de 3-4 ori mai mică decât în roaba B. Pentru aceasta este suficient să se folosească un bloc de 6 cm ca un con trunchiat, având o formă transformată geometric la baza izodozei 50% iradierea intracavitară.
Când se tratează recurențele și metastazele cancerului de col uterin, trebuie să se țină seama de faptul că cele mai multe ori recidivele apar în celuloza parametrică, pararectală și paravectală a pelvisului, precum și în cultul vaginului. Metastazele cancerului de col uterin se regăsesc în regiunea ganglionilor limfatici iliaci.
Radioterapia la distanță poate fi aplicată numai după specificarea localizării procesului tumoral (limfografia, radiografia, examenul bimanual). Deoarece pacienții cu recăderi și metastaze au deja modificări ale radiațiilor în organele și țesuturile bazinului după primul ciclu de radioterapie, trebuie efectuată iradierea luând în considerare economia maximă a țesuturilor sănătoase din jur. Locația câmpurilor de iradiere nu trebuie să repete primul curs de iradiere. Cele mai des folosite câmpuri ileale, inghinale și laterale. Doza focală zilnică este 200-250. Având în vedere radiorezistența metastazelor recurente în cursul unui tratament repetat de radioterapie, doza focală este crescută la 6000-6500 rad. Succesul tratamentului cu radiații depinde atât de metoda de expunere, cât și de starea generală a pacientului, mărimea și localizarea recurenței, metastazele și starea țesuturilor și organelor înconjurătoare.
Experiența luptei împotriva cancerului în întreaga lume arată că succesul marcat în tratarea neoplasmelor maligne a fost realizat doar în legătură cu îmbunătățirea metodelor terapeutice, dar și ca urmare a detectării bolilor în stadiile incipiente de dezvoltare. Diagnosticarea formelor inițiale de cancer de col uterin contribuie la reducerea mortalității. Reducerea incidenței se realizează prin tratarea proceselor de bază și precanceroase (acest lucru este evident în exemplul faptului că incidența cancerului sa mutat de la locul 2 la locul 4 în rândul tumorilor maligne ale femeilor).
Sistemul examinărilor în masă (în URSS și în Rusia - examen medical) permite identificarea a doar 8-10% din toți pacienții. Screening-ul citologic utilizat în prezent și un sistem în două etape pentru identificarea patologiei cervicale.
Principala sarcină de screening citologic este de a identifica în stadiul examinării inițiale a pacienților care sunt suspectați de a avea cancer de col uterin, pentru a le supune ulterior unei examinări aprofundate folosind metode de diagnostic extrem de eficiente, inclusiv toate metodele enumerate mai sus în secțiunea Diagnostice.
Ce este cancerul de col uterin?
Cancerul de col uterin este o tumoare progresivă care afectează zona care leagă direct uterul și vaginul.
Această boală este diagnosticată la femei de toate vârstele de reproducere, cu toate acestea, femeile în vârstă de 35-60 de ani sunt mai susceptibile la apariția unei tumori maligne.
Cazurile de cancer de col uterin, atât la vârsta anterioară, cât și la vârsta ulterioară, sunt destul de rare.
Procesul de debut al bolii este destul de lung, de obicei este precedat de condiții precanceroase, care, dacă sunt găsite, necesită o monitorizare constantă a stării actuale a pacientului pentru a preveni dezvoltarea unei tumori maligne.
În primul rând, este displazie - o schimbare anormală a celulelor de pe suprafața epiteliului cervical.
Această boală poate fi complet asimptomatică, prin urmare, este diagnosticată cu o testare la timp. Transformarea completă a unei stări precanceroase la o tumoră malignă durează de la 2 la 15 ani.
Displazia este complet expusă la tratament, ceea ce contribuie la reducerea riscului de apariție a cancerului în stadiu aproape la minim.
Tumorile maligne ale colului uterin au două tipuri:
Carcinomul celulelor scuamoase. Acest tip de tumoare este cel mai frecvent (85-90% din cazuri). În cursul bolii, se disting, de obicei, următoarele etape:
Forma imatură (carcinom cu celule scuamoase cu diferențiere scăzută). Creșterile noi încep să se manifeste. Această etapă este cea mai mare parte asimptomatică, prin urmare este detectată în cazuri rare.
Forma intermediară . În această etapă, există o schimbare activă în forma și mărimea celulelor epiteliului cervical. Cel mai adesea boala este diagnosticată în această perioadă.
Forma matură . Celulele canceroase încep divizarea la o rată accelerată, ceea ce duce la o keratinizare completă a epiteliului.
Adenocarcinomul sau cancerul glandular. Boala apare din epiteliul celulelor glandulare și este mult mai puțin frecventă decât carcinomul cu celule scuamoase (10-15% din cazuri). Se întâmplă în cea mai mare parte în perioada post-climatică.
Cauzele cancerului de col uterin
În majoritatea absolută a cazurilor, cauza principală care cauzează cancer este ingestia unui papilomavirus uman (HPV).
Există multe tipuri de virus HPV, dar este de 16 și 18 care afectează tipul de tumoare care se manifestă. Consecința infecției cu tipul 16 este carcinomul cu celule scuamoase, iar tipul 18 cauzează dezvoltarea adenocarcinomului.
Trecerea la stadiul de cancer apare când virusul carcinogen este prezent în organism timp îndelungat, iar testul HPV dă un rezultat pozitiv la mai mulți ani după prima detectare.
Probabilitatea unui virus care se dezvoltă în cancer este mare, dar nu perfectă: adesea virusul primar este neutralizat de apărarea organismului, iar condițiile precanceroase rezultate sunt tratate eficient cu detectarea în timp util.
Infecția apare numai în cazurile în care membrana mucoasă la o persoană sănătoasă este în contact direct cu mucoasa infectată cu HPV. În primul rând, se întâmplă în timpul sexului neprotejat.
Papilloma este capabil să fie în corpul masculin, fără a provoca schimbări majore, în timp ce omul este un purtător potențial al virusului.
Un virus poate fi cu ușurință în corpul uman, dar riscul de a se dezvolta într-o boală crește semnificativ atunci când interacționează cu următorii factori:
1 Bolile de bază. Acestea sunt pseudo-eroziunea și eroziunea adevărată, leucoplazia, polipii de col uterin și alte boli. Lansate și transferate în forma cronică a bolii, nu sunt supuse tratamentului, creează condiții favorabile dezvoltării cancerului.
2 Imunitate redusă. Funcția imună redusă determină organismul să înceteze lupta împotriva virusului, permițând dezvoltarea infecțiilor.
3 fumat. Fumatul, precum și consumul de alcool în doze neregulate, afectează în mod negativ sistemul imunitar. Riscul apariției bolilor asociate cu cancer la femeile care fumează este dublat.
4 ereditate. Se demonstrează că prezența bolii în familia imediată formează cu adevărat o tendință la apariția tumorilor.Desigur, acest fapt nu oferă o garanție absolută că cancerul se va dezvolta cu siguranță. Femeile cu predispoziție genetică sunt mai susceptibile la viruși cancerigeni.
5 Schimbarea prea frecventă a partenerilor sexuali, precum și o viață sexuală timpurie. Respectarea culturii vieții sexuale face posibilă reducerea probabilității de infectare cu HPV. Dacă o femeie nu are un partener sexual permanent, atunci este esențială utilizarea contraceptivelor barieră.
6 Stresul frecvent. Modificările anormale ale celulelor, inclusiv cele care duc la apariția cancerului, cauzează suprapuneri nervoase permanente.
7 subnutriție. Atunci când o cantitate mare de grăsimi și colesterol intră în organism, există o deficiență de vitamine, ca urmare a apărării defensivelor.
Principalele simptome ale cancerului de col uterin
Dificultatea de a detecta bolile oncologice devreme constă în faptul că pentru majoritatea pacienților simptomele primare nu sunt pur și simplu observabile, deoarece sunt de natură relativă și mai degrabă vagă. Mai mult, în timpul examinărilor ginecologice, tumora în forma sa imatură poate fi confundată cu pseudo-eroziunea.
Este necesar să recurgeți la diagnostic, dacă observați următoarele simptome:
Schimbarea în cursul menstruației : există o creștere a durerii premenstruale, deversarea devine abundentă, iar menstruația durează mai mult decât de obicei.
spotting . De obicei, se manifestă în timpul sau după actul sexual. Aceasta se datorează faptului că zona epiteliului cu celule deteriorate este foarte vulnerabilă, prin urmare, acesta sângerează după leziuni mecanice.
Durere în timpul actului sexual .
Apă descărcare apoasă . Apariția secrețiilor limpezi, uneori cu o nuanță gălbuie, datorată dezintegrării celulelor limfatice în cervix. În stadiile ulterioare de excreție, se poate obține un miros ascuțit. 
În a doua etapă a tumorii ginecologice, încep să apară semne mai vizibile:
Nagging durere . Atunci când o tumoare crește în mărime, poate exercita presiune asupra terminațiilor nervoase din apropiere, precum și asupra organelor interne (rect, vezică). Prin urmare, senzațiile dureroase se manifestă în regiunile lombare și sacre și în abdomenul inferior. În sine, cervixul are o cantitate minimă de terminații nervoase, deci nu există nici o durere în el.
Probleme cu golirea și urinarea . Apar din nou din cauza presiunii tumorii. Femeile care suferă de cancer de col uterin, observă adesea apariția constipației și a producției complicate de urină. Apropo, urinarea poate fi de asemenea accelerată. Acesta este un semn că inflamația vezicii urinare și a rinichiului are loc simultan. De asemenea, impuritățile de sânge pot fi vizibile și în urină.
Deteriorarea generală . În a doua etapă, slăbiciunea, somnolența, lipsa poftei de mâncare, scăderea bruscă a greutății sunt mai palpabile.
Umflarea și inflamarea ganglionilor limfatici .
Diagnosticul și tratamentul cancerului de col uterin
Diagnosticul primar începe cu un examen ginecologic cu ajutorul unei oglinzi. După aceea, o examinare citologică este luată de la pacient pentru examinarea citologică, în timpul căreia celulele canceroase sunt căutate folosind o tehnică de mărire.
De asemenea, utilizat în practica medicală colposcopie - Aceasta este o simplă examinare a mucoasei cervicale și o inspecție cu ajutorul identificatorului de soluție, care permite detectarea prezenței epiteliului modificat. Ecografia și tomografia pot fi adăugate la examinare.
Ce tip de tratament o tumora va fi supus depinde de stadiul, tipul si locatia pe cervix.
Adesea se utilizează un tratament combinat, inclusiv chirurgie, radiații și chimioterapie.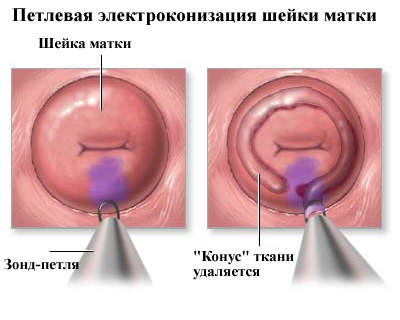
Scopul tratamentului este eliminarea completă a tumorii maligne și a zonelor afectate de aceasta, astfel încât, în unele cazuri severe, uterul, colul uterin și țesuturile din apropiere (inclusiv ovarele) pot fi complet eliminate dacă celulele canceroase s-au mutat la ele.
În stadiile incipiente ale bolii este utilizat bucla electroscisie.
Această operație se efectuează sub anestezie locală. Buclele elimină focalizarea patologică fără a afecta celelalte țesuturi.
Perioada postoperatorie durează aproximativ o lună, în acest moment sunt excluse dușuri, sex și exerciții fizice excesive.
Cancerul de col uterin și sarcina
Din nefericire, femeile foarte des găsesc timp să viziteze clinica ginecologică doar atunci când aflăm despre apariția sarcinii. În timpul inspecției, poate fi identificat un proces oncologic în curs de dezvoltare.
În cazul în care tumora a fost detectată în al doilea sau al treilea trimestru, medicul prescrie menținerea sarcinii cu o trimitere la o secțiune cezariană. În timpul intervenției chirurgicale, este posibilă și îndepărtarea completă a uterului.
Decizia unui specialist cu o tumoare diagnosticată în primul trimestru poate să nu fie întotdeauna în favoarea copilului. Riscul de gestație cu o boală oncologică detectată este de asemenea faptul că sarcina în sine poate provoca o criză a sistemului imunitar, care poate duce la complicații grave.
În ceea ce privește femeile care au fost tratate pentru cancer de col uterin, posibilitatea de a avea un copil depinde de cât de puternic au fost afectate organele interne.
De aceea, este de dorit identificarea bolii în prima formă, ceea ce face posibilă efectuarea unor intervenții chirurgicale mai blânde care să fie compatibile cu sarcina ulterioară și livrarea cu succes.
""


